

O remodelamento auricular é uma consequência da cardiomiopatia auricular,
Nas aurículas remodeladas desenvolvem-se alterações elétricas que criam o substrato para fibrilhação auricular (FA).
As alterações elétricas surgem principalmente em locais onde uma estrutura anatómica transita para outra:
Um episódio de FA requer dois componentes para a sua iniciação e manutenção:
Trigger
Substrato
A iniciação e a duração de um episódio de FA dependem da interação complexa entre trigger, substrato e modulação autonómica.
Qual extrassístole auricular ou salva ativa o substrato e quanto tempo o episódio de FA persiste é extremamente variável. Depende principalmente de:
Na FA paroxística, predomina o trigger
Na FA persistente, predomina o substrato
Trigger e substrato
A FA inicia-se como paroxística; os episódios de FA geralmente terminam espontaneamente em 24 horas.
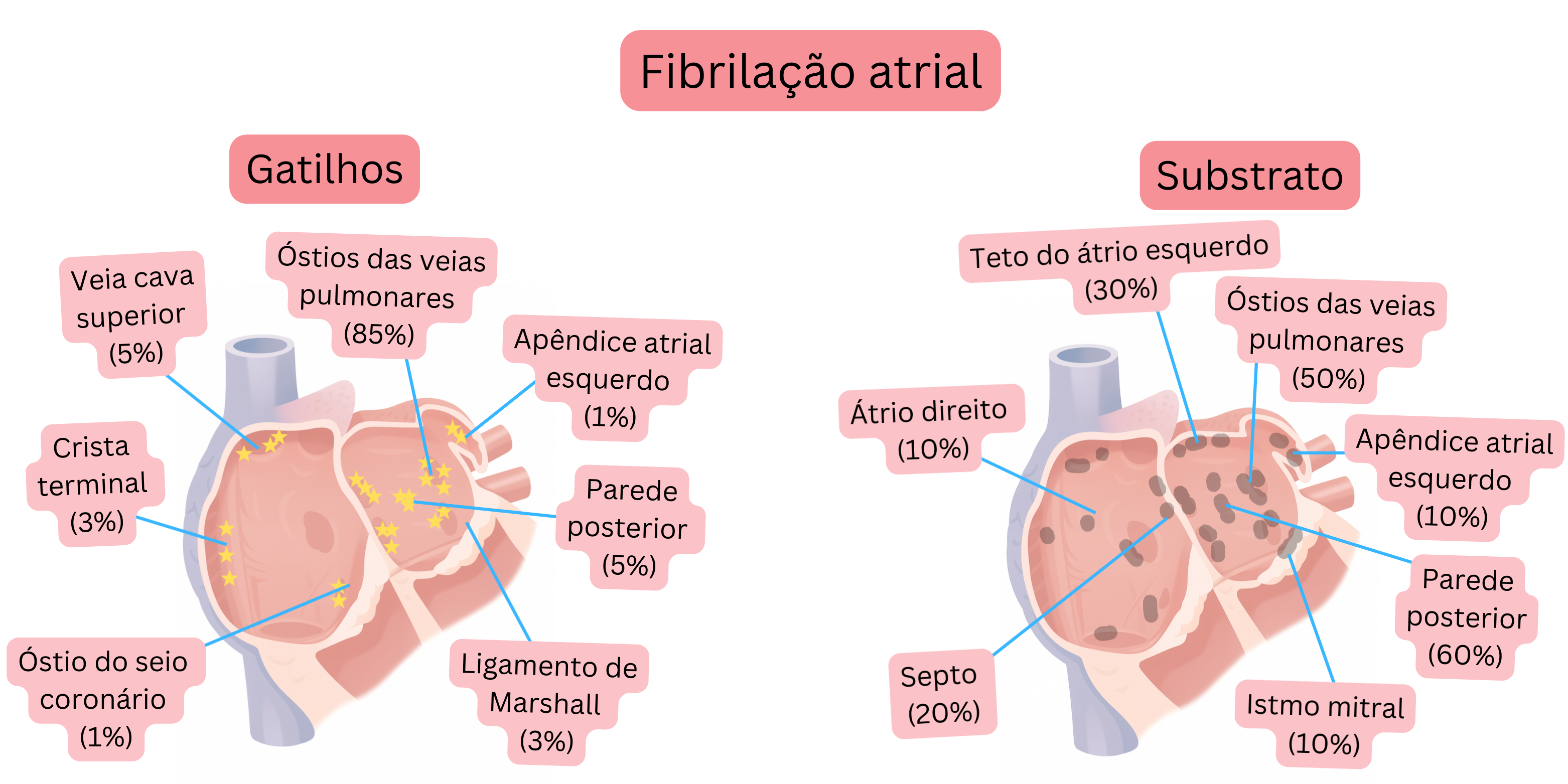
90% da FA paroxística tem o seu trigger (geralmente também o substrato) na região dos óstios das veias pulmonares.
| Triggers da Fibrilhação Auricular (Localização) | ||
|---|---|---|
| Local anatómico | Anatomia básica | Prevalência (%) |
| Óstios das veias pulmonares | Mangas miocárdicas que se estendem 1–4 cm para o interior das veias pulmonares (especialmente as veias pulmonares superiores) | 85–90 % |
| Parede posterior da aurícula esquerda | A parede posterior da aurícula esquerda e os antros das veias pulmonares partilham uma origem embriológica comum. Este tecido apresenta propriedades eletrofisiológicas diferentes do restante miocárdio auricular. | 5–10 % |
| Veia cava superior | Mangas miocárdicas na junção entre a aurícula direita e a veia cava superior | 2–5 % |
| Crista terminalis | Crista entre a porção lisa e a porção trabeculada da aurícula direita | 1–3 % |
| Ligamento de Marshall | Remanescente da veia cava superior esquerda embrionária; trajeto epicárdico que liga o seio coronário à região das veias pulmonares esquerdas. | 1–3 % |
| Óstio do seio coronário | Mangas miocárdicas na transição do seio coronário para a aurícula direita. | 1–3 % |
| Apêndice auricular esquerdo | Pequena bolsa localizada anterolateralmente na aurícula esquerda. O volume normal do apêndice é 5–10 ml; na FA 10–20 ml. | 1–3 % |
90% da FA paroxística apresenta um trigger, frequentemente em combinação com um substrato, localizado na região dos óstios das veias pulmonares.
| Triggers nas Veias Pulmonares na Fibrilhação Auricular (Localização) | ||
|---|---|---|
| Veia pulmonar | Prevalência | Nota |
| Superior esquerda | 45–50 % | Fonte de trigger mais frequente e mais agressiva. Frequentemente partilha um óstio comum (carina) com a veia pulmonar inferior esquerda. |
| Superior direita | 30–35 % | Segunda fonte mais frequente. Proximidade anatómica ao nó sinusal e à veia cava superior. |
| Inferior esquerda | 10–15 % | Trigger frequente na presença da variante anatómica “tronco comum”. |
| Inferior direita | 5–10 % | Fonte de trigger menos frequente |
As variantes anatómicas das veias pulmonares são frequentes e representam um fator importante no planeamento da ablação da FA.
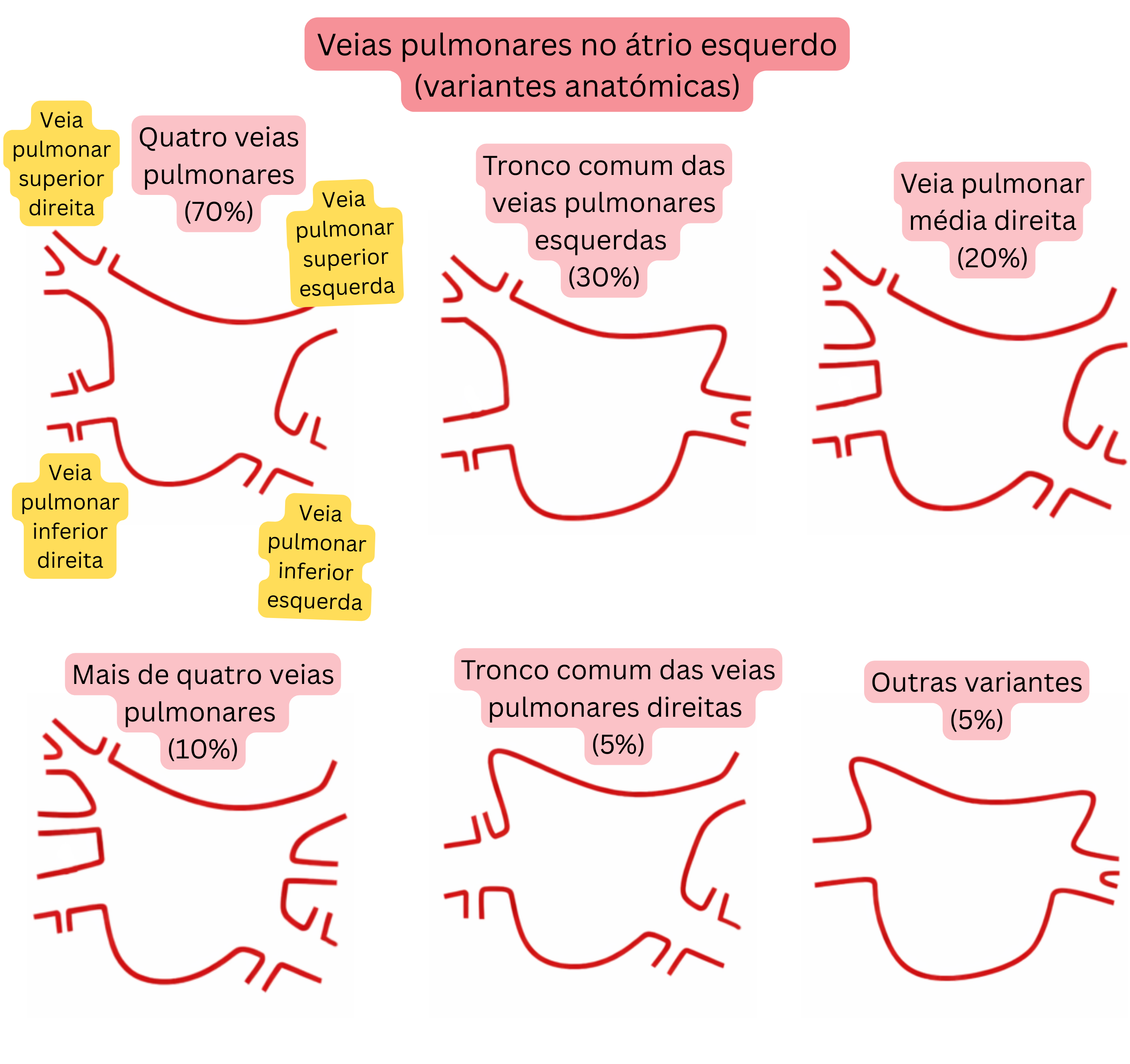
| Variantes Anatómicas das Veias Pulmonares na Aurícula Esquerda | |
|---|---|
| Variante anatómica | Prevalência |
| Anatomia típica (4 veias pulmonares separadas) | 60–70 % |
| Tronco comum das veias pulmonares esquerdas | 20–30 % |
| Veia pulmonar média direita (acessória) | 15–25 % |
| Mais de 4 veias pulmonares (acessórias) | 5–10 % |
| Tronco comum das veias pulmonares direitas | <5 % |
| Bifurcação precoce das veias pulmonares | 10–15 % |
Trigger e substrato
| Substrato da Fibrilhação Auricular (Localização) | ||
|---|---|---|
| Local anatómico | Anatomia básica | Prevalência (%) |
| Parede posterior da aurícula esquerda | Delimitada pelas veias pulmonares. É o local mais frequente de fibrose. | 60–70 % |
| Óstios das veias pulmonares | Mangas miocárdicas que se estendem 1–4 cm para o interior das veias pulmonares (especialmente as veias pulmonares superiores) | 50–60 % |
| Teto da aurícula esquerda | Região que conecta as veias pulmonares superiores. | 30–40 % |
| Septo interauricular | Região em torno da fossa oval e do feixe de Bachmann. | 20–30 % |
| Apêndice auricular esquerdo | A musculatura trabeculada do apêndice pode representar um substrato. | 10–20 % |
| Aurícula direita | Substrato de acordo com a prevalência:
|
10–20 % |
| Istmo mitral | Zona entre a veia pulmonar inferior esquerda e o anel mitral. Crítico para o desenvolvimento de flutter perimitral. 30–50% dos flutters auriculares esquerdos atípicos passam pelo istmo mitral. | 10–20 % |
Estas diretrizes são não oficiais e não representam diretrizes formais emitidas por qualquer sociedade profissional de cardiologia. Destinam-se apenas a fins educacionais e informativos.
