

心房重构是心房心肌病的结果,
在发生重构的心房内出现电生理改变,从而形成心房颤动(房颤)的基质。
电生理改变主要发生于不同解剖结构交界处:
房颤发作的启动与维持需要两个基本组成部分:

触发因素
基质
房颤发作的启动及持续时间取决于触发因素、基质及自主神经调节之间的复杂相互作用。
何种房性期前收缩或成串搏动激活基质以及房颤持续时间长短差异极大,主要取决于:
在阵发性房颤中,触发因素占主导地位
在持续性房颤中,基质占主导地位
触发因素与基质
房颤多始于阵发性阶段,发作通常在24小时内自行终止。
90%的阵发性房颤其触发因素(通常亦为基质)位于肺静脉开口区域。
| 心房颤动触发因素(部位) | ||
|---|---|---|
| 解剖部位 | 基本解剖结构 | 发生率(%) |
| 肺静脉开口 | 向肺静脉内延伸1–4 cm的心肌袖(以上肺静脉最为明显) | 85–90 % |
| 左心房后壁 | 左心房后壁与肺静脉窦部具有共同胚胎来源,其组织电生理特性不同于其他心房心肌。 | 5–10 % |
| 上腔静脉 | 右心房与上腔静脉交界处的心肌袖 | 2–5 % |
| 终嵴 | 右心房光滑部与小梁部之间的嵴状结构 | 1–3 % |
| Marshall韧带 | 胚胎期左上腔静脉残余结构;为连接冠状窦与左肺静脉区域的心外膜通路。 | 1–3 % |
| 冠状窦开口 | 冠状窦与右心房交界处的心肌袖。 | 1–3 % |
| 左心耳 | 位于左心房前外侧的小囊状结构。正常容积5–10 ml;房颤时10–20 ml。 | 1–3 % |
90%的阵发性房颤其触发因素(常伴基质)位于肺静脉开口区域。
| 肺静脉内房颤触发因素(部位) | ||
|---|---|---|
| 肺静脉 | 发生率 | 说明 |
| 左上肺静脉 | 45–50 % | 最常见且最具侵袭性的触发来源。常与左下肺静脉形成共同开口(carina)。 |
| 右上肺静脉 | 30–35 % | 第二常见来源。与窦房结及上腔静脉解剖位置接近。 |
| 左下肺静脉 | 10–15 % | 在存在“共同干”解剖变异时常为触发来源。 |
| 右下肺静脉 | 5–10 % | 最少见触发来源 |
肺静脉解剖变异较为常见,是房颤消融术前评估的重要因素。
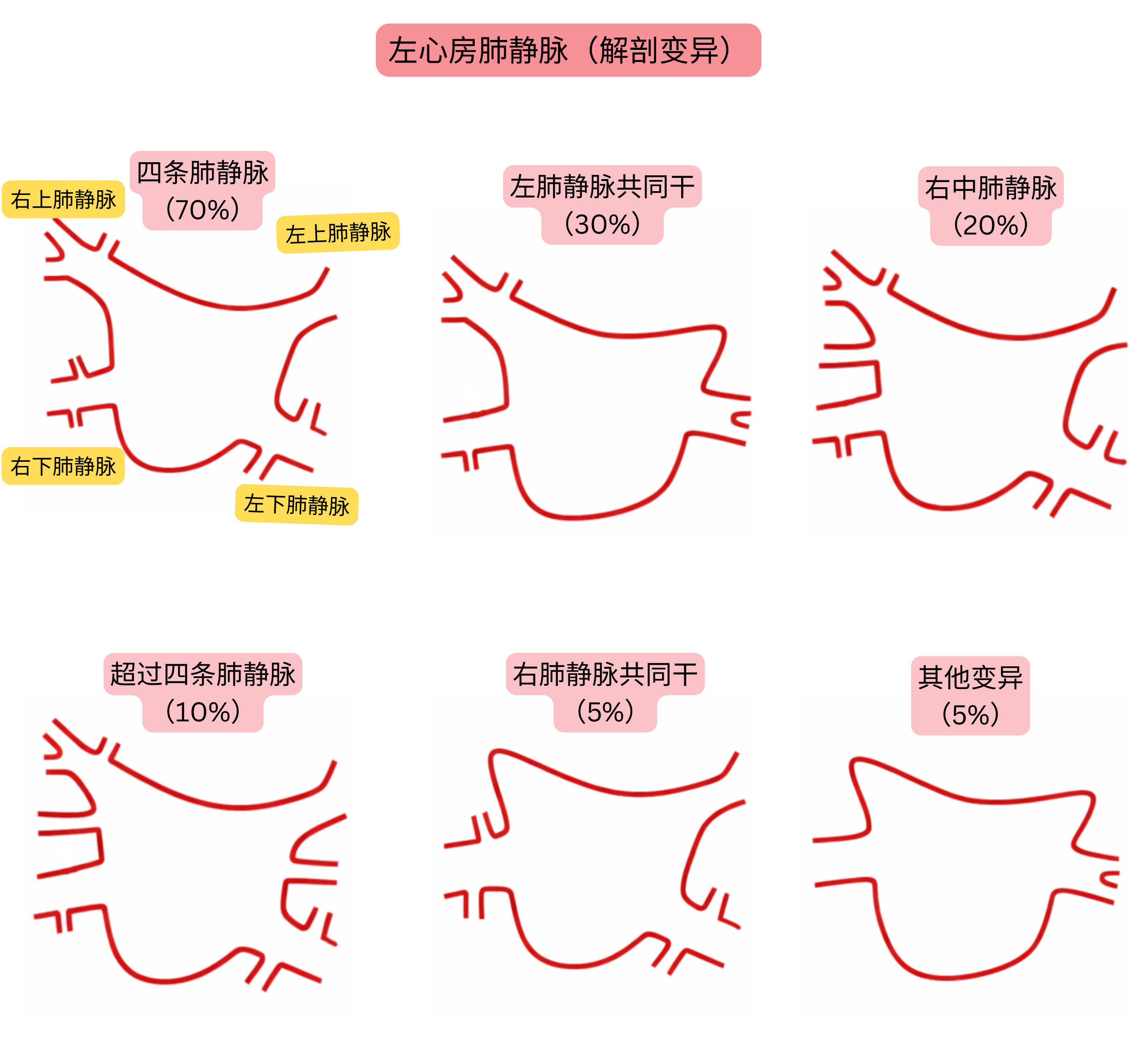
| 左心房肺静脉解剖变异 | |
|---|---|
| 解剖变异类型 | 发生率 |
| 典型解剖(4条独立肺静脉) | 60–70 % |
| 左侧肺静脉共同干 | 20–30 % |
| 右中肺静脉(附加) | 15–25 % |
| 超过4条肺静脉(附加) | 5–10 % |
| 右侧肺静脉共同干 | <5 % |
| 肺静脉早期分支 | 10–15 % |
触发因素与基质
| 心房颤动基质(部位) | ||
|---|---|---|
| 解剖部位 | 基本解剖结构 | 发生率(%) |
| 左心房后壁 | 由肺静脉围成区域,是最常见纤维化部位。 | 60–70 % |
| 肺静脉开口 | 向肺静脉内延伸1–4 cm的心肌袖(以上肺静脉最为明显) | 50–60 % |
| 左心房顶部 | 连接左右上肺静脉的区域。 | 30–40 % |
| 房间隔 | 卵圆窝及Bachmann束周围区域。 | 20–30 % |
| 左心耳 | 左心耳内小梁样肌结构可形成基质。 | 10–20 % |
| 右心房 | 基质部位按发生率依次为:
|
10–20 % |
| 二尖瓣峡部 | 位于左下肺静脉与二尖瓣环之间,为围二尖瓣扑动形成的关键区域。30–50%的非典型左心房扑动经此区域传导。 | 10–20 % |
这些指南为非官方内容,并不代表任何专业心脏病学学会发布的正式指南。其仅供教育和信息参考之用。
