

심방 리모델링은 심방 심근병증의 결과이며,
리모델링된 심방에서는 전기적 변화가 발생하여 심방세동의 substrate를 형성한다.
전기적 변화는 주로 하나의 해부학적 구조가 다른 구조로 이행하는 부위에서 발생한다:
심방세동 에피소드의 개시 및 유지를 위해서는 두 가지 요소가 필요하다:
Trigger
Substrate
심방세동 에피소드의 개시 및 지속 시간은 trigger, substrate, 자율신경 조절 간의 복잡한 상호작용에 의해 결정된다.
어떤 심방 조기수축 또는 연속 발생이 substrate를 활성화하는지, 그리고 심방세동 에피소드가 얼마나 지속되는지는 매우 다양하다. 이는 주로 다음에 의존한다:
발작성 심방세동에서는 trigger가 우세하다
지속성 심방세동에서는 substrate가 우세하다
Trigger와 substrate는
심방세동은 발작성 형태로 시작하며, 대부분의 에피소드는 24시간 이내에 자발적으로 종료된다.
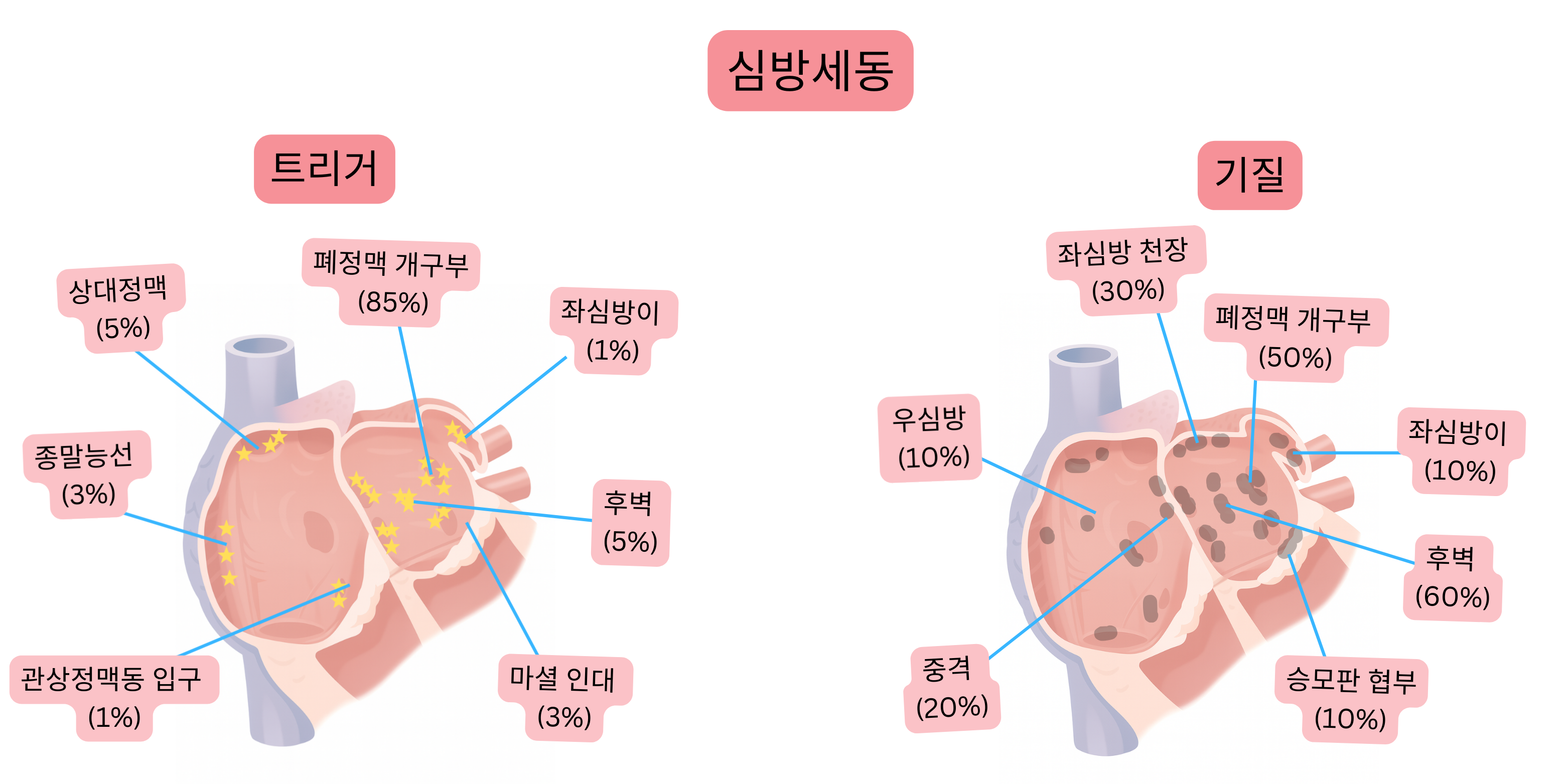
발작성 심방세동의 90%는 폐정맥 입구 부위에 trigger(대개 substrate도 동반)를 가진다.
| 심방세동의 Trigger(위치) | ||
|---|---|---|
| 해부학적 부위 | 기본 해부학 | 유병률 (%) |
| 폐정맥 입구 | 폐정맥 내로 1–4 cm 연장되는 심근 소매(특히 상폐정맥) | 85–90 % |
| 좌심방 후벽 | 좌심방 후벽과 폐정맥 안트룸은 공통된 발생학적 기원을 가진다. 이 조직은 다른 심방 심근과 비교하여 상이한 전기생리학적 특성을 가진다. | 5–10 % |
| 상대정맥 | 우심방과 상대정맥 접합부의 심근 소매 | 2–5 % |
| Crista terminalis | 우심방의 평활부와 육주부 사이의 융기 | 1–3 % |
| Marshall 인대 | 태생기 좌상대정맥의 잔존 구조; 관상정맥동과 좌폐정맥 부위를 연결하는 심외막 경로 | 1–3 % |
| 관상정맥동 입구 | 관상정맥동이 우심방으로 이행하는 부위의 심근 소매 | 1–3 % |
| 좌심방이 | 좌심방 전외측에 위치한 작은 주머니 구조. 정상 용적은 5–10 ml이며, 심방세동에서는 10–20 ml. | 1–3 % |
발작성 심방세동의 90%는 폐정맥 입구 부위에 국한된 trigger(대개 substrate 동반)를 가진다.
| 폐정맥 내 심방세동 Trigger(위치) | ||
|---|---|---|
| 폐정맥 | 유병률 | 비고 |
| 좌상폐정맥 | 45–50 % | 가장 흔하고 가장 공격적인 trigger 원인. 좌하폐정맥과 공통 입구(carina)를 공유하는 경우가 많다. |
| 우상폐정맥 | 30–35 % | 두 번째로 흔한 원인. 동방결절 및 상대정맥과 해부학적으로 인접. |
| 좌하폐정맥 | 10–15 % | 해부학적 변이인 “공통 줄기”가 존재할 때 흔한 trigger. |
| 우하폐정맥 | 5–10 % | 가장 드문 trigger 원인 |
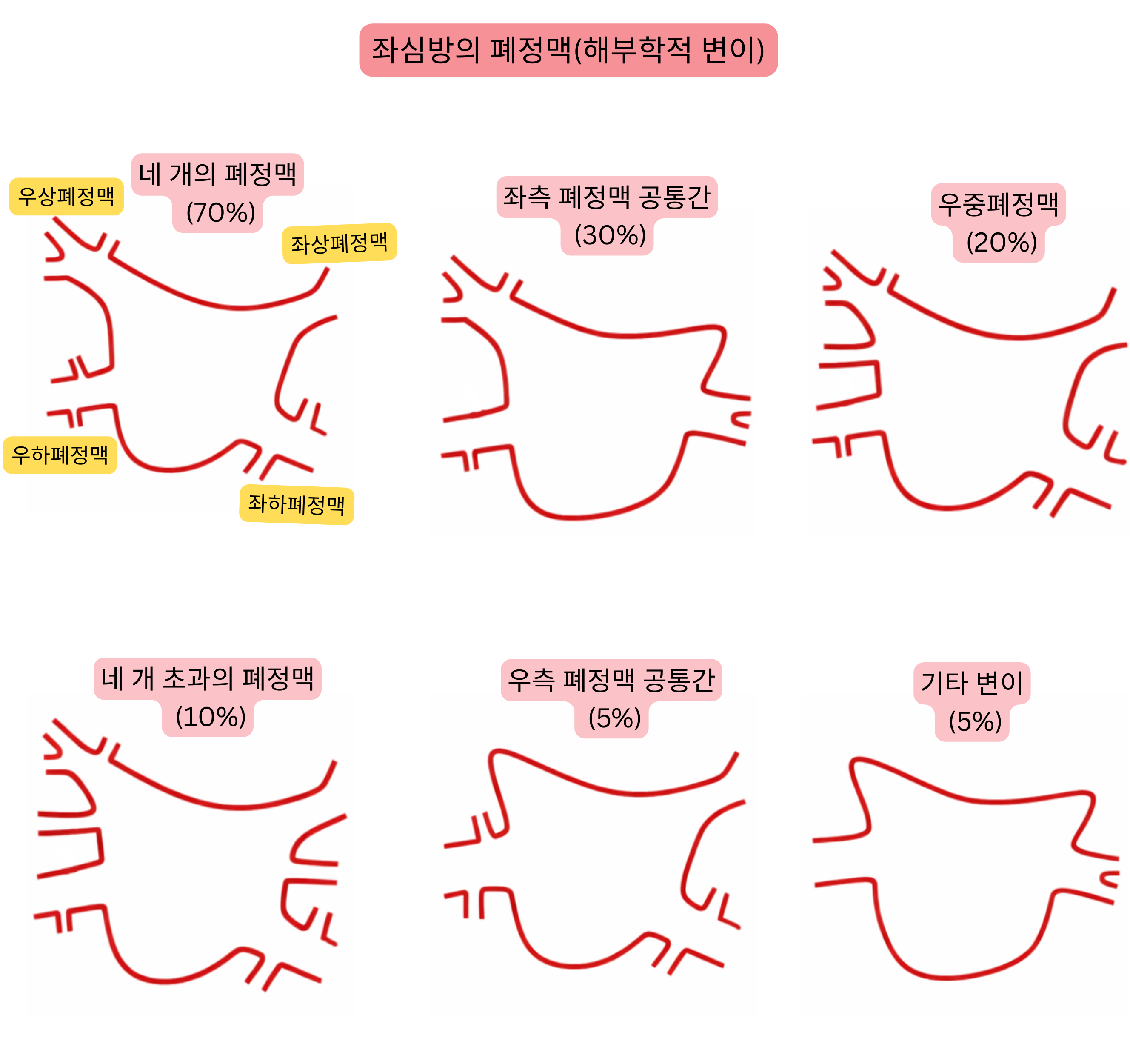
폐정맥의 해부학적 변이는 흔하며, 심방세동 절제술 계획에 중요한 요소이다.
| 좌심방 내 폐정맥의 해부학적 변이 | |
|---|---|
| 해부학적 변이 | 유병률 |
| 전형적 해부(4개의 독립된 폐정맥) | 60–70 % |
| 좌폐정맥 공통 줄기 | 20–30 % |
| 우중폐정맥(부속) | 15–25 % |
| 4개 초과의 폐정맥(부속) | 5–10 % |
| 우폐정맥 공통 줄기 | <5 % |
| 폐정맥 조기 분지 | 10–15 % |
Trigger와 substrate는
| 심방세동의 Substrate(위치) | ||
|---|---|---|
| 해부학적 부위 | 기본 해부학 | 유병률 (%) |
| 좌심방 후벽 | 폐정맥에 의해 경계되는 부위. 가장 흔한 섬유화 발생 부위. | 60–70 % |
| 폐정맥 입구 | 폐정맥 내로 1–4 cm 연장되는 심근 소매(특히 상폐정맥) | 50–60 % |
| 좌심방 천장 | 상폐정맥을 연결하는 부위. | 30–40 % |
| 심방중격 | 난원와 및 Bachmann 다발 주변 부위. | 20–30 % |
| 좌심방이 | 이의 육주성 근육은 substrate를 형성할 수 있다. | 10–20 % |
| 우심방 | 유병률에 따른 substrate 위치:
|
10–20 % |
| 승모판 협부 | 좌하폐정맥과 승모판륜 사이의 영역. 주변승모판 조동 발생에 중요. 비전형적 좌심방 조동의 30–50%가 이 부위를 통과한다. | 10–20 % |
이 지침은 비공식적이며 어떤 전문 심장학 학회에서 발행한 공식 지침을 대표하지 않습니다. 교육 및 정보 제공 목적으로만 사용됩니다.
