

心房リモデリングは心房心筋症の結果として生じる。
リモデリングされた心房では電気的変化が生じ、心房細動の基質が形成される。
電気的変化は主として、異なる解剖学的構造が移行する部位に発生する。
心房細動発作の開始および維持には2つの要素が必要である。
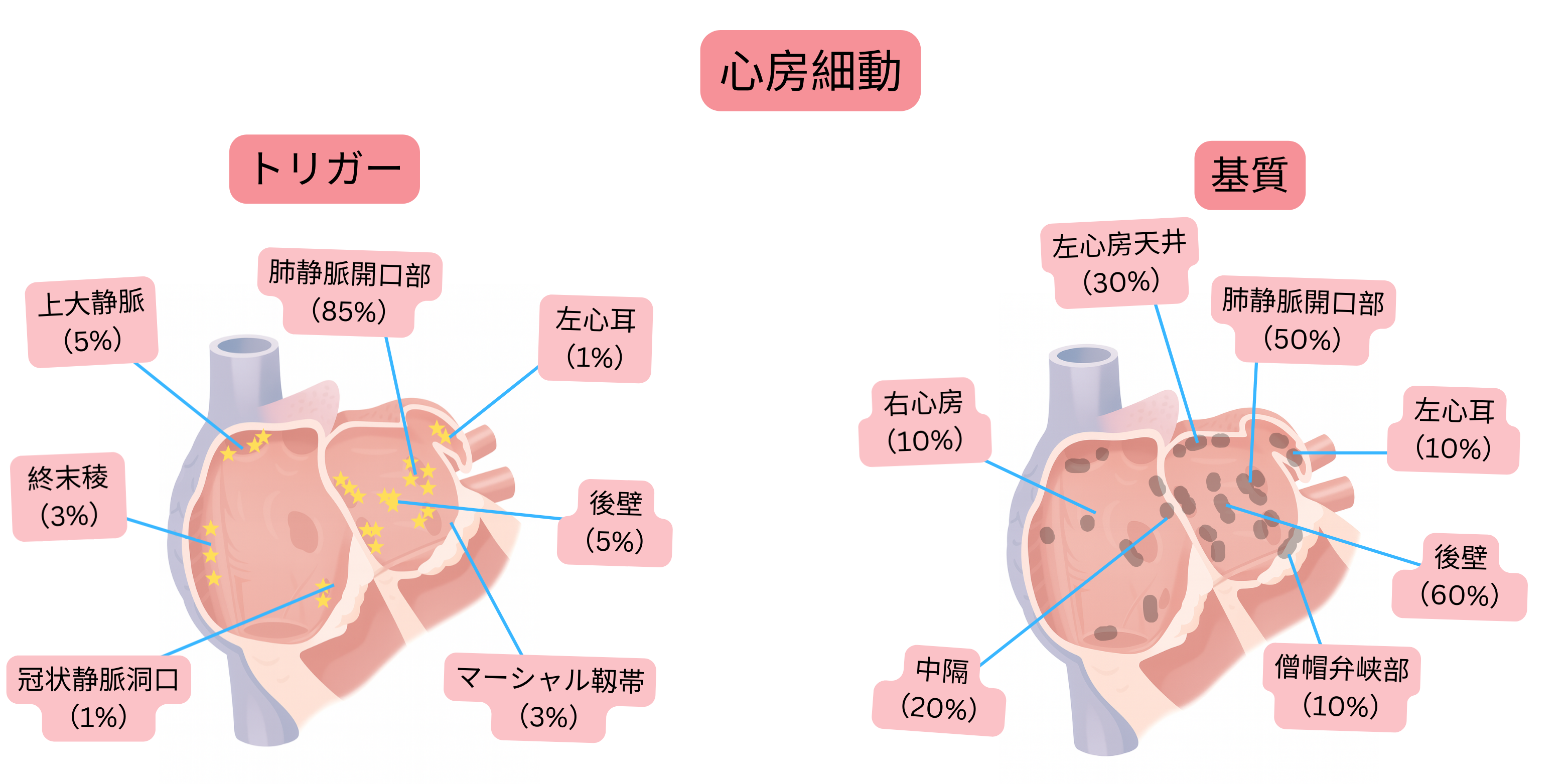
トリガー
基質
心房細動発作の開始および持続は、トリガー、基質、自律神経調節の複雑な相互作用に依存する。
どの心房期外収縮またはサルボが基質を活性化し、心房細動発作がどの程度持続するかは極めて多様であり、主として以下に依存する。
発作性心房細動ではトリガーが優位である。
持続性心房細動では基質が優位である。
トリガーと基質
心房細動は発作性として開始することが多く、発作は通常24時間以内に自然停止する。
発作性心房細動の90%は、主として肺静脈開口部領域にトリガー(多くは基質も併存)を有する。
| 心房細動のトリガー(局在) | ||
|---|---|---|
| 解剖学的部位 | 基本解剖 | 頻度(%) |
| 肺静脈開口部 | 肺静脈内へ1–4 cm延長する心筋スリーブ(特に上肺静脈) | 85–90 % |
| 左房後壁 | 左房後壁と肺静脈アンタムは共通の胎生学的起源を有し、他の心房筋と異なる電気生理学的特性を有する。 | 5–10 % |
| 上大静脈 | 右房と上大静脈接合部に存在する心筋スリーブ | 2–5 % |
| Crista terminalis | 右房の平滑部と肉柱部の間の隆起 | 1–3 % |
| Marshall靱帯 | 胎生期左上大静脈の遺残であり、冠静脈洞と左肺静脈領域を連結する心外膜性走行 | 1–3 % |
| 冠静脈洞開口部 | 冠静脈洞が右房へ移行する部位の心筋スリーブ | 1–3 % |
| 左心耳 | 左房前外側に位置する小嚢状構造。標準容積は5–10 ml、心房細動では10–20 ml。 | 1–3 % |
発作性心房細動の90%は、肺静脈開口部領域にトリガー(多くは基質も併存)を有する。
| 心房細動における肺静脈トリガー(局在) | ||
|---|---|---|
| 肺静脈 | 頻度 | 備考 |
| 左上肺静脈 | 45–50 % | 最も頻度が高く、最も攻撃的なトリガー源。左下肺静脈と共通開口部(carina)を形成することがある。 |
| 右上肺静脈 | 30–35 % | 2番目に頻度が高い。洞結節および上大静脈に近接する。 |
| 左下肺静脈 | 10–15 % | 「共通幹」解剖学的変異を有する場合に多い。 |
| 右下肺静脈 | 5–10 % | 最も頻度が低いトリガー源 |
肺静脈の解剖学的変異は高頻度に認められ、心房細動アブレーション計画において重要である。
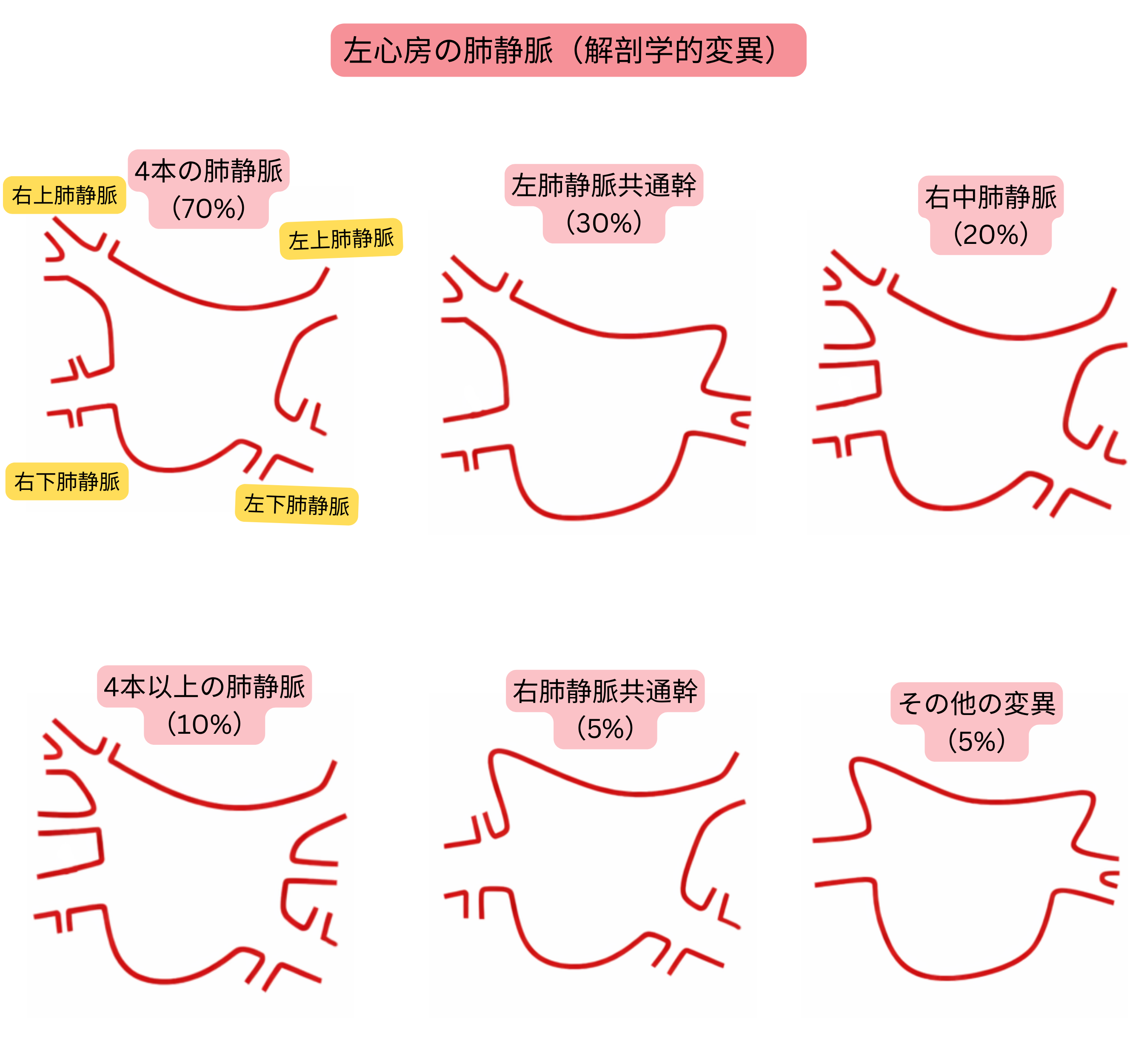
| 左房における肺静脈の解剖学的変異 | |
|---|---|
| 解剖学的変異 | 頻度 |
| 典型的解剖(4本の独立した肺静脈) | 60–70 % |
| 左肺静脈共通幹 | 20–30 % |
| 右中肺静脈(副肺静脈) | 15–25 % |
| 4本超の肺静脈(副肺静脈) | 5–10 % |
| 右肺静脈共通幹 | <5 % |
| 肺静脈の早期分岐 | 10–15 % |
トリガーと基質
| 心房細動の基質(局在) | ||
|---|---|---|
| 解剖学的部位 | 基本解剖 | 頻度(%) |
| 左房後壁 | 肺静脈に囲まれた領域であり、最も高頻度に線維化を認める部位。 | 60–70 % |
| 肺静脈開口部 | 肺静脈内へ1–4 cm延長する心筋スリーブ(特に上肺静脈) | 50–60 % |
| 左房屋根部 | 上肺静脈を連結する領域。 | 30–40 % |
| 心房中隔 | 卵円窩周囲およびBachmann束周辺。 | 20–30 % |
| 左心耳 | 心耳の肉柱状筋は基質となり得る。 | 10–20 % |
| 右房 | 頻度順の基質部位:
|
10–20 % |
| 僧帽弁峡部 | 左下肺静脈と僧帽弁輪の間の領域。周僧帽弁粗動の形成に重要。非典型左房粗動の30–50%が僧帽弁峡部を通過する。 | 10–20 % |
これらのガイドラインは非公式であり、いかなる専門的な心臓病学会が発行した正式なガイドラインを代表するものではありません。教育および情報提供のみを目的としています。
