

Síndrome coronária crónica (SCC)

Síndrome coronária aguda (SCA)
Enfarte do miocárdio tipo 1
Enfarte do miocárdio tipo 2
A revascularização é a restauração do fluxo sanguíneo através de uma estenose ou oclusão de uma artéria coronária. Os métodos de revascularização incluem:
A SCA é uma condição crítica aguda que pode desencadear ou agravar um episódio de FA.
A incidência de FA de novo início no prazo de 24 horas após SCA é 2–23 %.
10–15 % dos doentes com FA são submetidos a ICP por doença arterial coronária.
A FA taquicárdica (frequência ventricular >100/min) pode causar enfarte do miocárdio tipo 2.
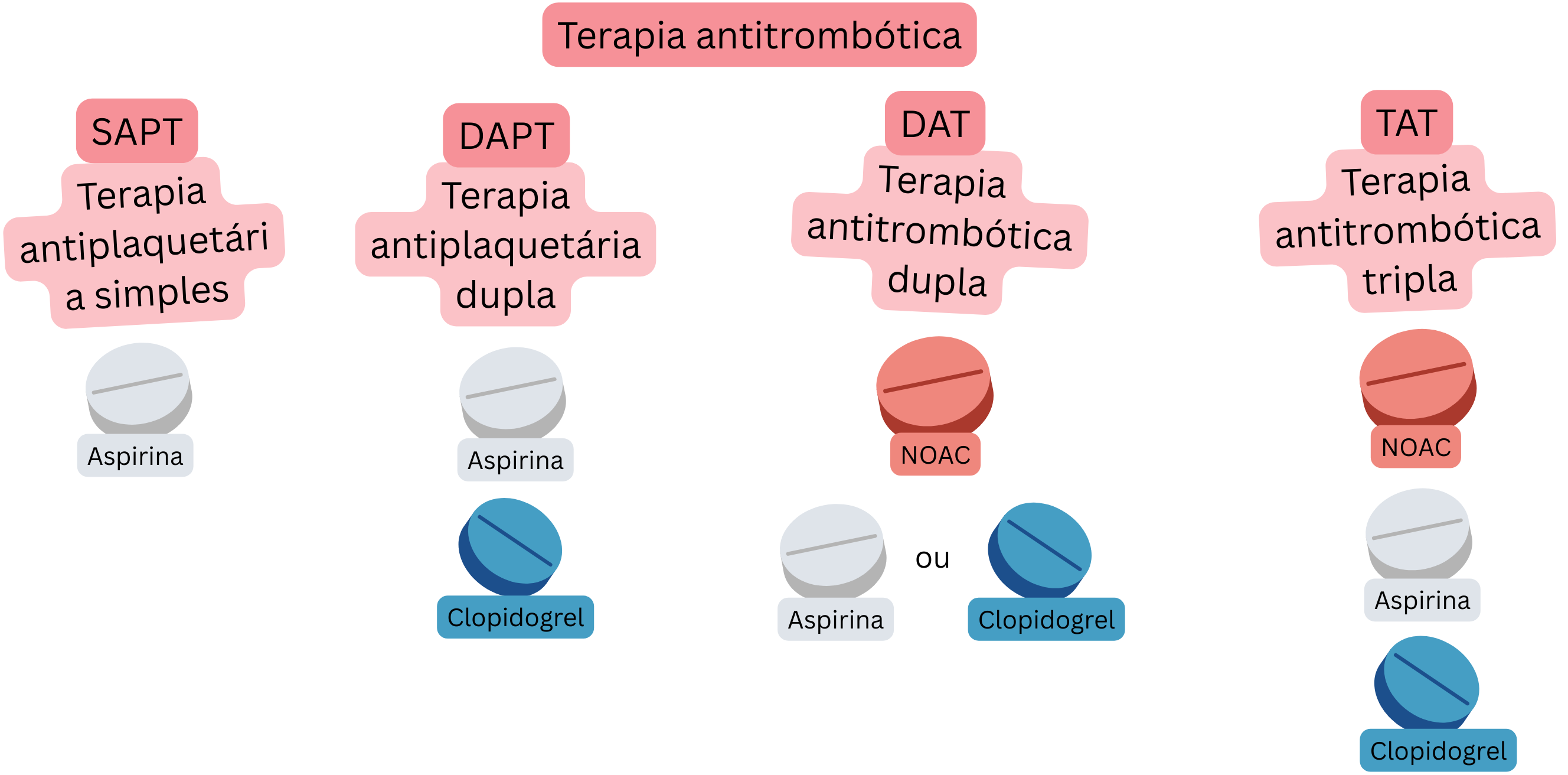
Doentes com SCA e FA necessitam de terapêutica antitrombótica combinada:
| Terapêutica antitrombótica (Terminologia) na síndrome coronária e na fibrilhação auricular | |||
|---|---|---|---|
| Termo | Definição | Combinação mais comum | Utilização mais comum |
| SAPT (Terapêutica antiagregante plaquetária única) |
1 fármaco antiagregante plaquetário | Aspirina | Prevenção na SCC em doentes sem FA |
| DAPT (Dupla terapêutica antiagregante plaquetária) |
2 fármacos antiagregantes plaquetários | Aspirina + clopidogrel | 6 meses após ICP com stent em doentes sem FA |
| DAT (Dupla terapêutica antitrombótica) |
Terapêutica anticoagulante + terapêutica antiagregante plaquetária | NOAC + clopidogrel | 12 meses após ICP em doentes com FA |
| TAT (Tripla terapêutica antitrombótica) |
Terapêutica anticoagulante + DAPT | NOAC + Aspirina + clopidogrel |
Primeira semana após ICP em doentes com FA (em NOAC) |
NOAC – anticoagulante oral não antagonista da vitamina K, P2Y12 – inibidor do recetor P2Y12 do difosfato de adenosina (ADP) (p. ex., clopidogrel, prasugrel, ticagrelor), SCC – síndrome coronária crónica, ICP – intervenção coronária percutânea (angioplastia coronária com stent)
A SCA após ICP requer terapêutica antiagregante plaquetária; por isso, doentes com FA (se necessitarem de terapêutica anticoagulante) e SCA após ICP necessitam de:
Na SCA e FA, os NOAC (não a varfarina) são preferidos como terapêutica anticoagulante.
O inibidor P2Y12 preferido é o clopidogrel (não ticagrelor nem prasugrel).
Não se recomenda a combinação de terapêutica anticoagulante (varfarina ou NOAC) com (ticagrelor ou prasugrel),
Durante DAT (varfarina + terapêutica antiagregante plaquetária)
A DAT preferida na FA após SCA ou após ICP é:
Durante TAT e DAT, recomendam-se inibidores da bomba de protões (pantoprazol) para prevenção de hemorragia gastrointestinal.
Em doentes com FA e SCC estável, recomenda-se apenas terapêutica anticoagulante (não DAT).
| Anticoagulação e terapêutica antiagregante plaquetária na fibrilhação auricular | Classe |
|---|---|
| Na terapêutica combinada (OAC + terapêutica antiagregante plaquetária), os NOAC (não a varfarina) são preferidos como OAC devido a menor risco hemorrágico e melhor prevenção de tromboembolismo. | I |
| Se o doente estiver a tomar (rivaroxabano + terapêutica antiagregante plaquetária), pode ser considerada redução da dose de rivaroxabano 20 mg → 15 mg uma vez por dia para reduzir o risco hemorrágico. | IIa |
| Se o doente estiver a tomar (dabigatrano + terapêutica antiagregante plaquetária), pode ser considerada redução da dose de dabigatrano 150 mg → 110 mg duas vezes por dia para reduzir o risco hemorrágico. | IIa |
| Se o doente estiver a tomar (varfarina + terapêutica antiagregante plaquetária), pode ser considerado um alvo de INR 2–2,5 para reduzir o risco hemorrágico. | IIa |
OAC - anticoagulação oral, NOAC – anticoagulante oral não antagonista da vitamina K (dabigatrano, rivaroxabano, apixabano, edoxabano)
| Síndrome coronária aguda e fibrilhação auricular | Classe |
|---|---|
Em doentes com FA e SCA após ICP (baixo risco isquémico), recomenda-se o seguinte:
|
I |
Em doentes com FA e SCA após ICP (alto risco isquémico), recomenda-se o seguinte:
|
IIa |
NOAC – anticoagulantes orais não antagonistas da vitamina K (dabigatrano, rivaroxabano, apixabano, edoxabano), SCA – síndrome coronária aguda, ICP – intervenção coronária percutânea
| Alto risco isquémico após intervenção coronária percutânea (ICP) | |
|---|---|
| História de trombose de stent (apesar de terapêutica antiagregante plaquetária adequada) | |
| Implantação de stent na última artéria coronária patente remanescente | |
| Doença arterial coronária difusa (especialmente em doentes com diabetes mellitus) | |
| Doença renal crónica creatinina ≥133 µmol/L (CrCl <60 ml/min) | |
| Implantação de ≥3 stents | |
| Tratamento de ≥3 lesões coronárias | |
| Tratamento de uma bifurcação com 2 stents | |
| Comprimento total de stent >60 mm | |
| Tratamento de CTO (oclusão total crónica) | |
| Síndrome coronária crónica e fibrilhação auricular | Classe |
|---|---|
Em doentes com FA e SCC após ICP (baixo risco isquémico), recomenda-se o seguinte:
|
I |
Em doentes com FA e SCC após ICP (alto risco isquémico), recomenda-se o seguinte:
|
IIa |
NOAC – anticoagulantes orais não antagonistas da vitamina K (dabigatrano, rivaroxabano, apixabano, edoxabano), SCC - síndrome coronária crónica, ICP – intervenção coronária percutânea
| Duração da terapêutica antiagregante plaquetária após SCA com fibrilhação auricular | Classe |
|---|---|
| Em doentes estáveis após SCA com FA, não se recomenda terapêutica antiagregante plaquetária para além de 12 meses. | III |
SCA – síndrome coronária aguda
| Terapêutica antitrombótica na SCA, SCC e fibrilhação auricular | Classe |
|---|---|
| Os NOAC (não a varfarina) são a terapêutica anticoagulante preferida em combinação com terapêutica antiagregante plaquetária. | I |
| As doses de NOAC são reduzidas de acordo com os critérios padrão de redução de dose de NOAC. | I |
| Durante o tratamento com (varfarina + terapêutica antiagregante plaquetária), pode ser considerado um alvo de INR 2–2,5. | IIa |
| Durante terapêutica com varfarina (sem terapêutica antiagregante plaquetária), recomenda-se um alvo de INR 2–3. | I |
| O inibidor P2Y12 preferido em combinação com terapêutica anticoagulante é o clopidogrel (não ticagrelor nem prasugrel). | IIa |
SCA – síndrome coronária aguda, SCC - síndrome coronária crónica, NOAC – anticoagulantes orais não antagonistas da vitamina K (dabigatrano, rivaroxabano, apixabano, edoxabano)
Todos os seguintes doentes:

SCA após ICP (baixo risco isquémico)
Exemplo: Um doente com FA (em NOAC) teve um enfarte (STEMI ou NSTEMI), foi transferido para um centro cardíaco onde foi realizada ICP com implantação de 1 stent na artéria circunflexa.

SCA após ICP (alto risco isquémico)
Exemplo: Um doente com FA teve um enfarte (STEMI ou NSTEMI), foi transferido para um centro cardíaco onde foi realizada ICP com implantação de 3 stents.

SCC após ICP (baixo risco isquémico)
Exemplo: Um doente com FA (em NOAC) tinha angina de peito estável e estenose coronária significativa (>70 %) na angio-TC coronária; foi realizada ICP com implantação de 1 stent na artéria coronária direita.

SCC após ICP (alto risco isquémico)
Exemplo: Um doente com FA (em NOAC) tinha angina de peito estável; a angiografia coronária mostrou 3 estenoses graves (>70 %), e foram implantados 3 stents durante a ICP.

SCC estável
Exemplo: Um doente com FA (em NOAC) tem SCC com estenose coronária não significativa (<50 %), sem indicação para ICP.
Em doentes após ICP, o risco hemorrágico é avaliado pela pontuação ARC-HBR (Academic Research Consortium – High Bleeding Risk).
| Pontuação ARC-HBR (Risco hemorrágico) |
|---|
Critérios major (1 é suficiente)
|
Critérios minor (≥2 necessários)
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. ICP - intervenção coronária percutânea. NOAC – anticoagulante oral não antagonista da vitamina K (dabigatrano, rivaroxabano, apixabano, edoxabano). eGFR = taxa de filtração glomerular estimada. AINEs - anti-inflamatórios não esteroides
| Risco hemorrágico segundo a pontuação ARC-HBR e redução da terapêutica antitrombótica após ICP | ||
|---|---|---|
| Pontuação ARC-HBR | Risco de hemorragia major (no prazo de 1 ano após ICP) |
Terapêutica antitrombótica após ICP |
| Positiva (≥ 1 critério major ou ≥ 2 critérios minor) |
4 – 9 % |
|
| Negativa | 1 – 3 % |
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. ICP - intervenção coronária percutânea. DAT - dupla terapêutica antitrombótica. TAT - tripla terapêutica antitrombótica.
Estas diretrizes são não oficiais e não representam diretrizes formais emitidas por qualquer sociedade profissional de cardiologia. Destinam-se apenas a fins educacionais e informativos.
