

Síndrome coronario crónico (SCC)

Síndrome coronario agudo (SCA)
Infarto de miocardio tipo 1
Infarto de miocardio tipo 2
La revascularización es la restauración del flujo sanguíneo a través de una estenosis u oclusión de una arteria coronaria. Los métodos de revascularización incluyen:
El SCA es una condición crítica aguda que puede desencadenar o empeorar un episodio de FA.
La incidencia de FA de nueva aparición en las 24 horas posteriores a un SCA es del 2–23 %.
El 10–15 % de los pacientes con FA se someten a ICP por enfermedad coronaria.
La FA taquicárdica (frecuencia ventricular >100/min) puede causar infarto de miocardio tipo 2.
Los pacientes con SCA y FA requieren tratamiento antitrombótico combinado:
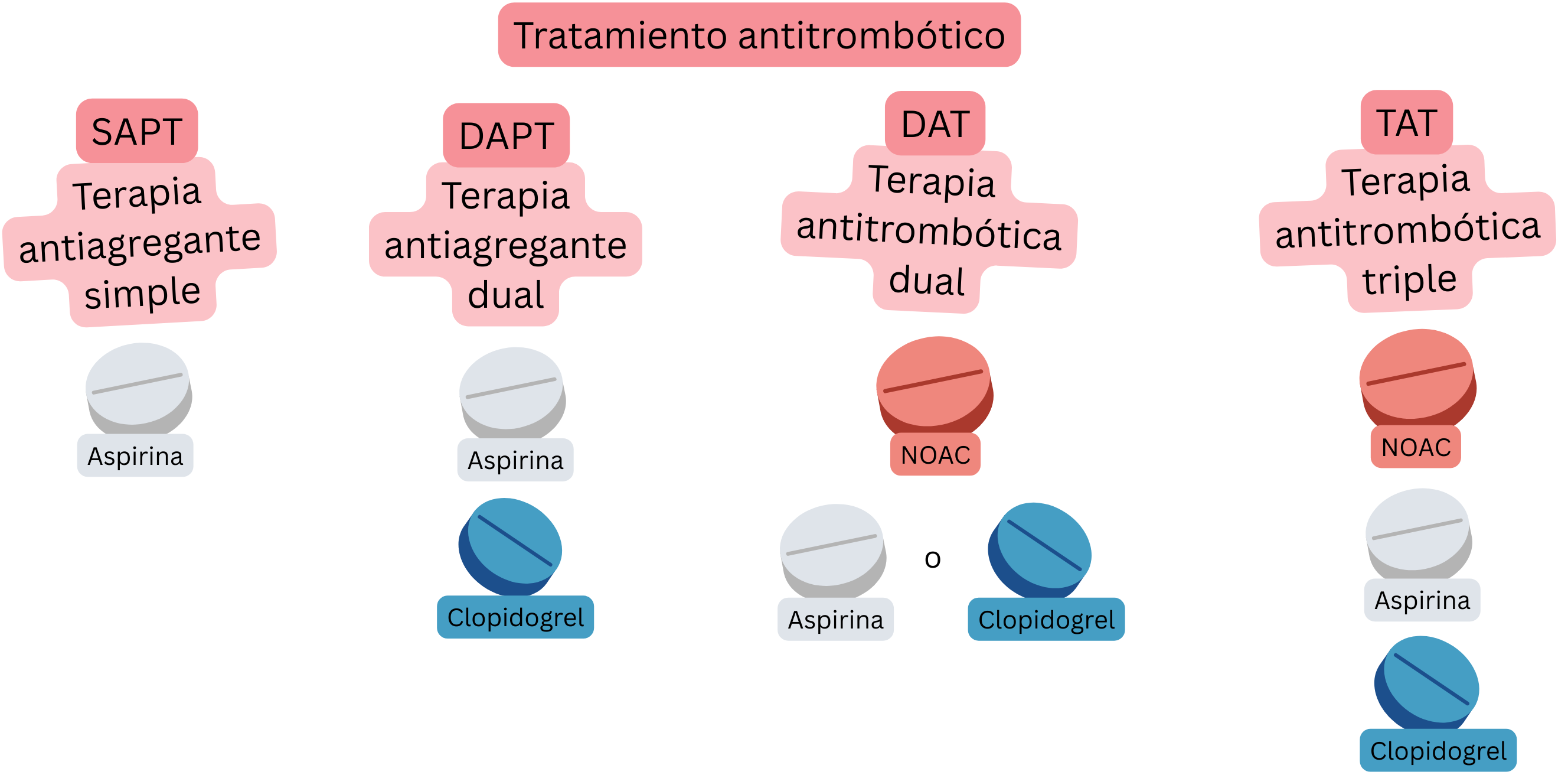
| Tratamiento antitrombótico (Terminología) en el síndrome coronario y la fibrilación auricular | |||
|---|---|---|---|
| Término | Definición | Combinación más frecuente | Uso más frecuente |
| SAPT (Terapia antiagregante simple) |
1 fármaco antiagregante | Aspirina | Prevención en SCC en pacientes sin FA |
| DAPT (Terapia antiagregante doble) |
2 fármacos antiagregantes | Aspirina + clopidogrel | 6 meses tras ICP con stent en pacientes sin FA |
| DAT (Terapia antitrombótica doble) |
Tratamiento anticoagulante + tratamiento antiagregante | ACOD + clopidogrel | 12 meses tras ICP en pacientes con FA |
| TAT (Terapia antitrombótica triple) |
Tratamiento anticoagulante + DAPT | ACOD + Aspirina + clopidogrel |
Primera semana tras ICP en pacientes con FA (con ACOD) |
ACOD – anticoagulante oral de acción directa, P2Y12 – inhibidor del receptor P2Y12 de adenosina difosfato (ADP) (p. ej., clopidogrel, prasugrel, ticagrelor), SCC – síndrome coronario crónico, ICP – intervención coronaria percutánea (angioplastia coronaria con stent)
El SCA tras ICP requiere tratamiento antiagregante; por tanto, los pacientes con FA (si requieren tratamiento anticoagulante) y SCA tras ICP requieren:
En SCA y FA, se prefieren los ACOD (no warfarina) como tratamiento anticoagulante.
El inhibidor P2Y12 preferido es clopidogrel (no ticagrelor ni prasugrel).
No se recomienda la combinación de tratamiento anticoagulante (warfarina o ACOD) con (ticagrelor o prasugrel),
Durante DAT (warfarina + tratamiento antiagregante)
El DAT preferido en FA tras SCA o tras ICP es:
Durante TAT y DAT, se recomiendan inhibidores de la bomba de protones (pantoprazol) para la prevención del sangrado gastrointestinal.
En pacientes con FA y SCC estable, se recomienda tratamiento anticoagulante en monoterapia (no DAT).
| Anticoagulación y tratamiento antiagregante en la fibrilación auricular | Clase |
|---|---|
| En el tratamiento combinado (OAC + tratamiento antiagregante), se prefieren los ACOD (no warfarina) como OAC debido a menor riesgo de sangrado y mejor prevención del tromboembolismo. | I |
| Si el paciente está tomando (rivaroxabán + tratamiento antiagregante), puede considerarse la reducción de dosis de rivaroxabán 20 mg → 15 mg una vez al día para reducir el riesgo de sangrado. | IIa |
| Si el paciente está tomando (dabigatrán + tratamiento antiagregante), puede considerarse la reducción de dosis de dabigatrán 150 mg → 110 mg dos veces al día para reducir el riesgo de sangrado. | IIa |
| Si el paciente está tomando (warfarina + tratamiento antiagregante), puede considerarse un INR objetivo 2–2,5 para reducir el riesgo de sangrado. | IIa |
OAC - anticoagulación oral, ACOD – anticoagulante oral de acción directa (dabigatrán, rivaroxabán, apixabán, edoxabán)
| Síndrome coronario agudo y fibrilación auricular | Clase |
|---|---|
En pacientes con FA y SCA tras ICP (bajo riesgo isquémico), se recomienda lo siguiente:
|
I |
En pacientes con FA y SCA tras ICP (alto riesgo isquémico), se recomienda lo siguiente:
|
IIa |
ACOD – anticoagulantes orales de acción directa (dabigatrán, rivaroxabán, apixabán, edoxabán), SCA – síndrome coronario agudo, ICP – intervención coronaria percutánea
| Alto riesgo isquémico tras intervención coronaria percutánea (ICP) | |
|---|---|
| Antecedentes de trombosis del stent (a pesar de tratamiento antiagregante adecuado) | |
| Implante de stent en la última arteria coronaria permeable restante | |
| Enfermedad coronaria difusa (especialmente en pacientes con diabetes mellitus) | |
| Enfermedad renal crónica creatinina ≥133 µmol/L (CrCl <60 ml/min) | |
| Implante de ≥3 stents | |
| Tratamiento de ≥3 lesiones coronarias | |
| Tratamiento de una bifurcación con 2 stents | |
| Longitud total de stent >60 mm | |
| Tratamiento de CTO (oclusión total crónica) | |
| Síndrome coronario crónico y fibrilación auricular | Clase |
|---|---|
En pacientes con FA y SCC tras ICP (bajo riesgo isquémico), se recomienda lo siguiente:
|
I |
En pacientes con FA y SCC tras ICP (alto riesgo isquémico), se recomienda lo siguiente:
|
IIa |
ACOD – anticoagulantes orales de acción directa (dabigatrán, rivaroxabán, apixabán, edoxabán), SCC - síndrome coronario crónico, ICP – intervención coronaria percutánea
| Duración del tratamiento antiagregante tras SCA con fibrilación auricular | Clase |
|---|---|
| En pacientes estables tras SCA con FA, no se recomienda el tratamiento antiagregante más allá de 12 meses. | III |
SCA – síndrome coronario agudo
| Tratamiento antitrombótico en SCA, SCC y fibrilación auricular | Clase |
|---|---|
| Los ACOD (no warfarina) son el tratamiento anticoagulante preferido en combinación con tratamiento antiagregante. | I |
| Las dosis de ACOD se reducen según los criterios estándar de reducción de dosis de ACOD. | I |
| Durante el tratamiento con (warfarina + tratamiento antiagregante), puede considerarse un INR objetivo 2–2,5. | IIa |
| Durante el tratamiento con warfarina (sin tratamiento antiagregante), se recomienda un INR objetivo 2–3. | I |
| El inhibidor P2Y12 preferido en combinación con tratamiento anticoagulante es clopidogrel (no ticagrelor ni prasugrel). | IIa |
SCA – síndrome coronario agudo, SCC - síndrome coronario crónico, ACOD – anticoagulantes orales de acción directa (dabigatrán, rivaroxabán, apixabán, edoxabán)
Todos los siguientes pacientes:

SCA tras ICP (Bajo riesgo isquémico)
Ejemplo: Un paciente con FA (con ACOD) tuvo un infarto (IAMCEST o IAMSEST), fue trasladado a un centro cardiológico donde se realizó ICP con implante de 1 stent en la arteria circunfleja.

SCA tras ICP (Alto riesgo isquémico)
Ejemplo: Un paciente con FA tuvo un infarto (IAMCEST o IAMSEST), fue trasladado a un centro cardiológico donde se realizó ICP con implante de 3 stents.

SCC tras ICP (Bajo riesgo isquémico)
Ejemplo: Un paciente con FA (con ACOD) tenía angina estable y estenosis coronaria significativa (>70 %) en la angiografía coronaria por TC; se realizó ICP con implante de 1 stent en la arteria coronaria derecha.

SCC tras ICP (Alto riesgo isquémico)
Ejemplo: Un paciente con FA (con ACOD) tenía angina estable; la coronariografía mostró 3 estenosis graves (>70 %), y se implantaron 3 stents durante la ICP.

SCC estable
Ejemplo: Un paciente con FA (con ACOD) presenta SCC con estenosis coronaria no significativa (<50 %), sin indicación de ICP.
En pacientes tras ICP, el riesgo de sangrado se evalúa mediante la puntuación ARC-HBR (Academic Research Consortium – High Bleeding Risk).
| Puntuación ARC-HBR (Riesgo de sangrado) |
|---|
Criterios mayores (1 es suficiente)
|
Criterios menores (se requieren ≥2)
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. ICP - Intervención coronaria percutánea. ACOD – anticoagulante oral de acción directa (dabigatrán, rivaroxabán, apixabán, edoxabán). TFGe = tasa de filtrado glomerular estimada. AINE - antiinflamatorios no esteroideos
| Riesgo de sangrado según puntuación ARC-HBR y acortamiento del tratamiento antitrombótico tras ICP | ||
|---|---|---|
| Puntuación ARC-HBR | Riesgo de sangrado mayor (en el plazo de 1 año tras ICP) |
Tratamiento antitrombótico tras ICP |
| Positiva (≥ 1 criterio mayor o ≥ 2 criterios menores) |
4 – 9 % |
|
| Negativa | 1 – 3 % |
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. ICP - Intervención coronaria percutánea. DAT - Terapia antitrombótica doble. TAT - Terapia antitrombótica triple.
Estas guías son no oficiales y no representan guías formales emitidas por ninguna sociedad profesional de cardiología. Están destinadas únicamente a fines educativos e informativos.
