

Syndrome coronarien chronique (SCC)
Syndrome coronarien aigu (SCA)
Infarctus du myocarde de type 1
Infarctus du myocarde de type 2
La revascularisation correspond à la restauration du flux sanguin au travers d’une sténose ou d’une occlusion d’une artère coronaire. Les méthodes de revascularisation comprennent :
Le SCA est un état critique aigu susceptible de déclencher ou d’aggraver un épisode de FA.
L’incidence d’une FA de novo dans les 24 heures suivant un SCA est de 2–23 %.
10–15 % des patients ayant une FA subissent une ICP pour maladie coronaire.
La FA rapide (fréquence ventriculaire >100/min) peut provoquer un infarctus du myocarde de type 2.
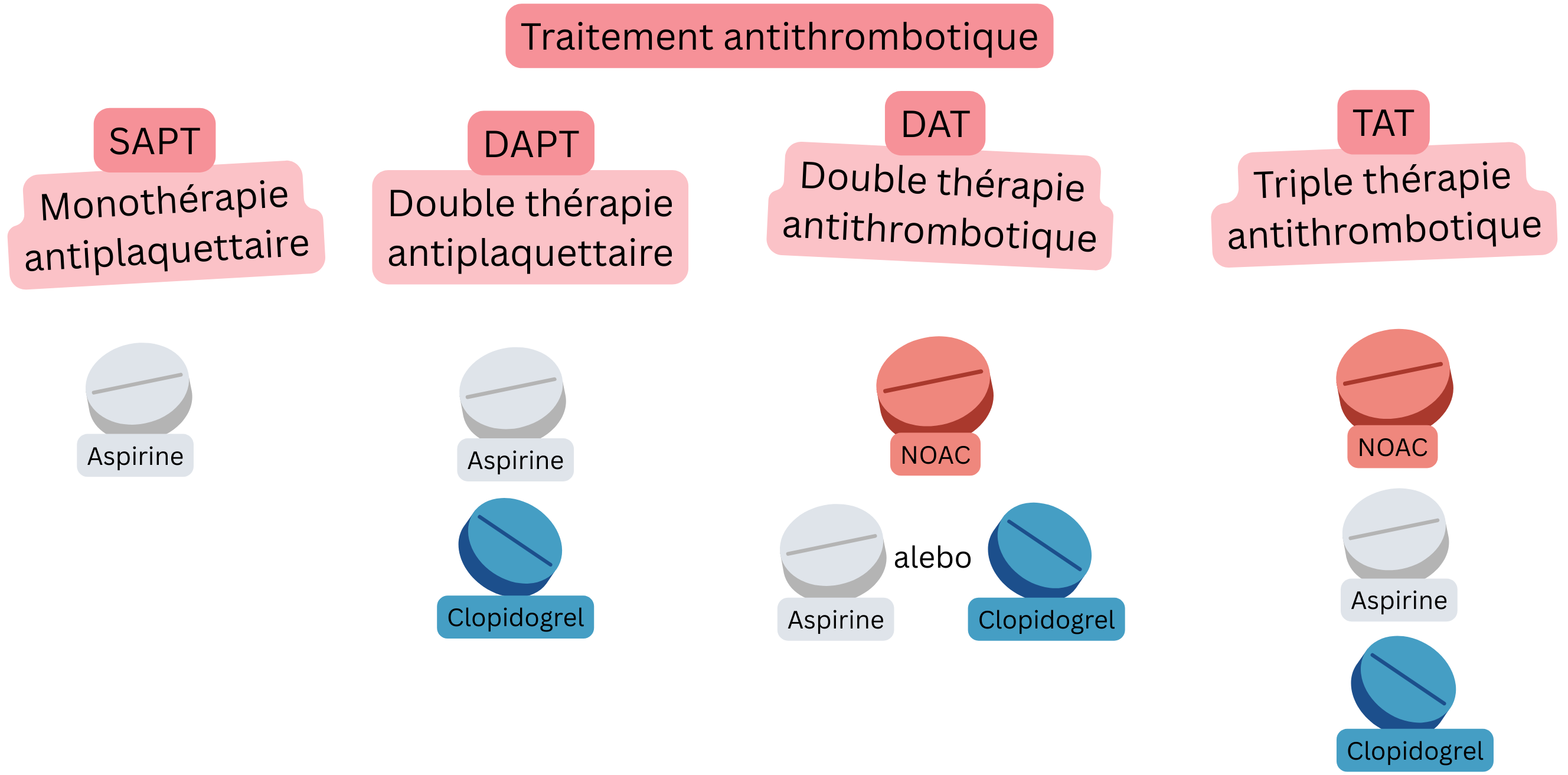
Les patients présentant un SCA et une FA nécessitent un traitement antithrombotique combiné :
| Traitement antithrombotique (terminologie) dans le syndrome coronaire et la fibrillation atriale | |||
|---|---|---|---|
| Terme | Définition | Association la plus fréquente | Utilisation la plus fréquente |
| SAPT (Monothérapie antiplaquettaire) |
1 antiagrégant plaquettaire | Aspirine | Prévention dans le SCC chez les patients sans FA |
| DAPT (Bithérapie antiplaquettaire) |
2 antiagrégants plaquettaires | Aspirine + clopidogrel | 6 mois après ICP avec stent chez les patients sans FA |
| DAT (Bithérapie antithrombotique) |
Traitement anticoagulant + traitement antiplaquettaire | AOD + clopidogrel | 12 mois après ICP chez les patients avec FA |
| TAT (Trithérapie antithrombotique) |
Traitement anticoagulant + DAPT | AOD + Aspirine + clopidogrel |
Première semaine après ICP chez les patients avec FA (sous AOD) |
AOD – anticoagulant oral direct, P2Y12 – inhibiteur du récepteur P2Y12 de l’adénosine diphosphate (ADP) (p. ex. clopidogrel, prasugrel, ticagrelor), SCC – syndrome coronarien chronique, ICP – intervention coronaire percutanée (angioplastie coronaire avec stent)
Un SCA après ICP nécessite un traitement antiplaquettaire ; par conséquent, les patients ayant une FA (s’ils nécessitent un traitement anticoagulant) et un SCA après ICP nécessitent :
Dans le SCA et la FA, les AOD (et non la warfarine) sont préférés comme traitement anticoagulant.
L’inhibiteur P2Y12 de choix est le clopidogrel (et non le ticagrelor et le prasugrel).
L’association d’un traitement anticoagulant (warfarine ou AOD) avec (ticagrelor ou prasugrel) n’est pas recommandée,
Au cours d’une DAT (warfarine + traitement antiplaquettaire)
La DAT préférée dans la FA après SCA ou après ICP est :
Au cours de la TAT et de la DAT, les inhibiteurs de la pompe à protons (pantoprazole) sont recommandés pour la prévention des saignements gastro-intestinaux.
Chez les patients ayant une FA et un SCC stable, un traitement anticoagulant seul est recommandé (et non une DAT).
| Anticoagulation et traitement antiplaquettaire dans la fibrillation atriale | Classe |
|---|---|
| En traitement combiné (ACO + traitement antiplaquettaire), les AOD (et non la warfarine) sont préférés comme ACO en raison d’un risque hémorragique plus faible et d’une meilleure prévention thromboembolique. | I |
| Si le patient prend (rivaroxaban + traitement antiplaquettaire), une réduction de dose du rivaroxaban 20 mg → 15 mg une fois par jour peut être envisagée afin de réduire le risque hémorragique. | IIa |
| Si le patient prend (dabigatran + traitement antiplaquettaire), une réduction de dose du dabigatran 150 mg → 110 mg deux fois par jour peut être envisagée afin de réduire le risque hémorragique. | IIa |
| Si le patient prend (warfarine + traitement antiplaquettaire), un objectif d’INR de 2–2,5 peut être envisagé afin de réduire le risque hémorragique. | IIa |
ACO - anticoagulation orale, AOD – anticoagulant oral direct (dabigatran, rivaroxaban, apixaban, edoxaban)
| Syndrome coronarien aigu et fibrillation atriale | Classe |
|---|---|
Chez les patients ayant une FA et un SCA après ICP (faible risque ischémique), ce qui suit est recommandé :
|
I |
Chez les patients ayant une FA et un SCA après ICP (haut risque ischémique), ce qui suit est recommandé :
|
IIa |
AOD – anticoagulants oraux directs (dabigatran, rivaroxaban, apixaban, edoxaban), SCA – syndrome coronarien aigu, ICP – intervention coronaire percutanée
| Haut risque ischémique après intervention coronaire percutanée (ICP) | |
|---|---|
| Antécédent de thrombose de stent (malgré un traitement antiplaquettaire adéquat) | |
| Implantation de stent dans la dernière artère coronaire perméable restante | |
| Maladie coronarienne diffuse (notamment chez les patients diabétiques) | |
| Maladie rénale chronique créatinine ≥133 µmol/L (ClCr <60 ml/min) | |
| Implantation de ≥3 stents | |
| Traitement de ≥3 lésions coronaires | |
| Traitement d’une bifurcation avec 2 stents | |
| Longueur totale de stent >60 mm | |
| Traitement d’une CTO (occlusion totale chronique) | |
| Syndrome coronarien chronique et fibrillation atriale | Classe |
|---|---|
Chez les patients ayant une FA et un SCC après ICP (faible risque ischémique), ce qui suit est recommandé :
|
I |
Chez les patients ayant une FA et un SCC après ICP (haut risque ischémique), ce qui suit est recommandé :
|
IIa |
AOD – anticoagulants oraux directs (dabigatran, rivaroxaban, apixaban, edoxaban), SCC - syndrome coronarien chronique, ICP – intervention coronaire percutanée
| Durée du traitement antiplaquettaire après SCA avec fibrillation atriale | Classe |
|---|---|
| Chez les patients stables après un SCA avec FA, un traitement antiplaquettaire n’est pas recommandé au-delà de 12 mois. | III |
SCA – syndrome coronarien aigu
| Traitement antithrombotique dans le SCA, le SCC et la fibrillation atriale | Classe |
|---|---|
| Les AOD (et non la warfarine) constituent le traitement anticoagulant de choix en association avec un traitement antiplaquettaire. | I |
| Les doses d’AOD sont réduites selon les critères standards de réduction de dose des AOD. | I |
| Au cours d’un traitement (warfarine + traitement antiplaquettaire), un objectif d’INR de 2–2,5 peut être envisagé. | IIa |
| Au cours d’un traitement par warfarine (sans traitement antiplaquettaire), un objectif d’INR de 2–3 est recommandé. | I |
| L’inhibiteur P2Y12 de choix en association avec un traitement anticoagulant est le clopidogrel (et non le ticagrelor ou le prasugrel). | IIa |
SCA – syndrome coronarien aigu, SCC - syndrome coronarien chronique, AOD – anticoagulants oraux directs (dabigatran, rivaroxaban, apixaban, edoxaban)
Tous les patients suivants :
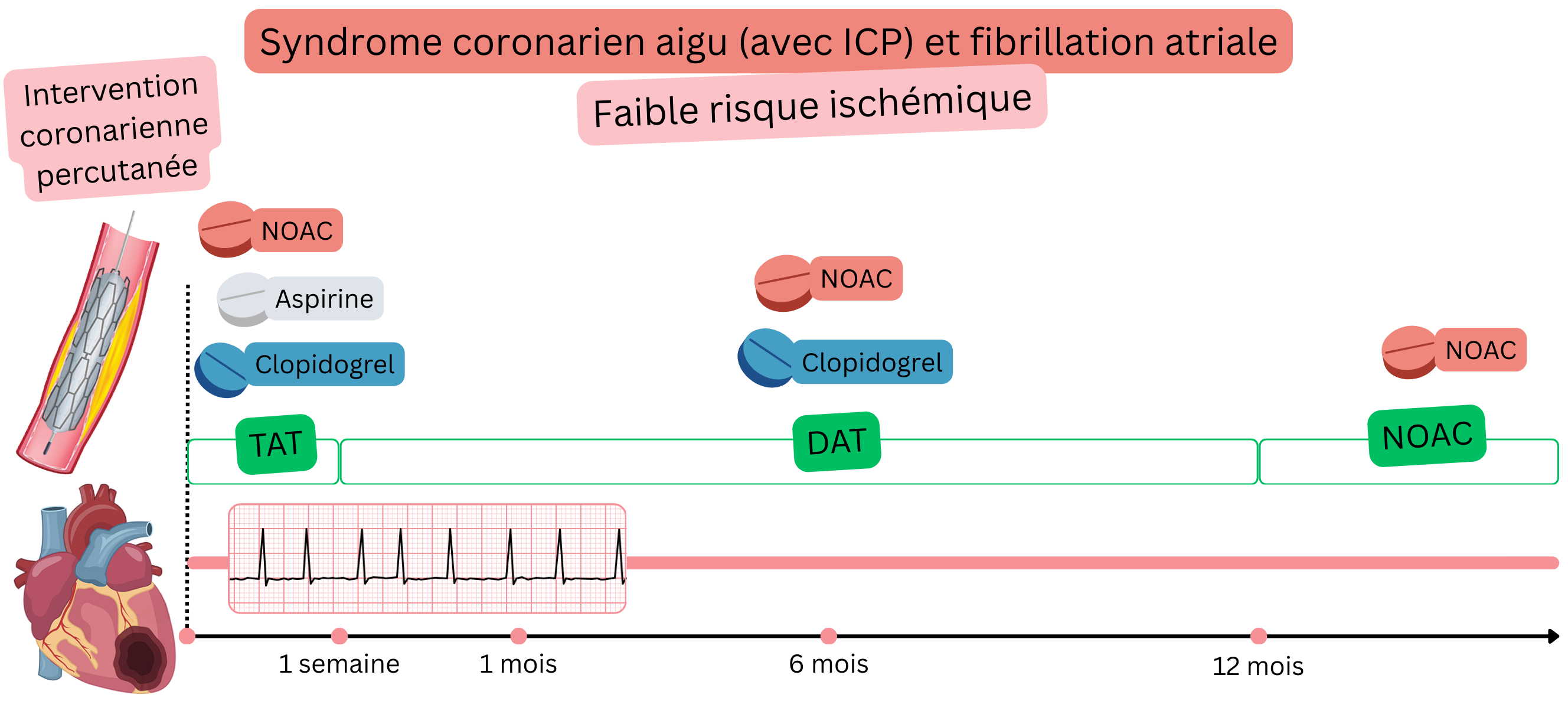
SCA après ICP (faible risque ischémique)
Exemple : Un patient ayant une FA (sous AOD) a présenté un infarctus (STEMI ou NSTEMI), a été transféré dans un centre cardiologique où une ICP a été réalisée avec implantation d’un stent dans l’artère circonflexe.
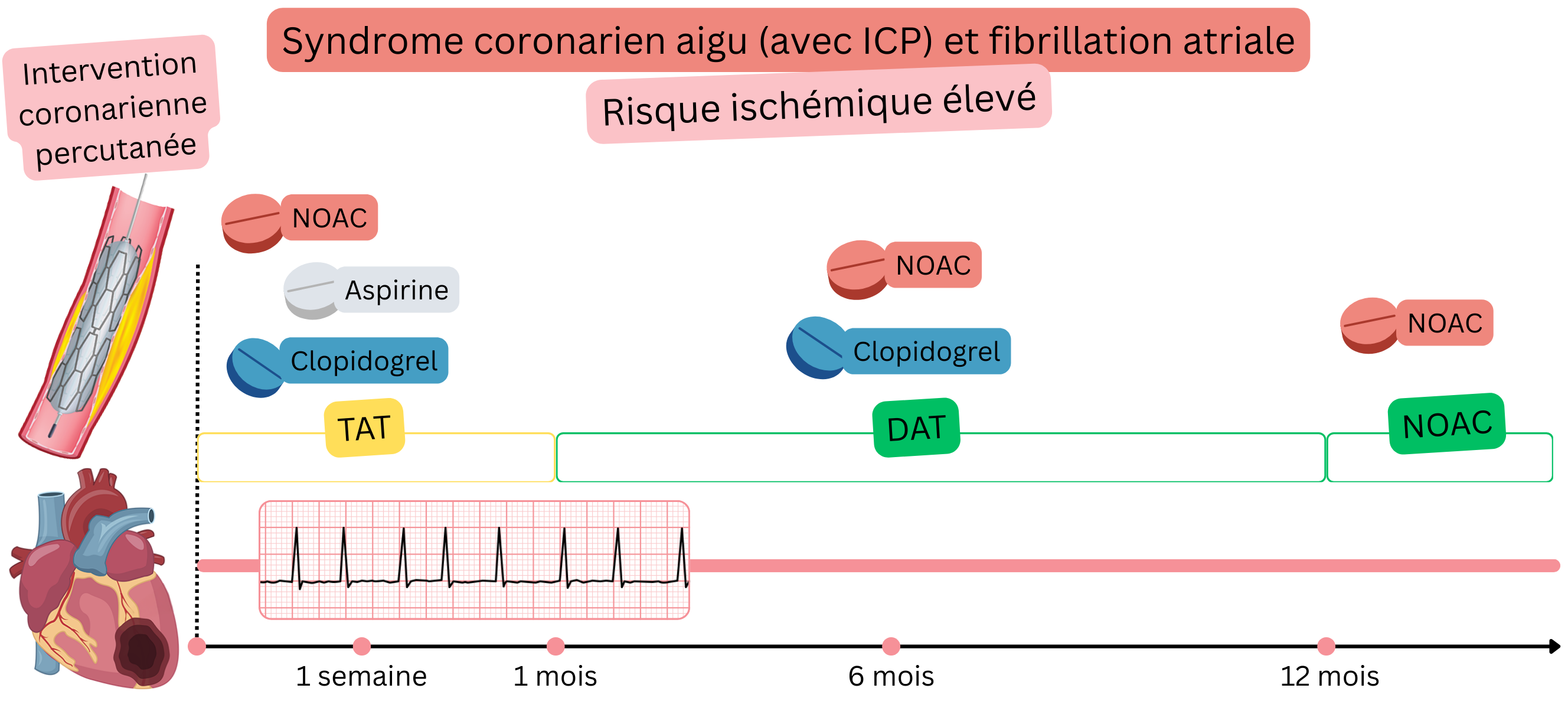
SCA après ICP (haut risque ischémique)
Exemple : Un patient ayant une FA a présenté un infarctus (STEMI ou NSTEMI), a été transféré dans un centre cardiologique où une ICP a été réalisée avec implantation de 3 stents.
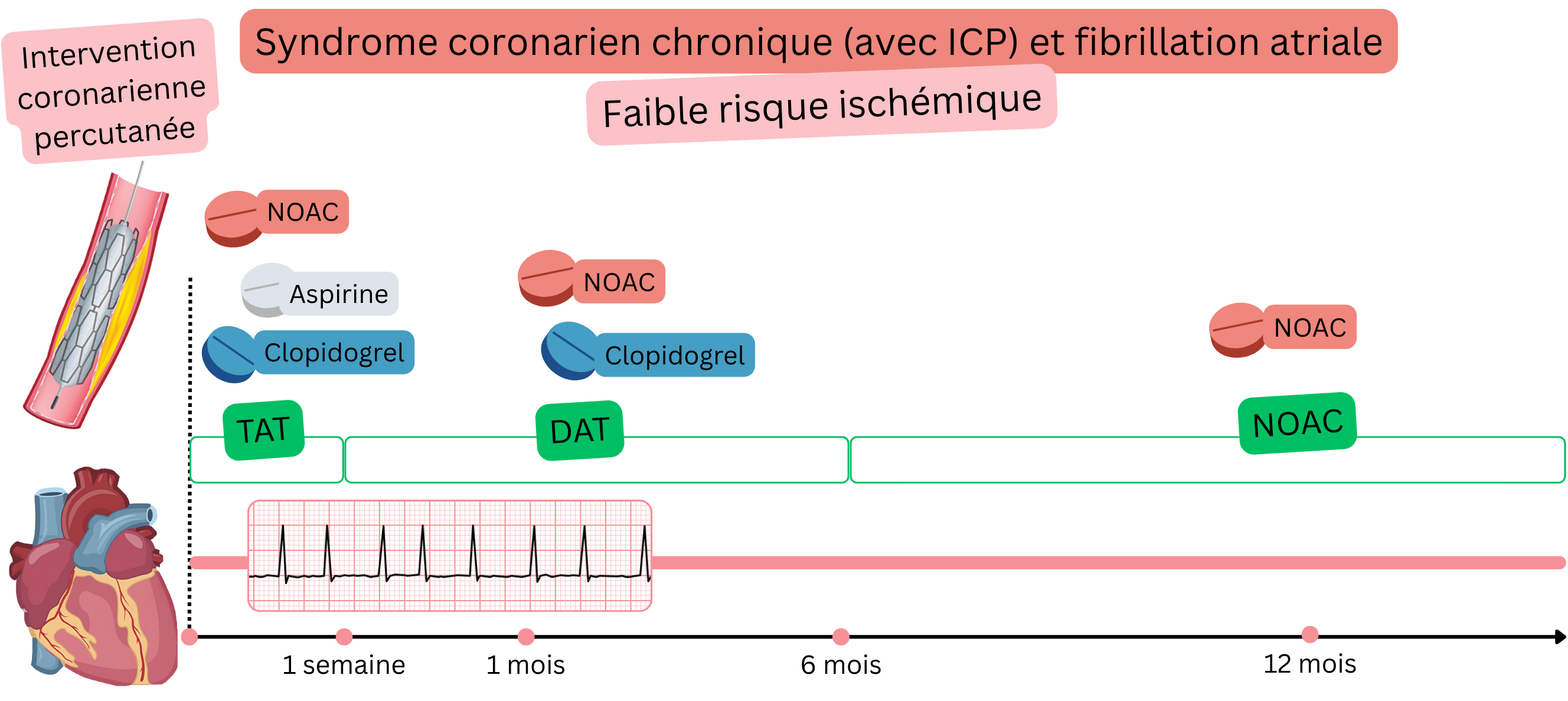
SCC après ICP (faible risque ischémique)
Exemple : Un patient ayant une FA (sous AOD) présentait un angor stable et une sténose coronaire significative (>70 %) à l’angioscanner coronaire ; une ICP a été réalisée avec implantation d’un stent dans l’artère coronaire droite.
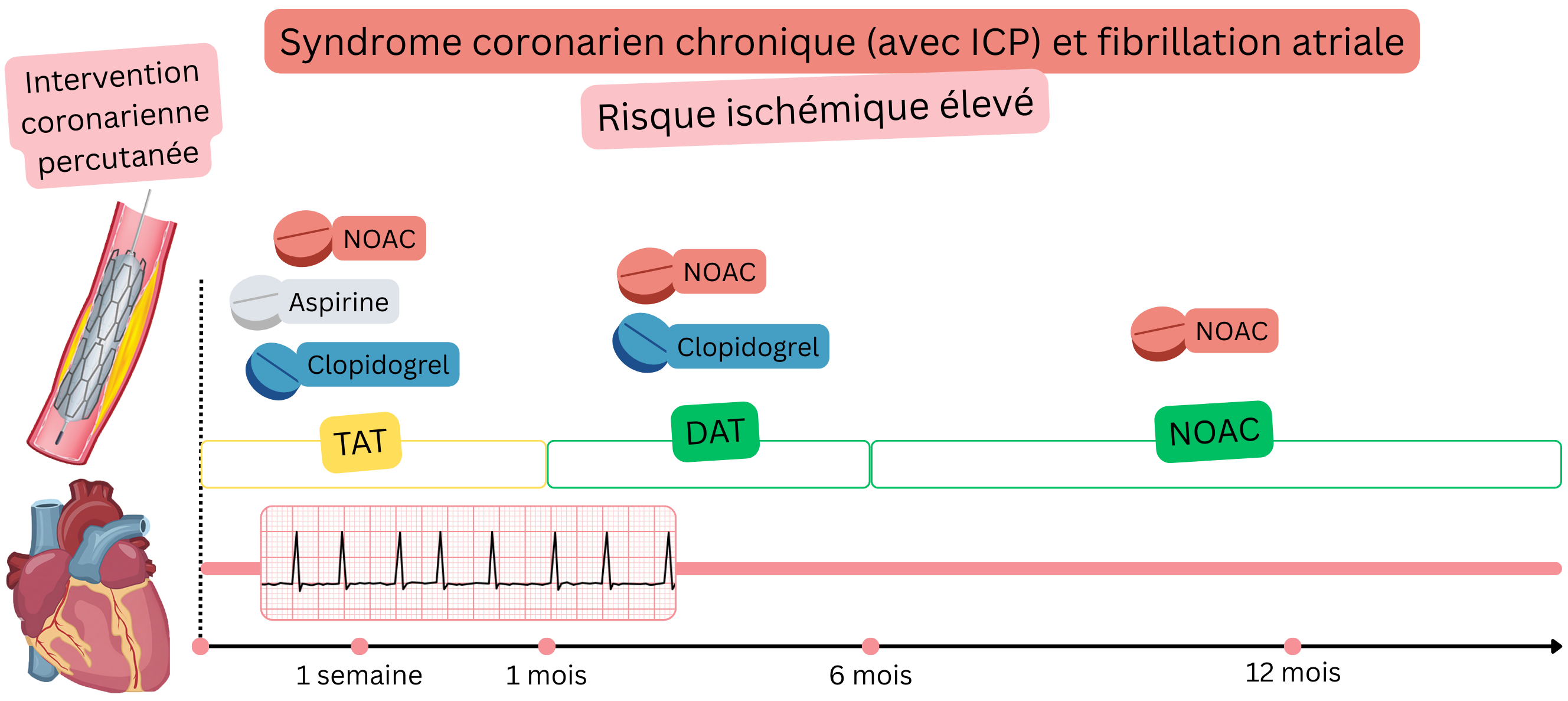
SCC après ICP (haut risque ischémique)
Exemple : Un patient ayant une FA (sous AOD) présentait un angor stable ; la coronarographie montrait 3 sténoses sévères (>70 %), et 3 stents ont été implantés lors de l’ICP.
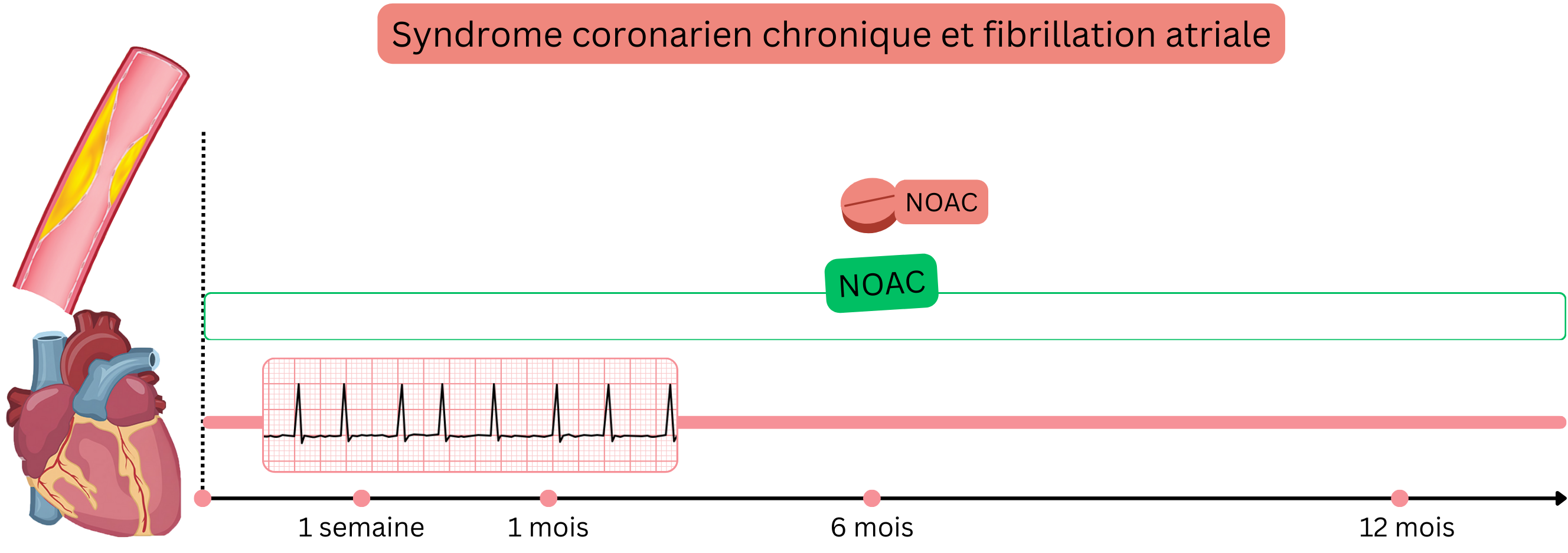
SCC stable
Exemple : Un patient ayant une FA (sous AOD) présente un SCC avec sténose coronaire non significative (<50 %), sans indication d’ICP.
Chez les patients après ICP, le risque hémorragique est évalué à l’aide du score ARC-HBR (Academic Research Consortium – High Bleeding Risk).
| Score ARC-HBR (Risque hémorragique) |
|---|
Critères majeurs (1 suffit)
|
Critères mineurs (≥2 requis)
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. ICP - intervention coronaire percutanée. AOD – anticoagulant oral direct (dabigatran, rivaroxaban, apixaban, edoxaban). DFGe = débit de filtration glomérulaire estimé. AINS - anti-inflammatoires non stéroïdiens
| Risque hémorragique selon le score ARC-HBR et raccourcissement du traitement antithrombotique après ICP | ||
|---|---|---|
| Score ARC-HBR | Risque d’hémorragie majeure (dans l’année suivant l’ICP) |
Traitement antithrombotique après ICP |
| Positif (≥ 1 critère majeur ou ≥ 2 critères mineurs) |
4 – 9 % |
|
| Négatif | 1 – 3 % |
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. ICP - intervention coronaire percutanée. DAT - bithérapie antithrombotique. TAT - trithérapie antithrombotique.
Ces recommandations sont non officielles et ne représentent pas des recommandations formelles émises par une société professionnelle de cardiologie. Elles sont destinées uniquement à des fins éducatives et informatives.
