

慢性冠状动脉综合征(CCS)

急性冠状动脉综合征(ACS)
1型心肌梗死
2型心肌梗死
血运重建是指恢复跨越冠状动脉狭窄或闭塞部位的血流。血运重建方法包括:
ACS属于急性危重状态,可诱发或加重房颤发作。
ACS发生后24小时内新发房颤的发生率为2–23 %。
10–15 %的房颤患者因冠状动脉疾病接受PCI。
快速性房颤(心室率>100 次/分)可导致2型心肌梗死。
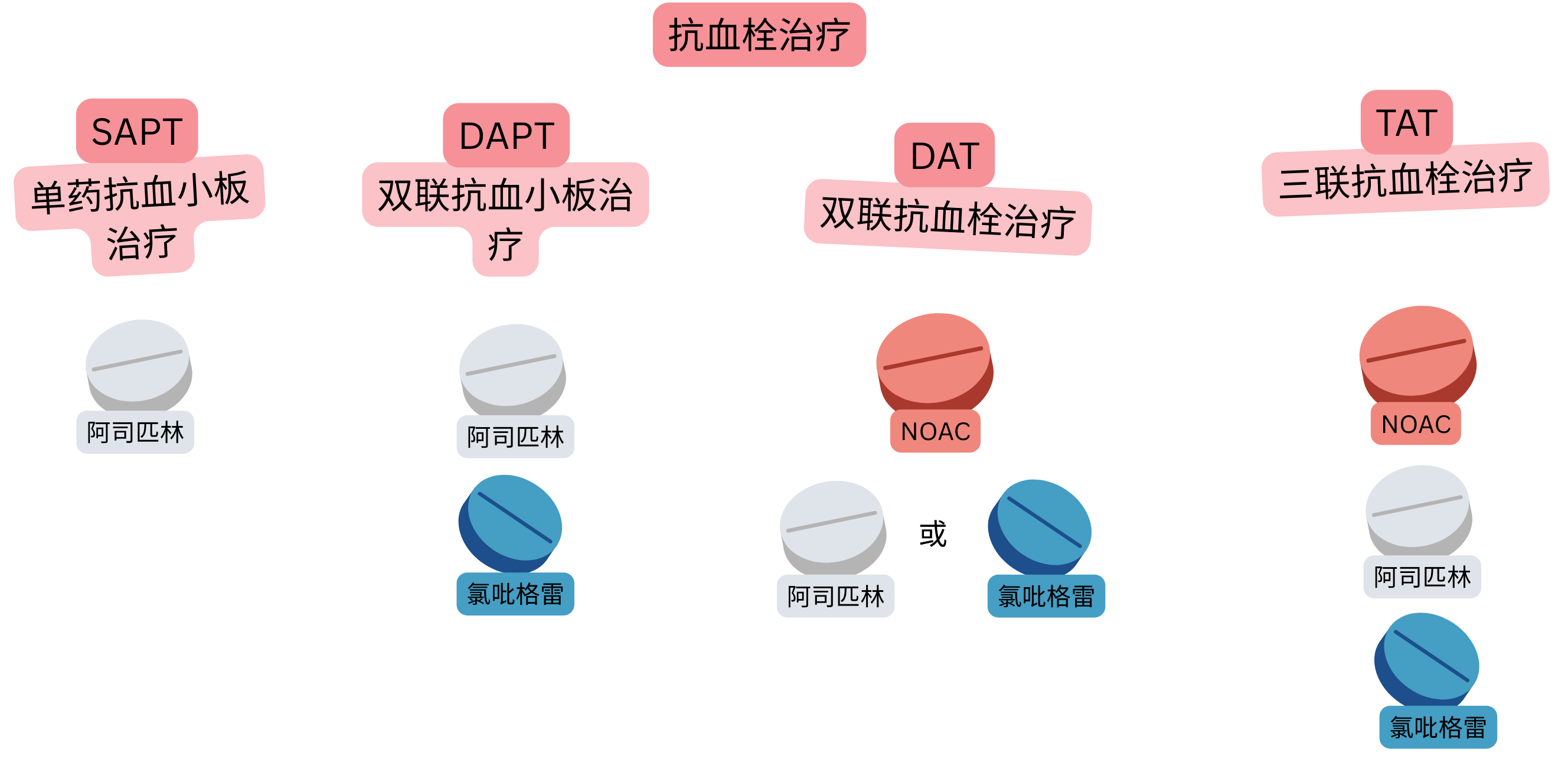
ACS合并房颤患者需采用联合抗栓治疗:
| 冠状动脉综合征与心房颤动中的抗栓治疗(术语) | |||
|---|---|---|---|
| 术语 | 定义 | 最常见组合 | 最常见用途 |
| SAPT (单药抗血小板治疗) |
1种抗血小板药物 | 阿司匹林 | 无房颤的CCS患者二级预防 |
| DAPT (双联抗血小板治疗) |
2种抗血小板药物 | 阿司匹林 + 氯吡格雷 | 无房颤患者支架植入后6个月 |
| DAT (双联抗栓治疗) |
抗凝治疗 + 抗血小板治疗 | NOAC + 氯吡格雷 | 房颤患者PCI后12个月 |
| TAT (三联抗栓治疗) |
抗凝治疗 + DAPT | NOAC + 阿司匹林 + 氯吡格雷 |
房颤患者(使用NOAC)PCI后第1周 |
NOAC – 非维生素K拮抗剂口服抗凝药(Non-vitamin K Oral Anticoagulant), P2Y12 – P2Y12腺苷二磷酸(ADP)受体抑制剂(如氯吡格雷、普拉格雷、替格瑞洛), CCS – 慢性冠状动脉综合征, PCI – 经皮冠状动脉介入治疗(冠状动脉球囊扩张并支架植入)
PCI后的ACS需要抗血小板治疗;因此,房颤患者(若需抗凝治疗)合并PCI后的ACS时需:
ACS合并房颤时,优选NOAC(而非华法林)作为抗凝治疗。
优选P2Y12受体抑制剂为氯吡格雷(而非替格瑞洛和普拉格雷)。
抗凝治疗(华法林或NOAC)与(替格瑞洛或普拉格雷)联合不推荐,
DAT(华法林 + 抗血小板治疗)期间
房颤患者在ACS后或PCI后首选DAT为:
TAT及DAT期间,推荐使用质子泵抑制剂(泮托拉唑)预防消化道出血。
房颤合并稳定型CCS患者,推荐单用抗凝治疗(而非DAT)。
| 心房颤动中的抗凝与抗血小板治疗 | 推荐类别 |
|---|---|
| 联合治疗(口服抗凝药 + 抗血小板药物)时,因出血风险更低且血栓栓塞预防效果更佳,优选NOAC(而非华法林)作为口服抗凝药。 | I |
| 若患者使用(利伐沙班 + 抗血小板治疗),为降低出血风险,可考虑将利伐沙班剂量由20 mg调整为15 mg,每日一次。 | IIa |
| 若患者使用(达比加群 + 抗血小板治疗),为降低出血风险,可考虑将达比加群剂量由150 mg调整为110 mg,每日两次。 | IIa |
| 若患者使用(华法林 + 抗血小板治疗),为降低出血风险,可考虑目标INR为2–2.5。 | IIa |
OAC - 口服抗凝治疗, NOAC – 非维生素K拮抗剂口服抗凝药(达比加群、利伐沙班、阿哌沙班、依度沙班)
| 急性冠状动脉综合征与心房颤动 | 推荐类别 |
|---|---|
对房颤合并PCI后的ACS患者(缺血风险低),推荐:
|
I |
对房颤合并PCI后的ACS患者(缺血风险高),推荐:
|
IIa |
NOAC – 非维生素K拮抗剂口服抗凝药(达比加群、利伐沙班、阿哌沙班、依度沙班), ACS – 急性冠状动脉综合征, PCI – 经皮冠状动脉介入治疗
| 经皮冠状动脉介入治疗(PCI)后高缺血风险 | |
|---|---|
| 既往支架内血栓形成史(尽管已接受充分抗血小板治疗) | |
| 在仅存的通畅冠状动脉中植入支架 | |
| 弥漫性冠状动脉疾病(尤其合并糖尿病者) | |
| 慢性肾脏病 肌酐 ≥133 µmol/L(CrCl <60 ml/min) | |
| 植入≥3枚支架 | |
| 治疗≥3处冠状动脉病变 | |
| 分叉病变采用2枚支架治疗 | |
| 支架总长度 >60 mm | |
| CTO(慢性完全闭塞)介入治疗 | |
| 慢性冠状动脉综合征与心房颤动 | 推荐类别 |
|---|---|
对房颤合并PCI后的CCS患者(缺血风险低),推荐:
|
I |
对房颤合并PCI后的CCS患者(缺血风险高),推荐:
|
IIa |
NOAC – 非维生素K拮抗剂口服抗凝药(达比加群、利伐沙班、阿哌沙班、依度沙班), CCS - 慢性冠状动脉综合征, PCI – 经皮冠状动脉介入治疗
| 房颤合并ACS后抗血小板治疗的持续时间 | 推荐类别 |
|---|---|
| 对ACS后合并房颤且病情稳定的患者,不推荐抗血小板治疗超过12个月。 | III |
ACS – 急性冠状动脉综合征
| ACS、CCS与心房颤动中的抗栓治疗 | 推荐类别 |
|---|---|
| 与抗血小板治疗联合时,优选NOAC(而非华法林)作为抗凝治疗。 | I |
| NOAC剂量按常规NOAC减量标准进行调整。 | I |
| 治疗期间使用(华法林 + 抗血小板治疗)时,可考虑目标INR为2–2.5。 | IIa |
| 单用华法林治疗(不合并抗血小板治疗)时,推荐目标INR为2–3。 | I |
| 与抗凝治疗联合时,优选的P2Y12受体抑制剂为氯吡格雷(而非替格瑞洛或普拉格雷)。 | IIa |
ACS – 急性冠状动脉综合征, CCS - 慢性冠状动脉综合征, NOAC – 非维生素K拮抗剂口服抗凝药(达比加群、利伐沙班、阿哌沙班、依度沙班)
以下所有患者:

PCI后的ACS(缺血风险低)
示例:房颤患者(使用NOAC)发生心肌梗死(STEMI或NSTEMI),转入心脏中心并行PCI,于回旋支植入1枚支架。

PCI后的ACS(缺血风险高)
示例:房颤患者发生心肌梗死(STEMI或NSTEMI),转入心脏中心并行PCI,植入3枚支架。

PCI后的CCS(缺血风险低)
示例:房颤患者(使用NOAC)存在稳定型心绞痛,CT冠状动脉血管成像显示显著冠状动脉狭窄(>70 %);行PCI并于右冠状动脉植入1枚支架。

PCI后的CCS(缺血风险高)
示例:房颤患者(使用NOAC)存在稳定型心绞痛;冠状动脉造影显示3处重度狭窄(>70 %),PCI过程中植入3枚支架。

稳定型CCS
示例:房颤患者(使用NOAC)存在CCS,冠状动脉狭窄不显著(<50 %),无PCI指征。
对PCI后患者,采用ARC-HBR(Academic Research Consortium – High Bleeding Risk)评分评估出血风险。
| ARC-HBR评分(出血风险) |
|---|
主要标准(符合1项即可)
|
次要标准(需≥2项)
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. PCI - Percutaneous coronary intervention. NOAC – Non-vitamin K Oral Anticoagulant (Dabigatran, Rivaroxaban, Apixaban, Edoxaban). eGFR = estimated Glomerular Filtration Rate. NSAIDs - non-steroidal anti-inflammatory drugs
| ARC-HBR评分分层的出血风险及PCI后抗栓治疗缩短策略 | ||
|---|---|---|
| ARC-HBR评分 | 重大出血风险 (PCI后1年内) |
PCI后抗栓治疗 |
| 阳性 (≥ 1项主要标准或 ≥ 2项次要标准) |
4 – 9 % |
|
| 阴性 | 1 – 3 % |
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. PCI - Percutaneous coronary intervention. DAT - Dual Antithrombotic Therapy. TAT - Triple Antithrombotic Therapy.
这些指南为非官方内容,并不代表任何专业心脏病学学会发布的正式指南。其仅供教育和信息参考之用。
