

Chronický koronárny syndróm (CKS)
Akútny koronárny syndróm (AKS)
Infarkt myokardu 1. typu
Infarkt myokardu 2. typu
Revaskularizácia je obnovenie prietoku krvi cez stenózu alebo oklúziu koronárnej artérie. Medzi metódy revaskularizácie patria:
AKS je akútny kritický stav, ktorý môže spustiť alebo zhoršiť epizódu FiP.
Incidencia novo vzniknutej FiP do 24 hod. po AKS je 2–23 %.
10–15 % pacientov s FiP podstúpi PKI pre koronárnu chorobu srdca.
Tachy-FiP (f >100/min.) môže spôsobiť infarkt myokardu 2. typu.
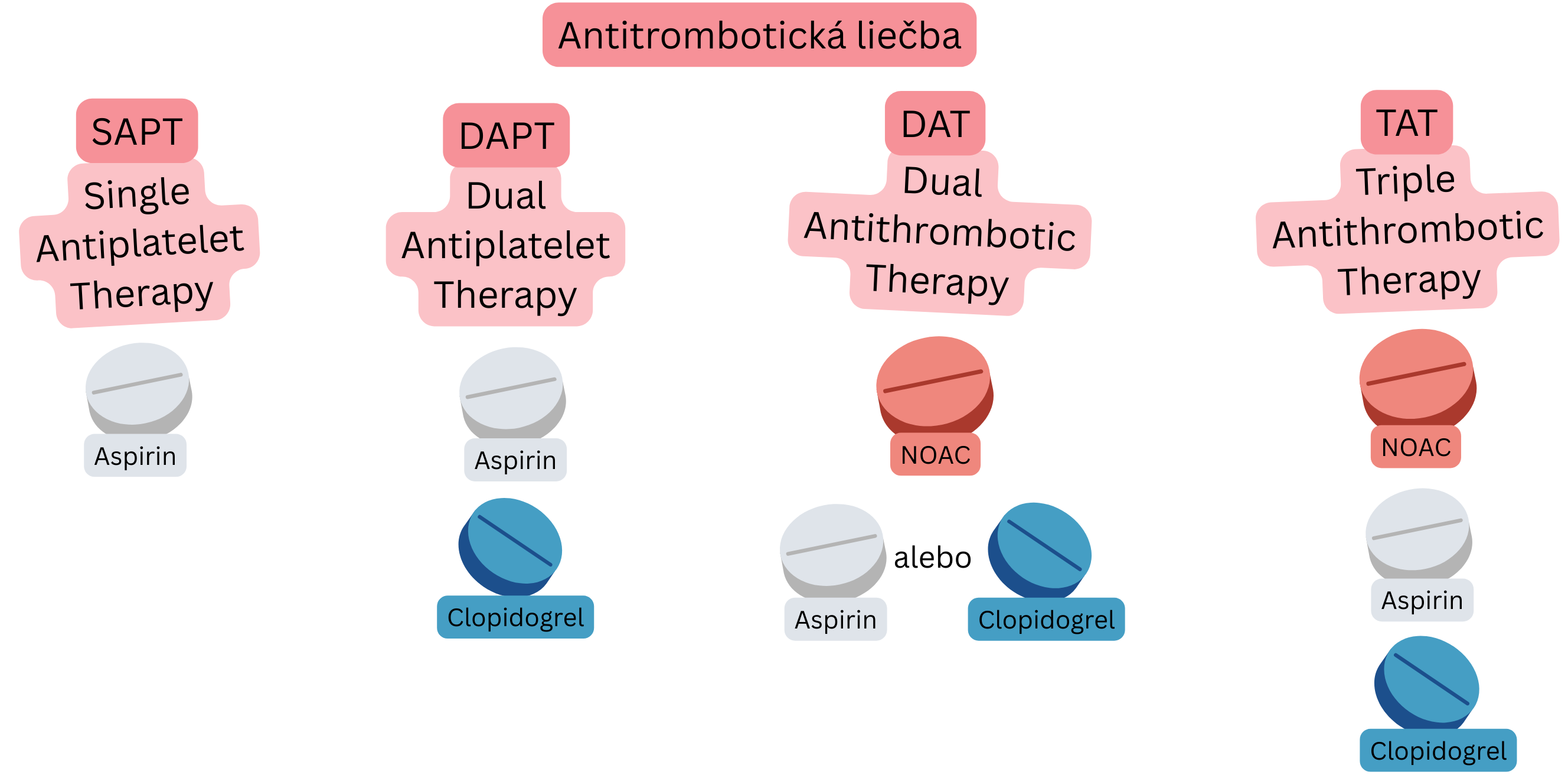
Pacienti s AKS a FiP vyžadujú kombinovanú antitrombotickú liečbu:
| Antitrombotická liečba (Terminológia) pri koronárnom syndróme a fibrilácii predsiení | |||
|---|---|---|---|
| Termín | Definícia | Najčastejšia kombinácia | Najčastejšie použitie |
| SAPT (Single Antiplatelet Therapy) |
1 protidoštičkový liek | Aspirin | Prevencia pri CKS u pacientov bez FiP |
| DAPT (Dual Antiplatelet Therapy) |
2 protidoštičkové lieky | Aspirin + klopidogrel | 6 mesiacov po PKI so stentom u pacientov bez FiP |
| DAT (Dual Antithrombotic Therapy) |
Antikoagulačná liečba + protidoštičková liečba | NOAC + klopidogrel | 12 mesiacov po PKI u pacientov s FiP |
| TAT (Triple Antithrombotic Therapy) |
Antikoagulačná liečba + DAPT | NOAC + Aspirin + klopidogrel |
Prvý týždeň po PKI u pacientov s FiP (na NOAC) |
NOAC – Non-vitamin K Oral Anticoagulant (ne-vitamín K perorálny antikoagulant), P2Y12 – Adenozín-difosfátový (ADP) receptor P2Y12 inhibítor (napr. Clopidogrel, Prasugrel, Ticagrelor), CKS – Chronický koronárny syndróm, PKI – Perkutánna koronárna intervencia (koronárna angioplastika so stentom)
AKS po PKI vyžaduje protidoštičkovú liečbu, preto pacienti s FiP (ak vyžadujú antikoagulačnú liečbu) a AKS po PKI vyžadujú:
Pri AKS a FiP sa ako antikoagulačná liečba preferuje NOAC (nie warfarín).
Preferovaná protidoštičková liečba z P2Y12i je Clopidogrel (nie Ticagrelor a Prasugrel).
Neodporúča sa kombinovať antikoagulačná liečba (Warfarín alebo NOAC) a (Ticagrelor alebo Prasugrel),
Pri užívaní DAT (warfarín + protidoštičková liečba)
Preferovaná DAT pri FiP po AKS alebo po PKI je:
Počas TAT a DAT sa ako prevencia krvácania do gastrointestinálneho traktu
U pacientov s FiP a stabilným CKS sa odporúča len antikoagulačná liečba (nie DAT).
| Antikoagulačná a protidoštičková liečba pri fibrilácii predsiení | Trieda |
|---|---|
| Pri kombinovanej liečbe (AKL + protidoštičková liečba) sa ako AKL preferuje NOAC (nie warfarín), pre nižšie riziko krvácania a lepšiu prevenciu tromboembolizmu. | I |
| Ak pacient užíva (Rivaroxaban + protidoštičkovú liečbu), tak sa môže zvážiť redukcia Rivaroxabanu 20 mg → 15 mg 1-0-0 za účelom zníženia rizika krvácania. | IIa |
| Ak pacient užíva (Dabigatran + protidoštičkovú liečbu), tak sa môže zvážiť redukcia Dabigatranu 150 mg → 110 mg 1-0-1 za účelom zníženia rizika krvácania. | IIa |
| Ak pacient užíva (warfarín + protidoštičkovú liečbu), tak sa môže zvážiť cieľové INR 2–2,5 za účelom zníženia rizika krvácania. | IIa |
AKL - Antikoagulačná liečba, NOAC – Non-vitamin K Oral Anticoagulant (Dabigatran, Rivaroxaban, Apixaban, Edoxaban)
| Akútny koronárny syndróm a fibrilácia predsiení | Trieda |
|---|---|
U pacientov s FiP a AKS, po PKI (nízke ischemické riziko) sa odporúča:
|
I |
U pacientov s FiP a AKS, po PKI (vysoké ischemické riziko) sa odporúča:
|
IIa |
NOAC – Non-vitamin K oral anticoagulants (Dabigatran, Rivaroxaban, Apixaban, Edoxaban), AKS – Akútny koronárny syndróm, PKI – Perkutánna koronárna intervencia
| Vysoké ischemické riziko po perkutánnej koronárnej intervencii (PKI) | |
|---|---|
| Stav po trombóze stentu (pri adekvátnej antiagregačnej liečbe) | |
| Implantácia stentu do poslednej priechodnej koronárnej artérie | |
| Difúzne koronárne postihnutie (hlavne u pacientov s diabetes mellitus) | |
| Chronické ochorenie obličiek Kreatinín ≥133 µmol/l (CrCl <60 ml/min.) | |
| Implantácia ≥3 stentov | |
| Ošetrenie ≥3 koronárnych lézií | |
| Ošetrenie bifurkácie s 2 stentmi | |
| Celková dĺžka stentu >60 mm | |
| Ošetrenie CTO (Chronic Total Occlusion) | |
| Chronický koronárny syndróm a fibrilácia predsiení | Trieda |
|---|---|
U pacientov s FiP a CKS, po PKI (nízke ischemické riziko) sa odporúča:
|
I |
U pacientov s FiP a CKS, po PKI (vysoké ischemické riziko) sa odporúča:
|
IIa |
NOAC – Non-vitamin K oral anticoagulants (Dabigatran, Rivaroxaban, Apixaban, Edoxaban), CKS - Chronický koronárny syndróm, PKI – Perkutánna koronárna intervencia
| Trvanie protidoštičkovej liečby po AKS s fibriláciou predsiení | Trieda |
|---|---|
| U stabilných pacientov po AKS s FiP sa protidoštičková liečba neodporúča dlhšie ako 12 mesiacov. | III |
AKS – Akútny koronárny syndróm
| Antitrombotická liečba pri AKS, CKS a fibrilácii predsiení | Trieda |
|---|---|
| NOAC (nie warfarín) je preferovaná antikoagulačná liečba v kombinácii s protidoštičkovou liečbou. | I |
| Dávky NOAC sa redukujú podľa štandardných NOAC kritérií. | I |
| Pri užívaní (warfarín + protidoštičková liečba) sa môže zvážiť cieľové INR 2–2,5. | IIa |
| Pri užívaní warfarínu (bez protidoštičkovej liečby) sa odporúča cieľové INR 2–3. | I |
| Preferovaný P2Y12i v kombinácii s antikoagulačnou liečbou, je Clopidogrel (nie Ticagrelor ani Prasugrel). | IIa |
AKS – Akútny koronárny syndróm, CKS - Chronický koronárny syndróm, NOAC – Non-vitamin K oral anticoagulants (Dabigatran, Rivaroxaban, Apixaban, Edoxaban)
Všetci nasledujúci pacienti:
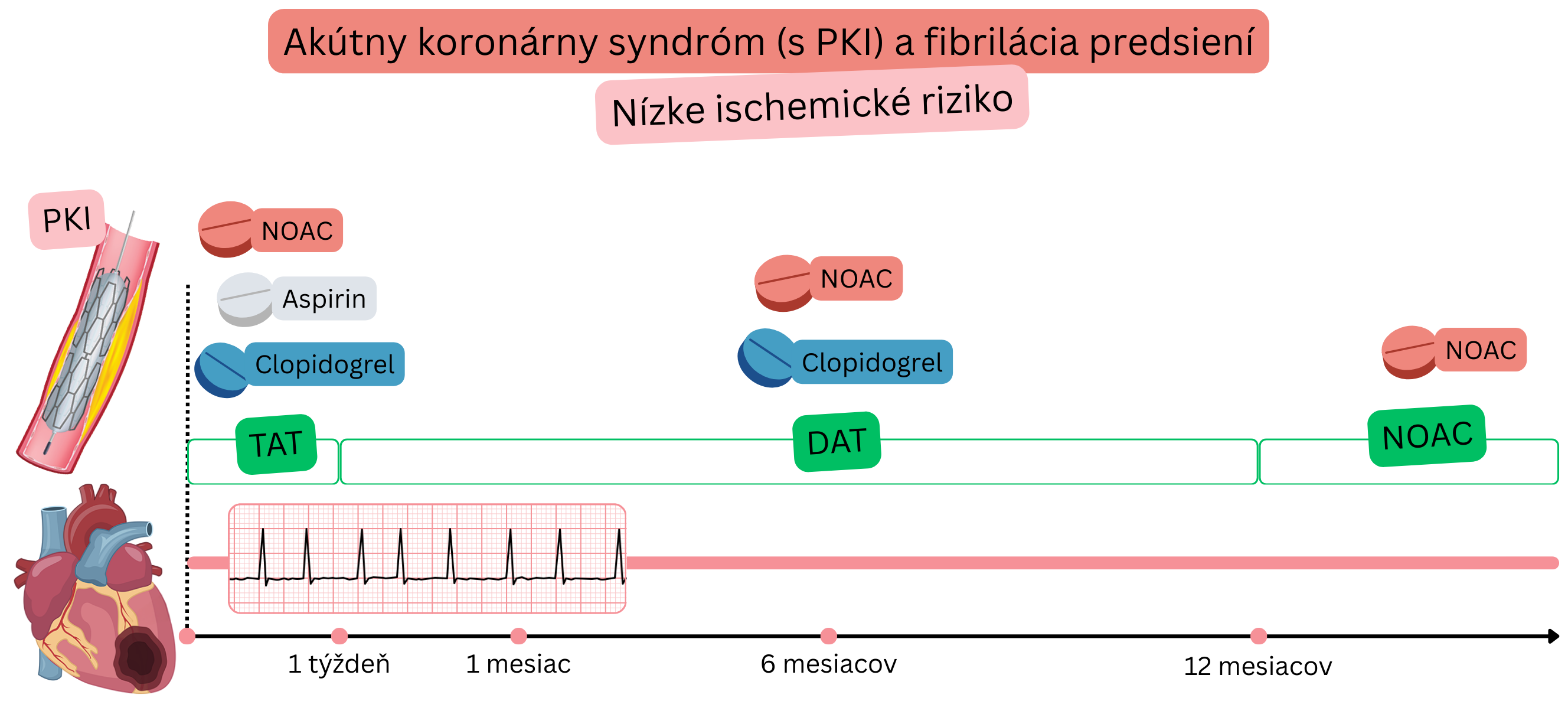
AKS po PKI (Nízke ischemické riziko)
Príklad: Pacient s FiP (na NOAC) dostal infarkt (STEMI alebo NSTEMI), bol prevezený do kardiocentra, kde bola vykonaná PKI s implantáciou 1 stentu do Ramus circumflexus.
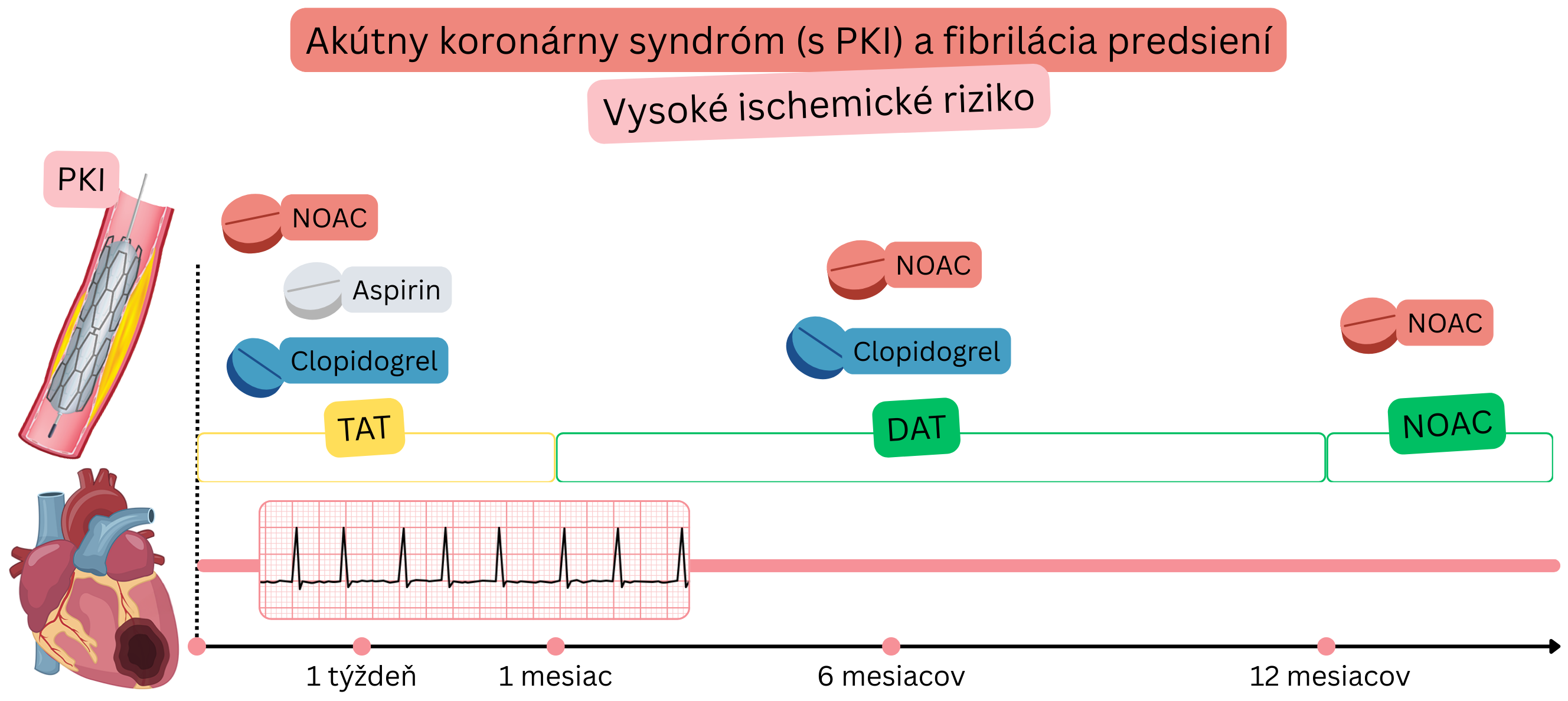
AKS po PKI (Vysoké ischemické riziko)
Príklad: Pacient s FiP dostal infarkt (STEMI alebo NSTEMI), bol prevezený do kardiocentra, kde bola vykonaná PKI s implantáciou 3 stentov.
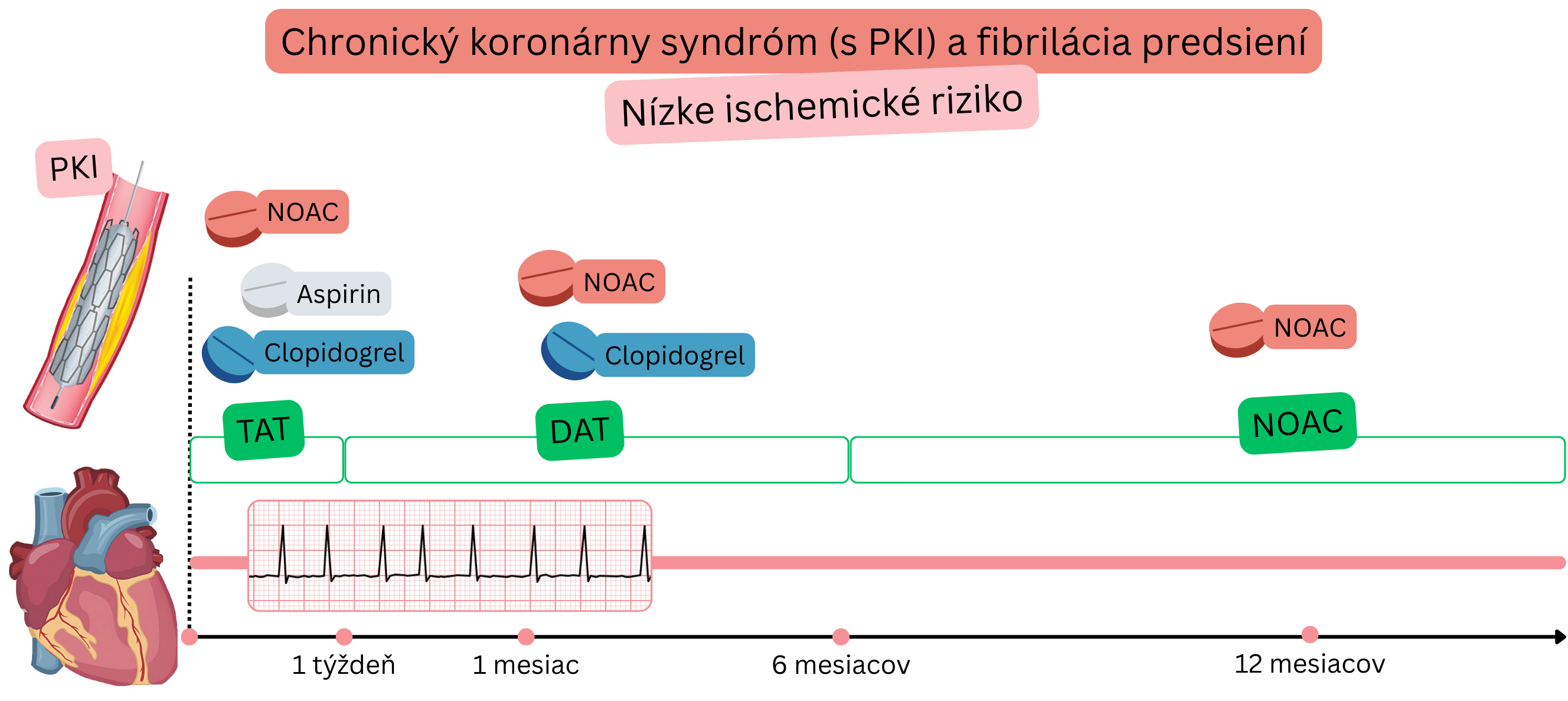
CKS po PKI (Nízke ischemické riziko)
Príklad: Pacient s FiP (na NOAC) mal stabilnú anginu pectoris a významnú koronárnu stenózu (>70 %) na CT koronarografii, bola vykonaná PKI s implantáciou 1 stentu do pravej koronárnej artérie.
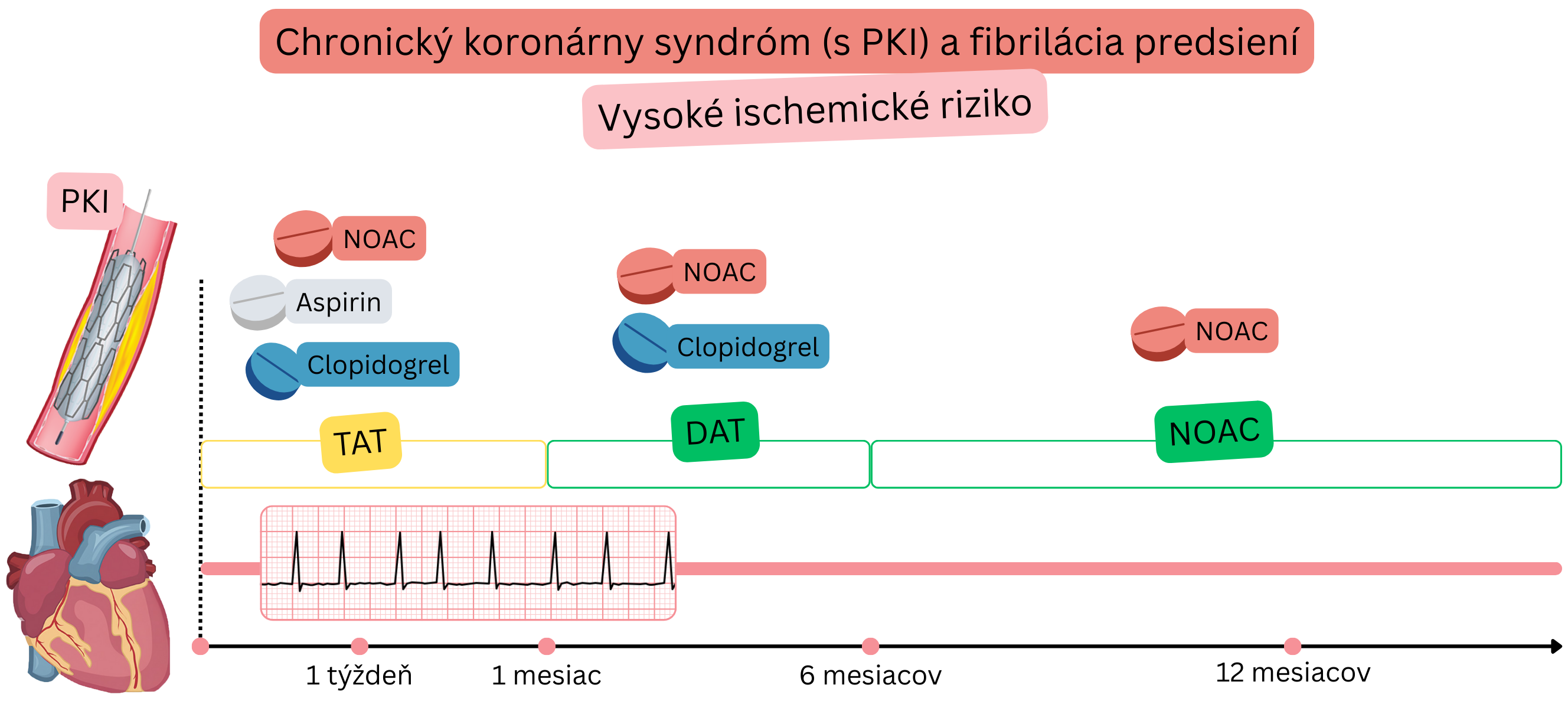
CKS po PKI (Vysoké ischemické riziko)
Príklad: Pacient s FiP (na NOAC) mal stabilnú anginu pectoris, pri koronarografii boli zistené 3 závažné stenózy (>70 %), pri PKI boli implantované 3 stenty.
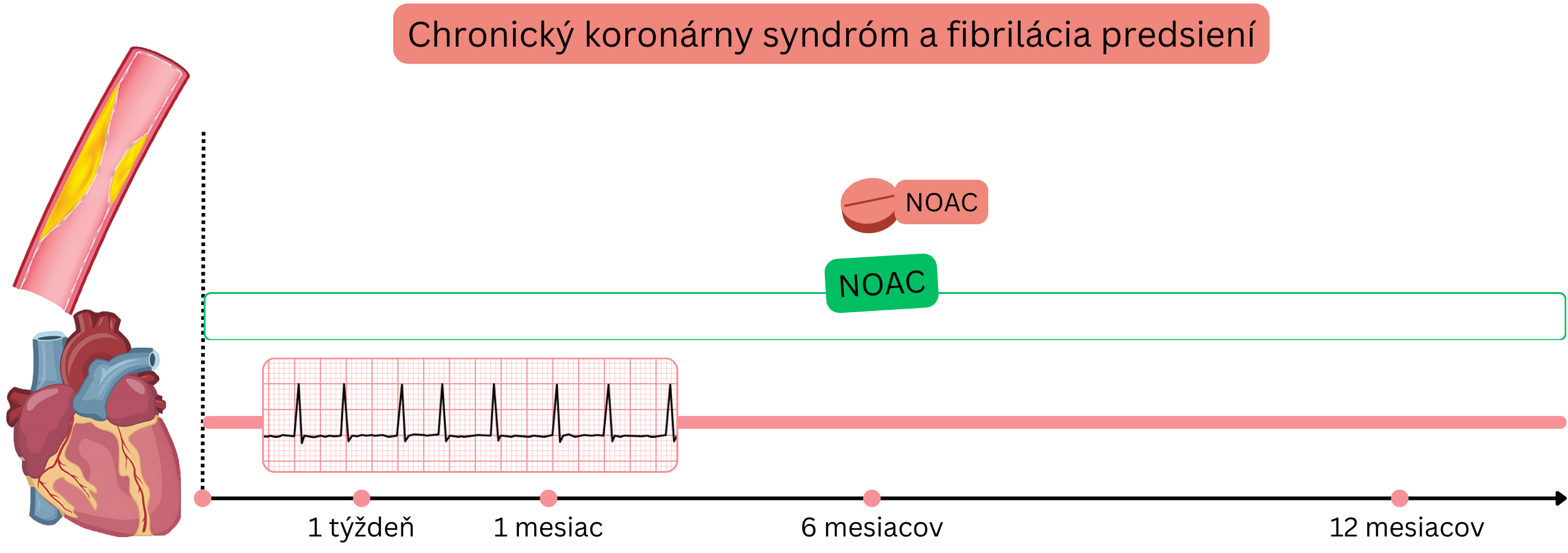
Stabilný CKS
Príklad: Pacient s FiP (na NOAC) má CKS, nevýznamnú koronárnu stenózu (<50 %), ktorá nie je indikovaná na PKI.
U pacientov po PKI sa riziko krvácania hodnotí podľa skóre ARC-HBR (Academic Research Consortium – High Bleeding Risk).
| ARC-HBR skóre (Riziko krvácania) |
|---|
Veľké kritériá (stačí 1)
|
Malé kritériá (treba ≥2)
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. PKI - Perkutánna koronárna intervencia. NOAC – Non-vitamin K Oral Anticoagulant (Dabigatran, Rivaroxaban, Apixaban, Edoxaban). eGFR = estimated Glomerular Filtration Rate. NSAIDs - nesteroidné protizápalové lieky
| Riziko krvácania podľa ARC-HBR skóre a skrátenie antitrombotickej liečby po PKI | ||
|---|---|---|
| ARC-HBR skóre | Riziko veľkého krvácania (do 1 roka po PKI) |
Antitrombotická liečba po PKI |
| Pozitívne (≥ 1 veľké kritérium alebo ≥ 2 malé kritériá) |
4 – 9 % |
|
| Negatívne | 1 – 3 % |
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. PKI - Perkutánna koronárna intervencia. DAT - Dual Antithrombotic Therapy. TAT - Triple Antithrombotic Therapy.
Tieto odporúčania sú neoficiálne a nepredstavujú oficiálne usmernenia vydané žiadnou odbornou kardiologickou spoločnosťou. Sú určené len na vzdelávacie a informačné účely.
