

Хронический коронарный синдром (ХКС)

Острый коронарный синдром (ОКС)
Инфаркт миокарда 1-го типа
Инфаркт миокарда 2-го типа
Реваскуляризация — это восстановление кровотока через стеноз или окклюзию коронарной артерии. Методы реваскуляризации включают:
ОКС — это острое критическое состояние, которое может спровоцировать или усугубить эпизод ФП.
Частота впервые возникшей ФП в течение 24 часов после ОКС составляет 2–23 %.
10–15 % пациентов с ФП подвергаются ЧКВ по поводу ишемической болезни сердца.
Тахисистолическая ФП (частота желудочковых сокращений >100/мин) может вызвать инфаркт миокарда 2-го типа.
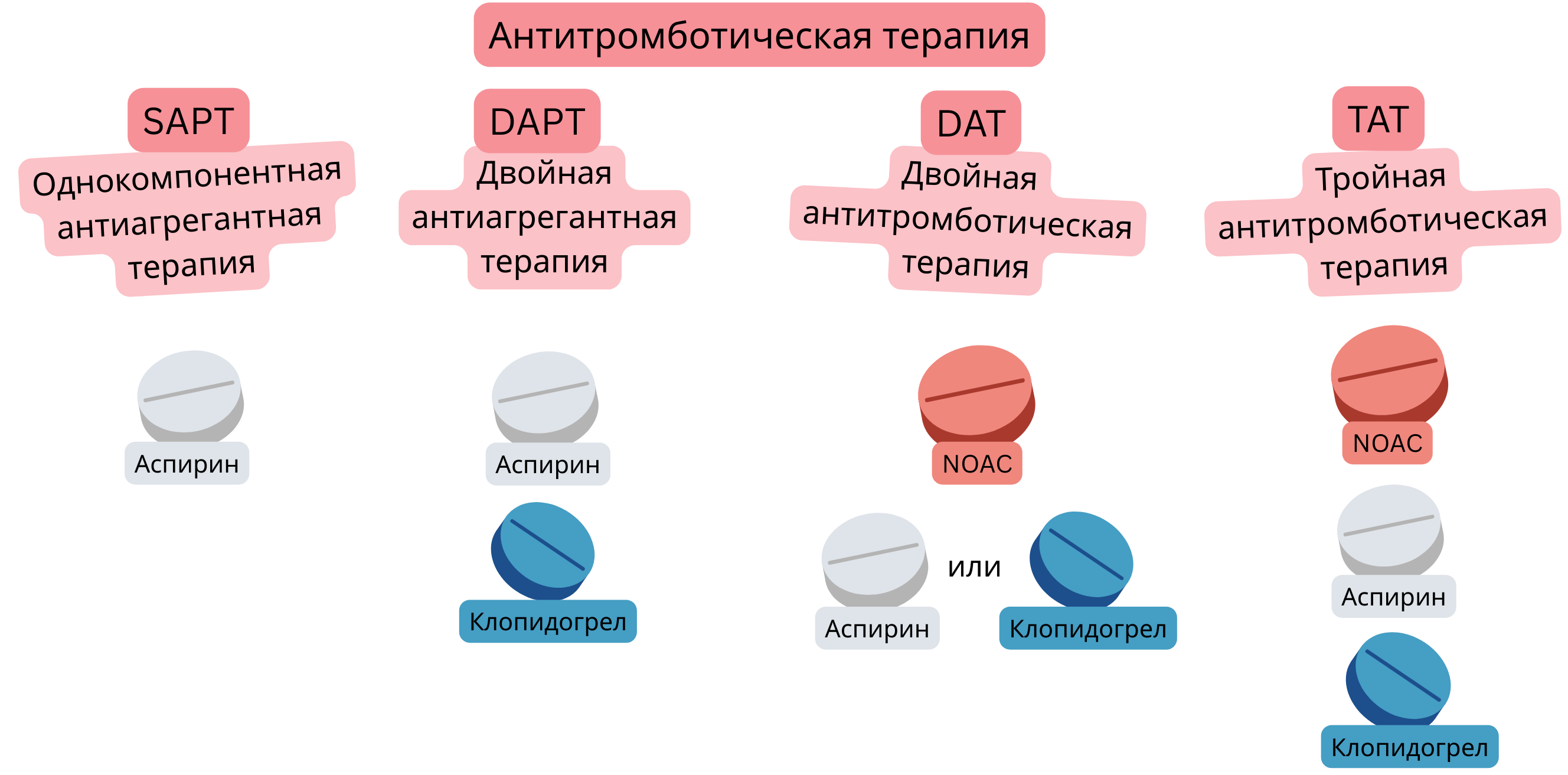
Пациентам с ОКС и ФП требуется комбинированная антитромботическая терапия:
| Антитромботическая терапия (терминология) при коронарном синдроме и фибрилляции предсердий | |||
|---|---|---|---|
| Термин | Определение | Наиболее частая комбинация | Наиболее частое применение |
| SAPT (Single Antiplatelet Therapy) |
1 антитромбоцитарный препарат | Аспирин | Профилактика при ХКС у пациентов без ФП |
| DAPT (Dual Antiplatelet Therapy) |
2 антитромбоцитарных препарата | Аспирин + клопидогрел | 6 месяцев после ЧКВ со стентом у пациентов без ФП |
| DAT (Dual Antithrombotic Therapy) |
Антикоагулянтная терапия + антитромбоцитарная терапия | НОАК + клопидогрел | 12 месяцев после ЧКВ у пациентов с ФП |
| TAT (Triple Antithrombotic Therapy) |
Антикоагулянтная терапия + DAPT | НОАК + аспирин + клопидогрел |
Первая неделя после ЧКВ у пациентов с ФП (на НОАК) |
NOAC – Non-vitamin K Oral Anticoagulant, P2Y12 – P2Y12 adenosine diphosphate (ADP) receptor inhibitor (e.g. Clopidogrel, Prasugrel, Ticagrelor), CCS – Chronic coronary syndrome, PCI – Percutaneous coronary intervention (coronary angioplasty with stent)
ОКС после ЧКВ требует антитромбоцитарной терапии; поэтому пациентам с ФП (при наличии показаний к антикоагулянтной терапии) и ОКС после ЧКВ требуется:
При ОКС и ФП в качестве антикоагулянтной терапии предпочтительны НОАК (не варфарин).
Предпочтительным ингибитором P2Y12 является клопидогрел (не тикагрелор и не прасугрел).
Комбинация антикоагулянтной терапии (варфарин или НОАК) с (тикагрелором или прасугрелом) не рекомендуется,
Во время DAT (варфарин + антитромбоцитарная терапия)
Предпочтительная DAT при ФП после ОКС или после ЧКВ:
Во время TAT и DAT для профилактики желудочно-кишечных кровотечений рекомендованы ингибиторы протонной помпы (пантопразол).
У пациентов с ФП и стабильным ХКС рекомендована только антикоагулянтная терапия (не DAT).
| Антикоагулянтная и антитромбоцитарная терапия при фибрилляции предсердий | Класс |
|---|---|
| При комбинированной терапии (пероральный антикоагулянт + антитромбоцитарная терапия) в качестве перорального антикоагулянта предпочтительны НОАК (не варфарин) из-за меньшего риска кровотечений и лучшей профилактики тромбоэмболических осложнений. | I |
| Если пациент принимает (ривароксабан + антитромбоцитарная терапия), для снижения риска кровотечений может быть рассмотрено снижение дозы ривароксабана 20 mg → 15 mg 1 раз в сутки. | IIa |
| Если пациент принимает (дабигатран + антитромбоцитарная терапия), для снижения риска кровотечений может быть рассмотрено снижение дозы дабигатрана 150 mg → 110 mg 2 раза в сутки. | IIa |
| Если пациент принимает (варфарин + антитромбоцитарная терапия), для снижения риска кровотечений может быть рассмотрено целевое МНО 2–2,5. | IIa |
OAC - Oral anticoagulation, NOAC – Non-vitamin K Oral Anticoagulant (Dabigatran, Rivaroxaban, Apixaban, Edoxaban)
| Острый коронарный синдром и фибрилляция предсердий | Класс |
|---|---|
У пациентов с ФП и ОКС после ЧКВ (низкий ишемический риск) рекомендовано следующее:
|
I |
У пациентов с ФП и ОКС после ЧКВ (высокий ишемический риск) рекомендовано следующее:
|
IIa |
NOAC – Non-vitamin K oral anticoagulants (Dabigatran, Rivaroxaban, Apixaban, Edoxaban), ACS – Acute coronary syndrome, PCI – Percutaneous coronary intervention
| Высокий ишемический риск после чрескожного коронарного вмешательства (ЧКВ) | |
|---|---|
| Анамнез тромбоза стента (несмотря на адекватную антитромбоцитарную терапию) | |
| Имплантация стента в последнюю остающуюся проходимую коронарную артерию | |
| Диффузное поражение коронарных артерий (особенно у пациентов с сахарным диабетом) | |
| Хроническая болезнь почек креатинин ≥133 µmol/L (CrCl <60 ml/min) | |
| Имплантация ≥3 стентов | |
| Лечение ≥3 коронарных поражений | |
| Лечение бифуркации с использованием 2 стентов | |
| Суммарная длина стентов >60 mm | |
| Лечение CTO (Chronic Total Occlusion) | |
| Хронический коронарный синдром и фибрилляция предсердий | Класс |
|---|---|
У пациентов с ФП и ХКС после ЧКВ (низкий ишемический риск) рекомендовано следующее:
|
I |
У пациентов с ФП и ХКС после ЧКВ (высокий ишемический риск) рекомендовано следующее:
|
IIa |
NOAC – Non-vitamin K oral anticoagulants (Dabigatran, Rivaroxaban, Apixaban, Edoxaban), CCS - Chronic coronary syndrome, PCI – Percutaneous coronary intervention
| Длительность антитромбоцитарной терапии после ОКС при фибрилляции предсердий | Класс |
|---|---|
| У стабильных пациентов после ОКС с ФП антитромбоцитарная терапия не рекомендована более 12 месяцев. | III |
ACS – Acute coronary syndrome
| Антитромботическая терапия при ОКС, ХКС и фибрилляции предсердий | Класс |
|---|---|
| НОАК (не варфарин) являются предпочтительной антикоагулянтной терапией в комбинации с антитромбоцитарной терапией. | I |
| Дозы НОАК снижаются согласно стандартным критериям снижения дозы НОАК. | I |
| Во время лечения (варфарин + антитромбоцитарная терапия) может быть рассмотрено целевое МНО 2–2,5. | IIa |
| Во время терапии варфарином (без антитромбоцитарной терапии) рекомендовано целевое МНО 2–3. | I |
| Предпочтительным ингибитором P2Y12 в комбинации с антикоагулянтной терапией является клопидогрел (не тикагрелор и не прасугрел). | IIa |
ACS – Acute coronary syndrome, CCS - Chronic coronary syndrome, NOAC – Non-vitamin K oral anticoagulants (Dabigatran, Rivaroxaban, Apixaban, Edoxaban)
Все нижеперечисленные пациенты:

ОКС после ЧКВ (низкий ишемический риск)
Пример: пациент с ФП (на НОАК) перенёс инфаркт (STEMI или NSTEMI), был переведён в кардиоцентр, где выполнено ЧКВ с имплантацией 1 стента в огибающую артерию.

ОКС после ЧКВ (высокий ишемический риск)
Пример: пациент с ФП перенёс инфаркт (STEMI или NSTEMI), был переведён в кардиоцентр, где выполнено ЧКВ с имплантацией 3 стентов.

ХКС после ЧКВ (низкий ишемический риск)
Пример: пациент с ФП (на НОАК) имел стабильную стенокардию и значимый коронарный стеноз (>70 %) по данным КТ-коронарографии; выполнено ЧКВ с имплантацией 1 стента в правую коронарную артерию.

ХКС после ЧКВ (высокий ишемический риск)
Пример: пациент с ФП (на НОАК) имел стабильную стенокардию; коронарография выявила 3 тяжёлых стеноза (>70 %), и во время ЧКВ были имплантированы 3 стента.

Стабильный ХКС
Пример: пациент с ФП (на НОАК) имеет ХКС с гемодинамически незначимым коронарным стенозом (<50 %), ЧКВ не показано.
У пациентов после ЧКВ риск кровотечений оценивают с помощью шкалы ARC-HBR (Academic Research Consortium – High Bleeding Risk).
| Шкала ARC-HBR (риск кровотечений) |
|---|
Большие критерии (достаточно 1)
|
Малые критерии (требуется ≥2)
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. PCI - Percutaneous coronary intervention. NOAC – Non-vitamin K Oral Anticoagulant (Dabigatran, Rivaroxaban, Apixaban, Edoxaban). eGFR = estimated Glomerular Filtration Rate. NSAIDs - non-steroidal anti-inflammatory drugs
| Риск кровотечений по шкале ARC-HBR и сокращение антитромботической терапии после ЧКВ | ||
|---|---|---|
| Шкала ARC-HBR | Риск больших кровотечений (в течение 1 года после ЧКВ) |
Антитромботическая терапия после ЧКВ |
| Положительная (≥ 1 большой критерий или ≥ 2 малых критерия) |
4 – 9 % |
|
| Отрицательная | 1 – 3 % |
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. PCI - Percutaneous coronary intervention. DAT - Dual Antithrombotic Therapy. TAT - Triple Antithrombotic Therapy.
Данные рекомендации являются неофициальными и не представляют собой официальные рекомендации, выпущенные каким-либо профессиональным кардиологическим обществом. Они предназначены исключительно для образовательных и информационных целей.
