

Kronik koroner sendrom (CCS)

Akut koroner sendrom (ACS)
Tip 1 miyokard enfarktüsü
Tip 2 miyokard enfarktüsü
Revaskülarizasyon, koroner arterdeki darlık veya oklüzyonun ötesinde kan akımının yeniden sağlanmasıdır. Revaskülarizasyon yöntemleri şunlardır:
ACS, AF atağını tetikleyebilen veya kötüleştirebilen akut kritik bir durumdur.
ACS’den sonraki 24 saat içinde yeni başlangıçlı AF insidansı %2–23’tür.
AF’li hastaların %10–15’ine koroner arter hastalığı nedeniyle PCI uygulanır.
Taşikardik AF (ventrikül hızı >100/dak) tip 2 miyokard enfarktüsüne neden olabilir.
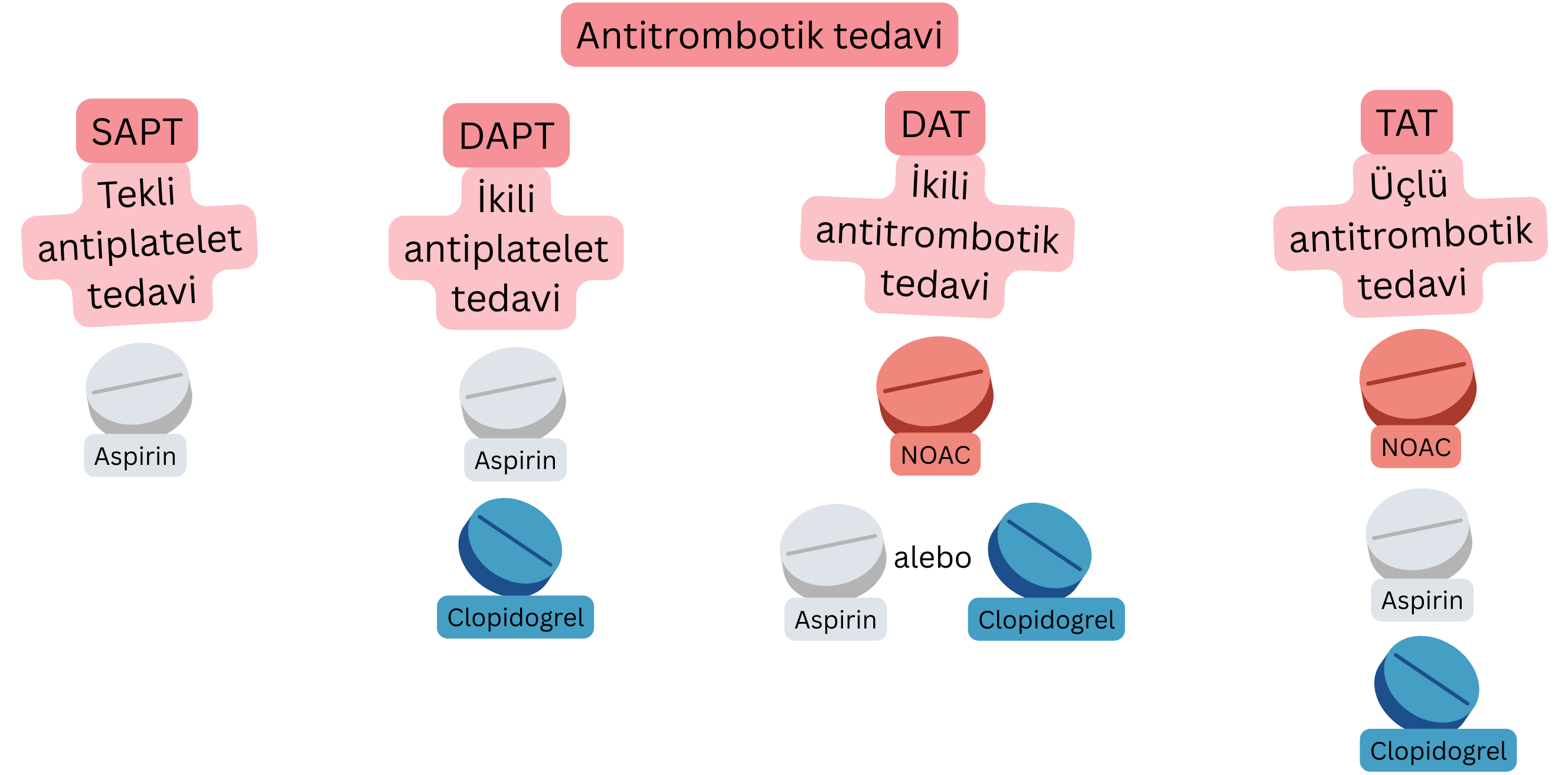
ACS ve AF olan hastalarda kombine antitrombotik tedavi gerekir:
| Koroner sendrom ve atriyal fibrilasyonda antitrombotik tedavi (Terminoloji) | |||
|---|---|---|---|
| Terim | Tanım | En sık kombinasyon | En sık kullanım |
| SAPT (Tekli antiagregan tedavi) |
1 antiagregan ilaç | Aspirin | AF olmayan hastalarda CCS’de korunma |
| DAPT (İkili antiagregan tedavi) |
2 antiagregan ilaç | Aspirin + klopidogrel | AF olmayan hastalarda stentli PCI sonrası 6 ay |
| DAT (İkili antitrombotik tedavi) |
Antikoagülan tedavi + antiagregan tedavi | NOAC + klopidogrel | AF’li hastalarda PCI sonrası 12 ay |
| TAT (Üçlü antitrombotik tedavi) |
Antikoagülan tedavi + DAPT | NOAC + Aspirin + klopidogrel |
AF’li (NOAC kullanan) hastalarda PCI sonrası ilk hafta |
NOAC – Non-vitamin K Oral Anticoagulant, P2Y12 – P2Y12 adenozin difosfat (ADP) reseptör inhibitörü (örn. Klopidogrel, Prasugrel, Tikagrelor), CCS – Kronik koroner sendrom, PCI – Percutaneous coronary intervention (stentli koroner anjiyoplasti)
PCI sonrası ACS’de antiagregan tedavi gerekir; bu nedenle AF’li hastalarda (antikoagülan tedavi gerekiyorsa) PCI sonrası ACS varlığında şunlar gerekir:
ACS ve AF’de antikoagülasyon tedavisi olarak NOAC (varfarin değil) tercih edilir.
Tercih edilen P2Y12 inhibitörü klopidogreldir (tikagrelor ve prasugrel değil).
Antikoagülasyon tedavisinin (varfarin veya NOAC) (tikagrelor veya prasugrel) ile kombinasyonu önerilmez,
DAT sırasında (varfarin + antiagregan tedavi)
ACS sonrası veya PCI sonrası AF’de tercih edilen DAT şudur:
TAT ve DAT sırasında gastrointestinal kanamayı önlemek için proton pompa inhibitörleri (pantoprazol) önerilir.
AF ve stabil CCS olan hastalarda yalnız antikoagülasyon tedavisi önerilir (DAT değil).
| Atriyal fibrilasyonda antikoagülasyon ve antiagregan tedavi | Sınıf |
|---|---|
| Kombinasyon tedavisinde (OAC + antiagregan tedavi), daha düşük kanama riski ve daha iyi tromboembolizm önleme nedeniyle OAC olarak NOAC (varfarin değil) tercih edilir. | I |
| Hasta (rivaroksaban + antiagregan tedavi) kullanıyorsa, kanama riskini azaltmak için rivaroksaban doz azaltımı 20 mg → 15 mg günde bir kez düşünülebilir. | IIa |
| Hasta (dabigatran + antiagregan tedavi) kullanıyorsa, kanama riskini azaltmak için dabigatran doz azaltımı 150 mg → 110 mg günde iki kez düşünülebilir. | IIa |
| Hasta (varfarin + antiagregan tedavi) kullanıyorsa, kanama riskini azaltmak için hedef INR 2–2,5 düşünülebilir. | IIa |
OAC - Oral antikoagülasyon, NOAC – Non-vitamin K oral antikoagülan (Dabigatran, Rivaroksaban, Apiksaban, Edoksaban)
| Akut koroner sendrom ve atriyal fibrilasyon | Sınıf |
|---|---|
AF ve PCI sonrası ACS (düşük iskemik risk) olan hastalarda aşağıdakiler önerilir:
|
I |
AF ve PCI sonrası ACS (yüksek iskemik risk) olan hastalarda aşağıdakiler önerilir:
|
IIa |
NOAC – Non-vitamin K oral antikoagülanlar (Dabigatran, Rivaroksaban, Apiksaban, Edoksaban), ACS – Akut koroner sendrom, PCI – Percutaneous coronary intervention
| Perkütan koroner girişim (PCI) sonrası yüksek iskemik risk | |
|---|---|
| Stent trombozu öyküsü (yeterli antiagregan tedaviye rağmen) | |
| Son kalan patent koroner artere stent implantasyonu | |
| Diffüz koroner arter hastalığı (özellikle diabetes mellituslu hastalarda) | |
| Kronik böbrek hastalığı kreatinin ≥133 µmol/L (CrCl <60 ml/dak) | |
| ≥3 stent implantasyonu | |
| ≥3 koroner lezyonun tedavisi | |
| 2 stent ile bifurkasyon tedavisi | |
| Toplam stent uzunluğu >60 mm | |
| CTO (Kronik total oklüzyon) tedavisi | |
| Kronik koroner sendrom ve atriyal fibrilasyon | Sınıf |
|---|---|
AF ve PCI sonrası CCS (düşük iskemik risk) olan hastalarda aşağıdakiler önerilir:
|
I |
AF ve PCI sonrası CCS (yüksek iskemik risk) olan hastalarda aşağıdakiler önerilir:
|
IIa |
NOAC – Non-vitamin K oral antikoagülanlar (Dabigatran, Rivaroksaban, Apiksaban, Edoksaban), CCS - Kronik koroner sendrom, PCI – Percutaneous coronary intervention
| AF ile ACS sonrası antiagregan tedavi süresi | Sınıf |
|---|---|
| ACS sonrası stabil AF’li hastalarda, antiagregan tedavi 12 ayı aşacak şekilde önerilmez. | III |
ACS – Akut koroner sendrom
| ACS, CCS ve atriyal fibrilasyonda antitrombotik tedavi | Sınıf |
|---|---|
| Antiagregan tedavi ile kombinasyonda tercih edilen antikoagülasyon tedavisi NOAC’tır (varfarin değil). | I |
| NOAC dozları, standart NOAC doz azaltma kriterlerine göre azaltılır. | I |
| (Varfarin + antiagregan tedavi) sırasında hedef INR 2–2,5 düşünülebilir. | IIa |
| Varfarin tedavisi sırasında (antiagregan tedavi olmaksızın) hedef INR 2–3 önerilir. | I |
| Antikoagülasyon tedavisi ile kombinasyonda tercih edilen P2Y12 inhibitörü klopidogreldir (tikagrelor veya prasugrel değil). | IIa |
ACS – Akut koroner sendrom, CCS - Kronik koroner sendrom, NOAC – Non-vitamin K oral antikoagülanlar (Dabigatran, Rivaroksaban, Apiksaban, Edoksaban)
Aşağıdaki hastaların tümü:

PCI sonrası ACS (Düşük iskemik risk)
Örnek: AF’li bir hasta (NOAC kullanıyor) enfarktüs (STEMI veya NSTEMI) geçirdi, PCI yapılan bir kardiyak merkeze transfer edildi ve sirkumfleks artere 1 stent implantasyonu yapıldı.

PCI sonrası ACS (Yüksek iskemik risk)
Örnek: AF’li bir hasta enfarktüs (STEMI veya NSTEMI) geçirdi, PCI yapılan bir kardiyak merkeze transfer edildi ve PCI sırasında 3 stent implantasyonu yapıldı.

PCI sonrası CCS (Düşük iskemik risk)
Örnek: AF’li bir hasta (NOAC kullanıyor) stabil anjina pektoris nedeniyle BT koroner anjiyografide anlamlı koroner darlık (>70 %) saptandı; PCI yapıldı ve sağ koroner artere 1 stent implantasyonu yapıldı.

PCI sonrası CCS (Yüksek iskemik risk)
Örnek: AF’li bir hasta (NOAC kullanıyor) stabil anjina pektoris nedeniyle koroner anjiyografide 3 ciddi darlık (>70 %) saptandı ve PCI sırasında 3 stent implantasyonu yapıldı.

Stabil CCS
Örnek: AF’li bir hasta (NOAC kullanıyor) CCS’ye sahiptir ve anlamlı olmayan koroner darlık (<50 %) vardır; PCI endikasyonu yoktur.
PCI sonrası hastalarda kanama riski ARC-HBR (Academic Research Consortium – High Bleeding Risk) skoru ile değerlendirilir.
| ARC-HBR skoru (Kanama riski) |
|---|
Majör kriterler (1’i yeterlidir)
|
Minör kriterler (≥2 gereklidir)
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. PCI - Percutaneous coronary intervention. NOAC – Non-vitamin K Oral Anticoagulant (Dabigatran, Rivaroxaban, Apixaban, Edoxaban). eGFR = estimated Glomerular Filtration Rate. NSAIDs - non-steroidal anti-inflammatory drugs
| ARC-HBR skoruna göre kanama riski ve PCI sonrası antitrombotik tedavinin kısaltılması | ||
|---|---|---|
| ARC-HBR skoru | Majör kanama riski (PCI sonrası 1 yıl içinde) |
PCI sonrası antitrombotik tedavi |
| Pozitif (≥ 1 majör kriter veya ≥ 2 minör kriter) |
4 – 9 % |
|
| Negatif | 1 – 3 % |
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. PCI - Percutaneous coronary intervention. DAT - Dual Antithrombotic Therapy. TAT - Triple Antithrombotic Therapy.
Bu kılavuzlar resmi değildir ve herhangi bir profesyonel kardiyoloji derneği tarafından yayımlanan resmi kılavuzları temsil etmez. Yalnızca eğitim ve bilgilendirme amaçlıdır.
