

क्रॉनिक कोरोनरी सिंड्रोम (CCS)

एक्यूट कोरोनरी सिंड्रोम (ACS)
टाइप 1 मायोकार्डियल इन्फार्क्शन
टाइप 2 मायोकार्डियल इन्फार्क्शन
रीवैस्कुलराइज़ेशन कोरोनरी धमनी के स्टेनोसिस या ऑक्लूज़न के पार रक्त प्रवाह की बहाली है। रीवैस्कुलराइज़ेशन विधियों में शामिल हैं:
ACS एक तीव्र क्रिटिकल स्थिति है, जो AF एपिसोड को ट्रिगर या बिगाड़ सकती है।
ACS के बाद 24 घंटों के भीतर नए-आरंभ AF की घटनात्मकता 2–23 % है।
AF वाले 10–15 % रोगियों में कोरोनरी धमनी रोग हेतु PCI किया जाता है।
टैकी-AF (वेंट्रिकुलर दर >100/min) टाइप 2 मायोकार्डियल इन्फार्क्शन का कारण बन सकता है।
ACS और AF वाले रोगियों को संयुक्त एंटीथ्रोम्बोटिक थेरेपी की आवश्यकता होती है:
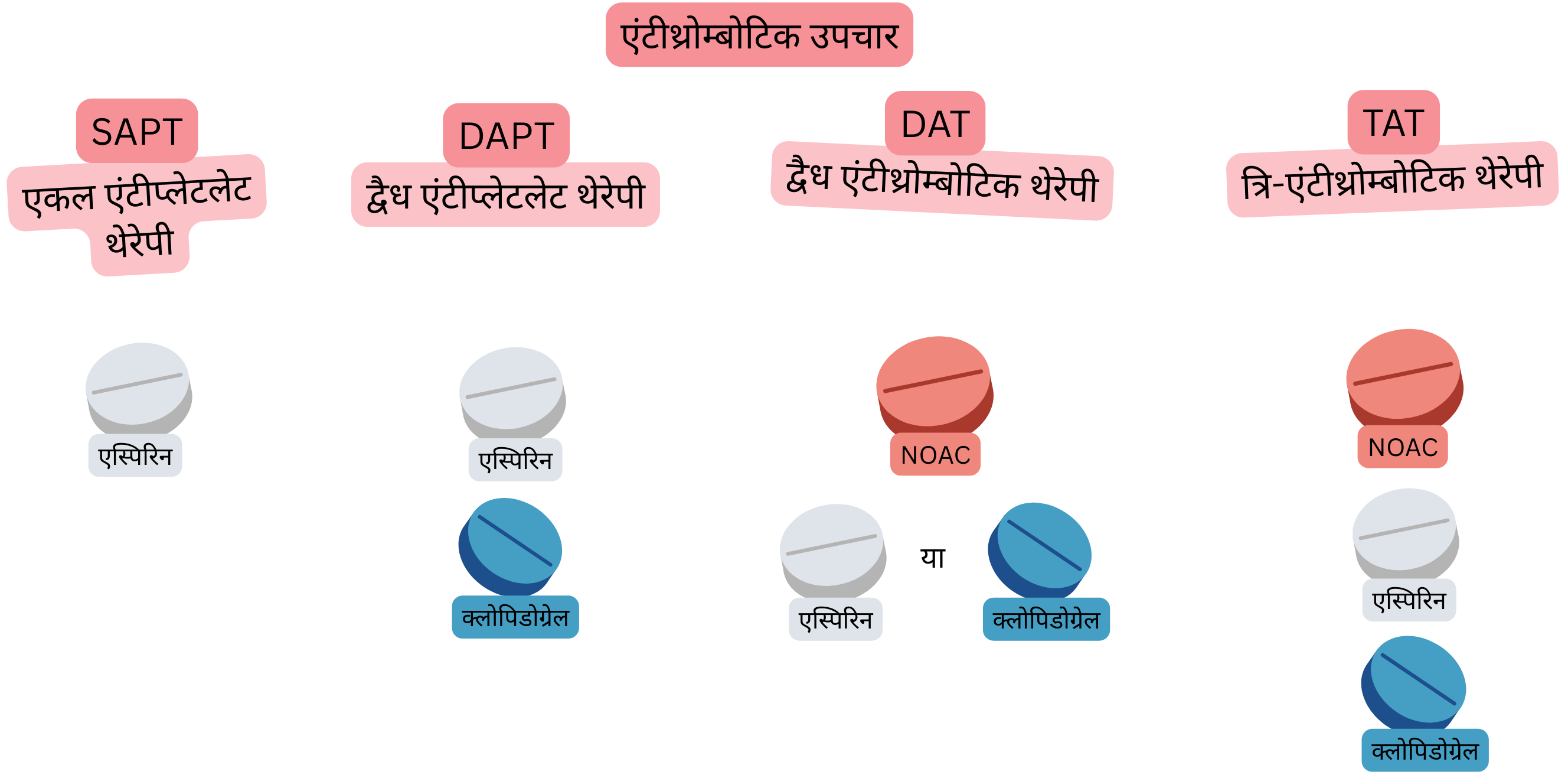
| कोरोनरी सिंड्रोम और एट्रियल फाइब्रिलेशन में एंटीथ्रोम्बोटिक थेरेपी (शब्दावली) | |||
|---|---|---|---|
| शब्द | परिभाषा | सबसे सामान्य संयोजन | सबसे सामान्य उपयोग |
| SAPT (Single Antiplatelet Therapy) |
1 एंटीप्लेटलेट दवा | एस्पिरिन | AF के बिना रोगियों में CCS में रोकथाम |
| DAPT (Dual Antiplatelet Therapy) |
2 एंटीप्लेटलेट दवाएँ | एस्पिरिन + क्लोपिडोग्रेल | AF के बिना रोगियों में स्टेंट के साथ PCI के बाद 6 महीने |
| DAT (Dual Antithrombotic Therapy) |
एंटीकॉग्युलेशन थेरेपी + एंटीप्लेटलेट थेरेपी | NOAC + क्लोपिडोग्रेल | AF वाले रोगियों में PCI के बाद 12 महीने |
| TAT (Triple Antithrombotic Therapy) |
एंटीकॉग्युलेशन थेरेपी + DAPT | NOAC + एस्पिरिन + क्लोपिडोग्रेल |
AF वाले (NOAC पर) रोगियों में PCI के बाद पहला सप्ताह |
NOAC – Non-vitamin K Oral Anticoagulant, P2Y12 – P2Y12 adenosine diphosphate (ADP) receptor inhibitor (e.g. Clopidogrel, Prasugrel, Ticagrelor), CCS – Chronic coronary syndrome, PCI – Percutaneous coronary intervention (coronary angioplasty with stent)
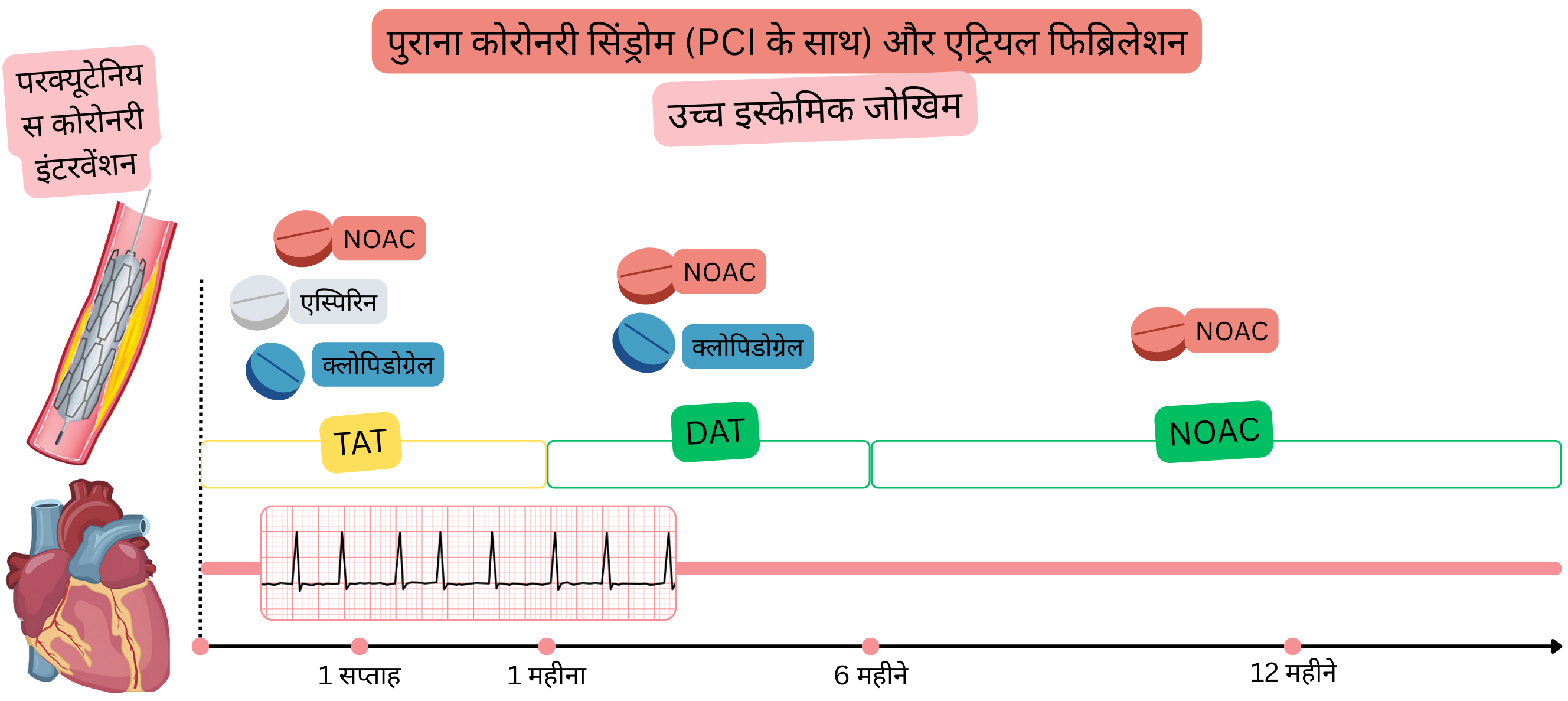
PCI के बाद ACS में एंटीप्लेटलेट थेरेपी आवश्यक होती है; इसलिए, AF वाले रोगियों में (यदि उन्हें एंटीकॉग्युलेशन थेरेपी की आवश्यकता हो) और PCI के बाद ACS होने पर आवश्यक है:
ACS और AF में, एंटीकॉग्युलेशन थेरेपी के रूप में NOAC (वारफरिन नहीं) को प्राथमिकता दी जाती है।
पसंदीदा P2Y12 इनहिबिटर क्लोपिडोग्रेल है (टिकाग्रेलोर और प्रासुग्रेल नहीं)।
एंटीकॉग्युलेशन थेरेपी (वारफरिन या NOAC) का (टिकाग्रेलोर या प्रासुग्रेल) के साथ संयोजन अनुशंसित नहीं है,
DAT (वारफरिन + एंटीप्लेटलेट थेरेपी) के दौरान
ACS के बाद या PCI के बाद AF में पसंदीदा DAT है:
TAT और DAT के दौरान, जठरांत्र रक्तस्राव की रोकथाम हेतु प्रोटॉन पंप इनहिबिटर (पैंटोप्राज़ोल) अनुशंसित हैं।
AF और स्थिर CCS वाले रोगियों में, केवल एंटीकॉग्युलेशन थेरेपी अनुशंसित है (DAT नहीं)।
| एट्रियल फाइब्रिलेशन में एंटीकॉग्युलेशन और एंटीप्लेटलेट थेरेपी | क्लास |
|---|---|
| संयुक्त थेरेपी (OAC + एंटीप्लेटलेट थेरेपी) में, कम रक्तस्राव जोखिम और बेहतर थ्रोम्बोएम्बोलिज़्म रोकथाम के कारण OAC के रूप में NOAC (वारफरिन नहीं) को प्राथमिकता दी जाती है। | I |
| यदि रोगी (रिवारोक्साबैन + एंटीप्लेटलेट थेरेपी) ले रहा है, तो रक्तस्राव जोखिम घटाने हेतु रिवारोक्साबैन डोज़ रिडक्शन 20 mg → 15 mg दिन में एक बार पर विचार किया जा सकता है। | IIa |
| यदि रोगी (डाबिगाट्रान + एंटीप्लेटलेट थेरेपी) ले रहा है, तो रक्तस्राव जोखिम घटाने हेतु डाबिगाट्रान डोज़ रिडक्शन 150 mg → 110 mg दिन में दो बार पर विचार किया जा सकता है। | IIa |
| यदि रोगी (वारफरिन + एंटीप्लेटलेट थेरेपी) ले रहा है, तो रक्तस्राव जोखिम घटाने हेतु लक्ष्य INR 2–2.5 पर विचार किया जा सकता है। | IIa |
OAC - Oral anticoagulation, NOAC – Non-vitamin K Oral Anticoagulant (Dabigatran, Rivaroxaban, Apixaban, Edoxaban)
| एक्यूट कोरोनरी सिंड्रोम और एट्रियल फाइब्रिलेशन | क्लास |
|---|---|
AF और PCI के बाद ACS (निम्न इस्कीमिक जोखिम) वाले रोगियों में, निम्न अनुशंसित है:
|
I |
AF और PCI के बाद ACS (उच्च इस्कीमिक जोखिम) वाले रोगियों में, निम्न अनुशंसित है:
|
IIa |
NOAC – Non-vitamin K oral anticoagulants (Dabigatran, Rivaroxaban, Apixaban, Edoxaban), ACS – Acute coronary syndrome, PCI – Percutaneous coronary intervention
| परक्यूटेनियस कोरोनरी इंटरवेंशन (PCI) के बाद उच्च इस्कीमिक जोखिम | |
|---|---|
| स्टेंट थ्रोम्बोसिस का इतिहास (पर्याप्त एंटीप्लेटलेट थेरेपी के बावजूद) | |
| अंतिम शेष पेटेंट कोरोनरी धमनी में स्टेंट इम्प्लांटेशन | |
| डिफ्यूज़ कोरोनरी धमनी रोग (विशेषतः डायबिटीज मेलिटस वाले रोगियों में) | |
| क्रॉनिक किडनी डिज़ीज क्रिएटिनिन ≥133 µmol/L (CrCl <60 ml/min) | |
| ≥3 स्टेंट का इम्प्लांटेशन | |
| ≥3 कोरोनरी लीजन का उपचार | |
| 2 स्टेंट के साथ बाइफरकेशन का उपचार | |
| कुल स्टेंट लंबाई >60 mm | |
| CTO (Chronic Total Occlusion) का उपचार | |
| क्रॉनिक कोरोनरी सिंड्रोम और एट्रियल फाइब्रिलेशन | क्लास |
|---|---|
AF और PCI के बाद CCS (निम्न इस्कीमिक जोखिम) वाले रोगियों में, निम्न अनुशंसित है:
|
I |
AF और PCI के बाद CCS (उच्च इस्कीमिक जोखिम) वाले रोगियों में, निम्न अनुशंसित है:
|
IIa |
NOAC – Non-vitamin K oral anticoagulants (Dabigatran, Rivaroxaban, Apixaban, Edoxaban), CCS - Chronic coronary syndrome, PCI – Percutaneous coronary intervention
| एट्रियल फाइब्रिलेशन के साथ ACS के बाद एंटीप्लेटलेट थेरेपी की अवधि | क्लास |
|---|---|
| AF के साथ ACS के बाद स्थिर रोगियों में, 12 महीनों से आगे एंटीप्लेटलेट थेरेपी अनुशंसित नहीं है। | III |
ACS – Acute coronary syndrome
| ACS, CCS, और एट्रियल फाइब्रिलेशन में एंटीथ्रोम्बोटिक थेरेपी | क्लास |
|---|---|
| एंटीप्लेटलेट थेरेपी के साथ संयोजन में, एंटीकॉग्युलेशन थेरेपी के रूप में NOAC (वारफरिन नहीं) को प्राथमिकता दी जाती है। | I |
| NOAC डोज़ मानक NOAC डोज़-रिडक्शन मानदंडों के अनुसार घटाए जाते हैं। | I |
| (वारफरिन + एंटीप्लेटलेट थेरेपी) उपचार के दौरान, लक्ष्य INR 2–2.5 पर विचार किया जा सकता है। | IIa |
| केवल वारफरिन थेरेपी (एंटीप्लेटलेट थेरेपी के बिना) के दौरान, लक्ष्य INR 2–3 अनुशंसित है। | I |
| एंटीकॉग्युलेशन थेरेपी के साथ संयोजन में पसंदीदा P2Y12 इनहिबिटर क्लोपिडोग्रेल है (टिकाग्रेलोर या प्रासुग्रेल नहीं)। | IIa |
ACS – Acute coronary syndrome, CCS - Chronic coronary syndrome, NOAC – Non-vitamin K oral anticoagulants (Dabigatran, Rivaroxaban, Apixaban, Edoxaban)
निम्न सभी रोगी:

PCI के बाद ACS (निम्न इस्कीमिक जोखिम)
उदाहरण: AF (NOAC पर) वाला रोगी इन्फार्क्शन (STEMI या NSTEMI) के साथ कार्डियक सेंटर भेजा गया, जहाँ PCI किया गया और सर्कमफ्लेक्स धमनी में 1 स्टेंट इम्प्लांट किया गया।

PCI के बाद ACS (उच्च इस्कीमिक जोखिम)
उदाहरण: AF वाला रोगी इन्फार्क्शन (STEMI या NSTEMI) के साथ कार्डियक सेंटर भेजा गया, जहाँ PCI किया गया और 3 स्टेंट इम्प्लांट किए गए।

PCI के बाद CCS (निम्न इस्कीमिक जोखिम)
उदाहरण: AF (NOAC पर) वाले रोगी में स्थिर एंजाइना पेक्टोरिस था और CT कोरोनरी एंजियोग्राफी पर महत्वपूर्ण कोरोनरी स्टेनोसिस (>70 %) था; PCI किया गया और दायीं कोरोनरी धमनी में 1 स्टेंट इम्प्लांट किया गया।
PCI के बाद CCS (उच्च इस्कीमिक जोखिम)
उदाहरण: AF (NOAC पर) वाले रोगी में स्थिर एंजाइना पेक्टोरिस था; कोरोनरी एंजियोग्राफी में 3 गंभीर स्टेनोसिस (>70 %) दिखे, और PCI के दौरान 3 स्टेंट इम्प्लांट किए गए।

स्थिर CCS
उदाहरण: AF (NOAC पर) वाले रोगी में CCS के साथ गैर-महत्वपूर्ण कोरोनरी स्टेनोसिस (<50 %) है, PCI का संकेत नहीं है।
PCI के बाद रोगियों में, ARC-HBR (Academic Research Consortium – High Bleeding Risk) स्कोर का उपयोग करके रक्तस्राव जोखिम का आकलन किया जाता है।
| ARC-HBR स्कोर (रक्तस्राव जोखिम) |
|---|
मेजर क्राइटेरिया (1 पर्याप्त है)
|
माइनर क्राइटेरिया (≥2 आवश्यक)
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. PCI - Percutaneous coronary intervention. NOAC – Non-vitamin K Oral Anticoagulant (Dabigatran, Rivaroxaban, Apixaban, Edoxaban). eGFR = estimated Glomerular Filtration Rate. NSAIDs - non-steroidal anti-inflammatory drugs
| ARC-HBR स्कोर के अनुसार रक्तस्राव जोखिम और PCI के बाद एंटीथ्रोम्बोटिक थेरेपी की अवधि घटाना | ||
|---|---|---|
| ARC-HBR स्कोर | मेजर रक्तस्राव जोखिम (PCI के बाद 1 वर्ष के भीतर) |
PCI के बाद एंटीथ्रोम्बोटिक थेरेपी |
| पॉज़िटिव (≥ 1 मेजर क्राइटेरियन या ≥ 2 माइनर क्राइटेरिया) |
4 – 9 % |
|
| नेगेटिव | 1 – 3 % |
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. PCI - Percutaneous coronary intervention. DAT - Dual Antithrombotic Therapy. TAT - Triple Antithrombotic Therapy.
ये दिशानिर्देश अनौपचारिक हैं और किसी भी पेशेवर हृदय रोग विशेषज्ञ संस्था द्वारा जारी आधिकारिक दिशानिर्देशों का प्रतिनिधित्व नहीं करते हैं। ये केवल शैक्षिक और सूचनात्मक उद्देश्यों के लिए हैं।
