

Classificação:
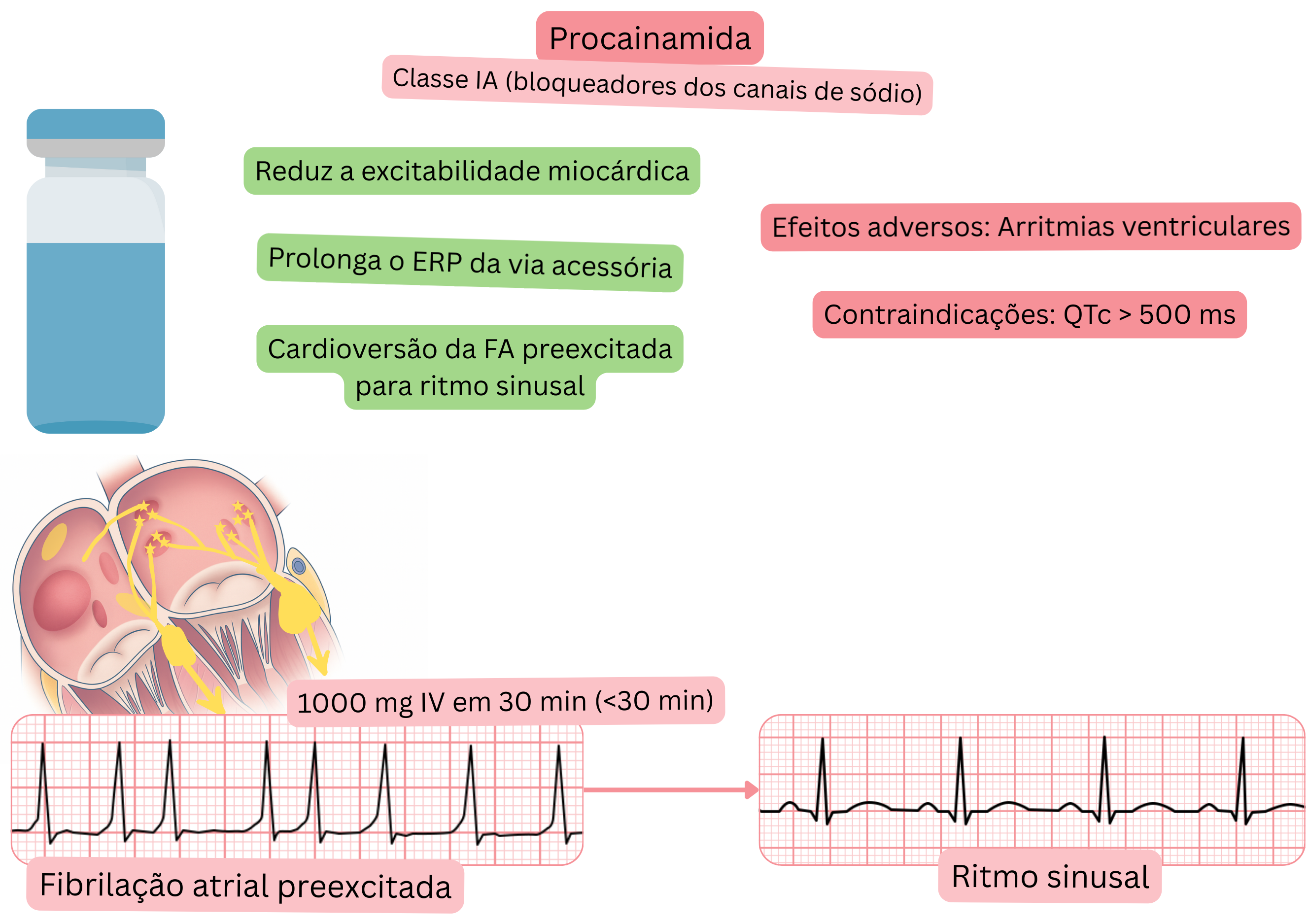
Mecanismo:
Efeito na FA:
| Procainamida e fibrilhação auricular (FA) |
|---|
| Nomes comerciais |
| Procainamid, Pronestyl, Procan, Procanbid, Novocainamid, Novocamid |
| Indicações |
|
| Posologia |
|
| Início de ação |
|
| Efeito |
Tempo até conversão para ritmo sinusal e taxa de sucesso
|
| Duração de ação |
|
| Contraindicações |
|
Monitorização do doente durante a administração de procainamida:
| Monitorização do doente durante a administração de procainamida | ||
|---|---|---|
| Período de monitorização | O que monitorizar | Motivo para suspensão |
| Durante a perfusão |
ECG (QRS, intervalo QTc, ritmo) Pressão arterial Estado clínico (tonturas, fraqueza) |
Alargamento do QRS > 25% QTc > 500 ms Bradicardia < 40/min Hipotensão < 90/60 mmHg Arritmia ventricular |
| 30–120 minutos após a administração |
ECG (QRS, intervalo QTc, ritmo) Pressão arterial Estado clínico (tonturas, fraqueza) |
Alargamento do QRS > 25% QTc > 500 ms Bradicardia < 40/min Hipotensão < 90/60 mmHg Arritmia ventricular |
Efeitos adversos:
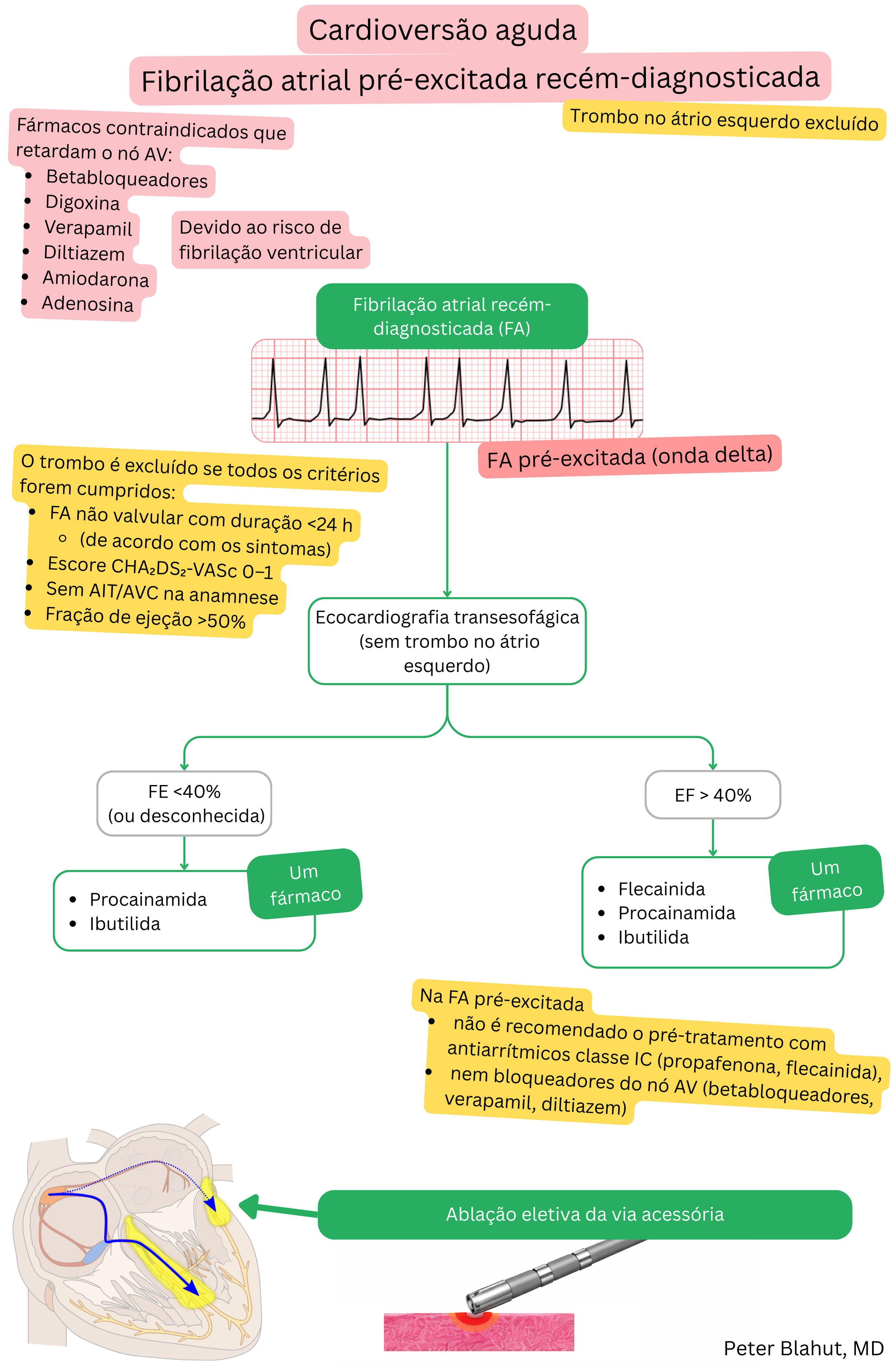
Para cardioversão farmacológica da FA pré-excitada, podem ser utilizados tanto a procainamida como a ibutilida.
| Procainamida vs Ibutilida e fibrilhação auricular | ||
|---|---|---|
| Propriedade | Procainamida | Ibutilida |
| Classe | IA (bloqueador dos canais de Na⁺, bloqueio mínimo de K⁺) | III (bloqueador dos canais de K⁺) |
| Cardioversão da FA pré-excitada | Sim – fármaco de primeira linha | Sim – possível, mas menos preferida |
| Indicação na FA | Cardioversão aguda da FA pré-excitada | Cardioversão aguda da FA ou do flutter auricular |
| Taxa de sucesso de conversão para RS | 50–75 % (em 30 minutos) | ~30–50 % na FA, 60–75 % no flutter auricular |
| Utilização no flutter auricular | Não | Sim |
| Principais riscos | Hipotensão, proarritmia (torsades de pointes), síndrome tipo lúpus | Prolongamento do QT, torsades de pointes |
| Doente típico | Doente mais jovem com FA e WPW (onda delta no ECG) | Doente com FA ou flutter auricular sem WPW, para conversão urgente |
Estas diretrizes são não oficiais e não representam diretrizes formais emitidas por qualquer sociedade profissional de cardiologia. Destinam-se apenas a fins educacionais e informativos.
