

Klassifikation:
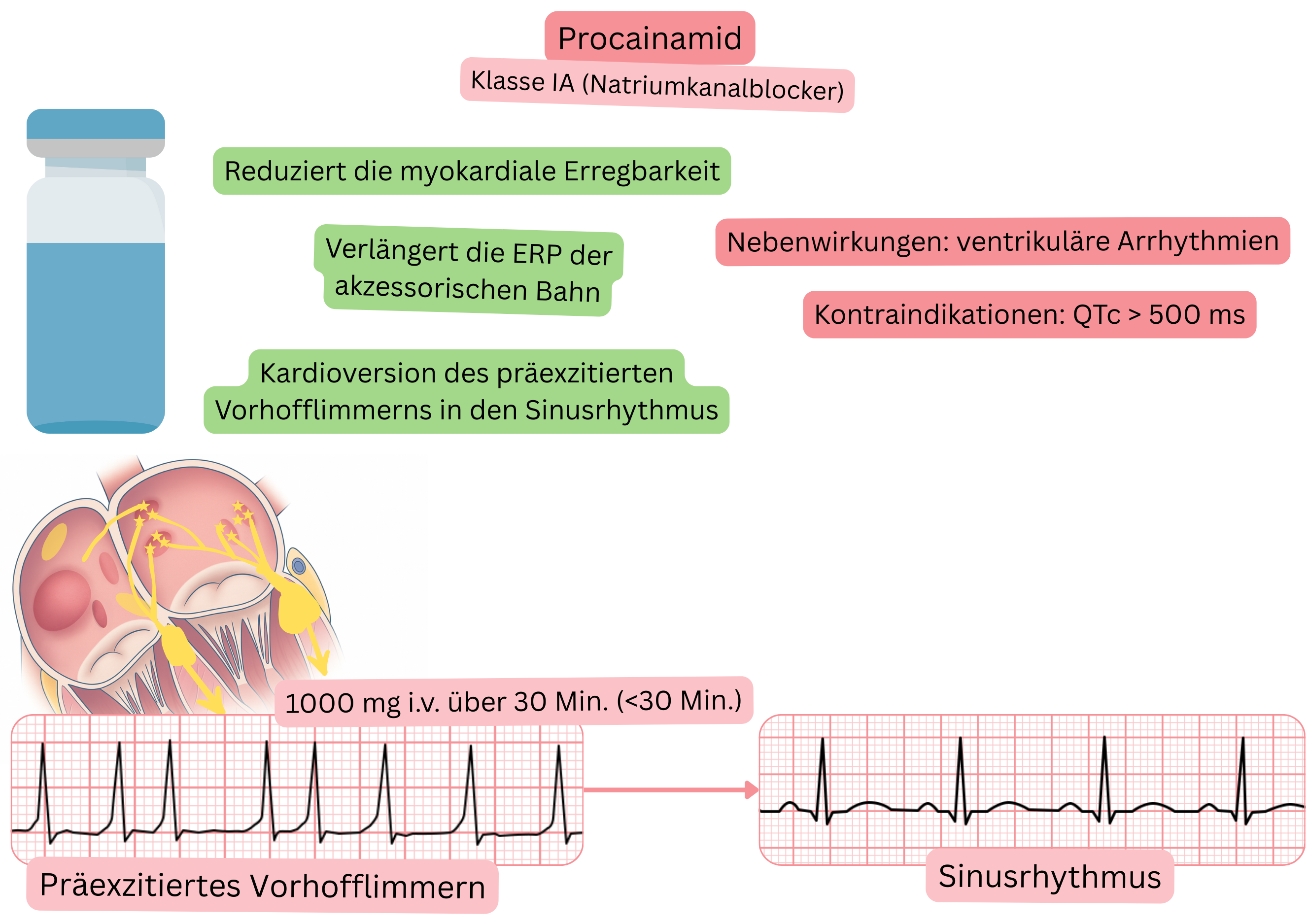
Wirkmechanismus:
Effekt bei VHF:
| Procainamid und Vorhofflimmern (VHF) |
|---|
| Handelsnamen |
| Procainamid, Pronestyl, Procan, Procanbid, Novocainamid, Novocamid |
| Indikationen |
|
| Dosierung |
|
| Wirkbeginn |
|
| Wirkung |
Zeit bis zur Konversion in den Sinusrhythmus und Erfolgsrate
|
| Wirkdauer |
|
| Kontraindikationen |
|
Patientenüberwachung während der Procainamid-Gabe:
| Patientenüberwachung während der Procainamid-Gabe | ||
|---|---|---|
| Überwachungszeitraum | Zu kontrollieren | Grund für Absetzen |
| Während der Infusion |
EKG (QRS, QTc-Intervall, Rhythmus) Blutdruck Klinischer Zustand (Schwindel, Schwäche) |
QRS-Verbreiterung > 25% QTc > 500 ms Bradykardie < 40/min Hypotonie < 90/60 mmHg Ventrikuläre Arrhythmie |
| 30–120 Minuten nach Gabe |
EKG (QRS, QTc-Intervall, Rhythmus) Blutdruck Klinischer Zustand (Schwindel, Schwäche) |
QRS-Verbreiterung > 25% QTc > 500 ms Bradykardie < 40/min Hypotonie < 90/60 mmHg Ventrikuläre Arrhythmie |
Nebenwirkungen:
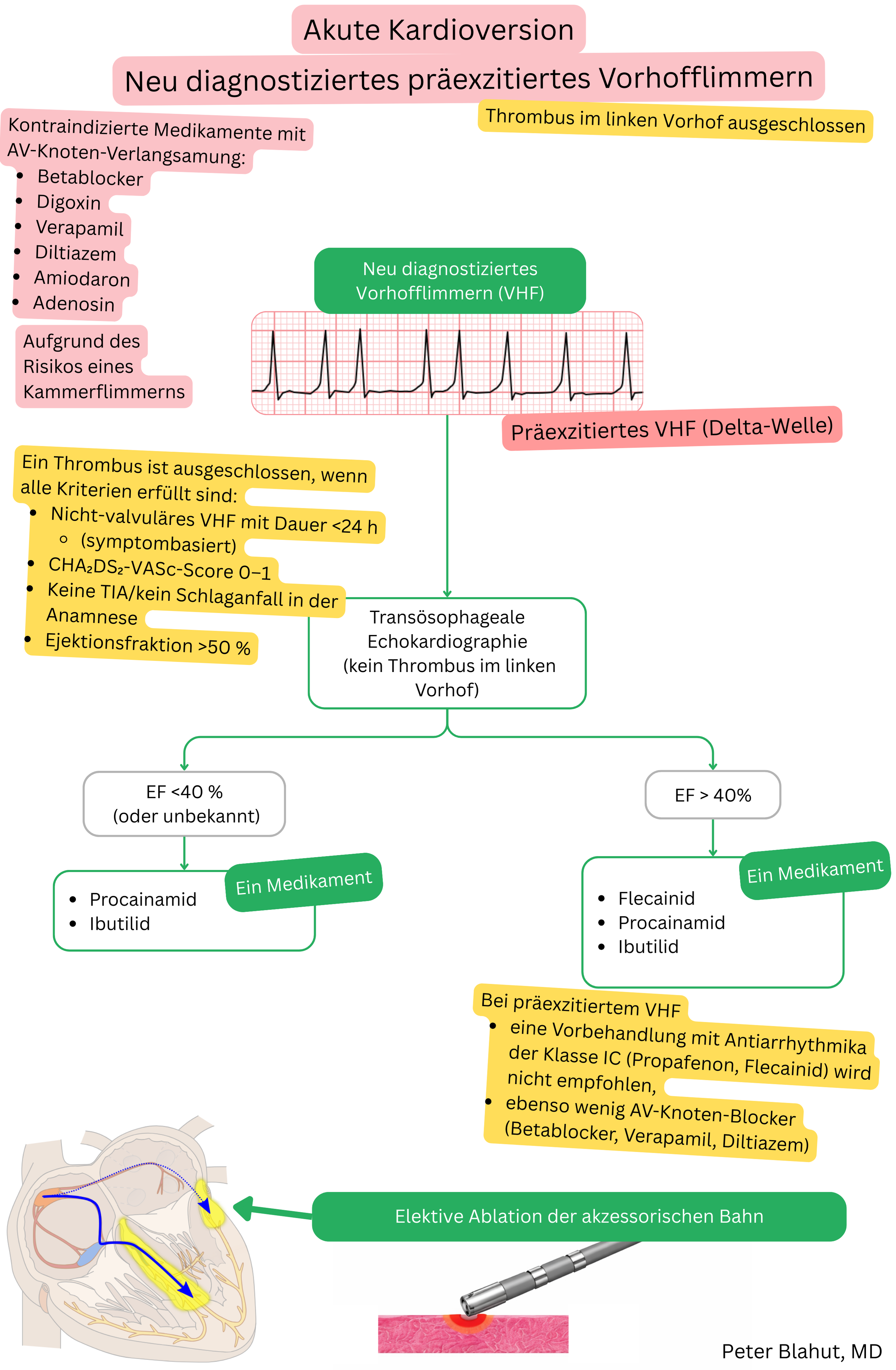
Zur pharmakologischen Kardioversion eines präexzitierten VHF können sowohl Procainamid als auch Ibutilid eingesetzt werden.
| Procainamid vs. Ibutilid und Vorhofflimmern | ||
|---|---|---|
| Eigenschaft | Procainamid | Ibutilid |
| Klasse | IA (Na⁺-Kanalblocker, minimale K⁺-Blockade) | III (K⁺-Kanalblocker) |
| Kardioversion eines präexzitierten VHF | Ja – Erstlinientherapie | Ja – möglich, aber weniger bevorzugt |
| Indikation bei VHF | Akute Kardioversion eines präexzitierten VHF | Akute Kardioversion von VHF oder Vorhofflattern |
| Erfolgsrate der Konversion in SR | 50–75 % (innerhalb von 30 Minuten) | ~30–50 % bei VHF, 60–75 % bei Vorhofflattern |
| Anwendung bei Vorhofflattern | Nein | Ja |
| Hauptrisiken | Hypotonie, Proarrhythmie (Torsades de pointes), lupusähnliches Syndrom | QT-Verlängerung, Torsades de pointes |
| Typischer Patient | Jüngerer Patient mit VHF und WPW (Deltawelle im EKG) | Patient mit VHF oder Vorhofflattern ohne WPW, zur dringlichen Konversion |
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
