

Classificazione:
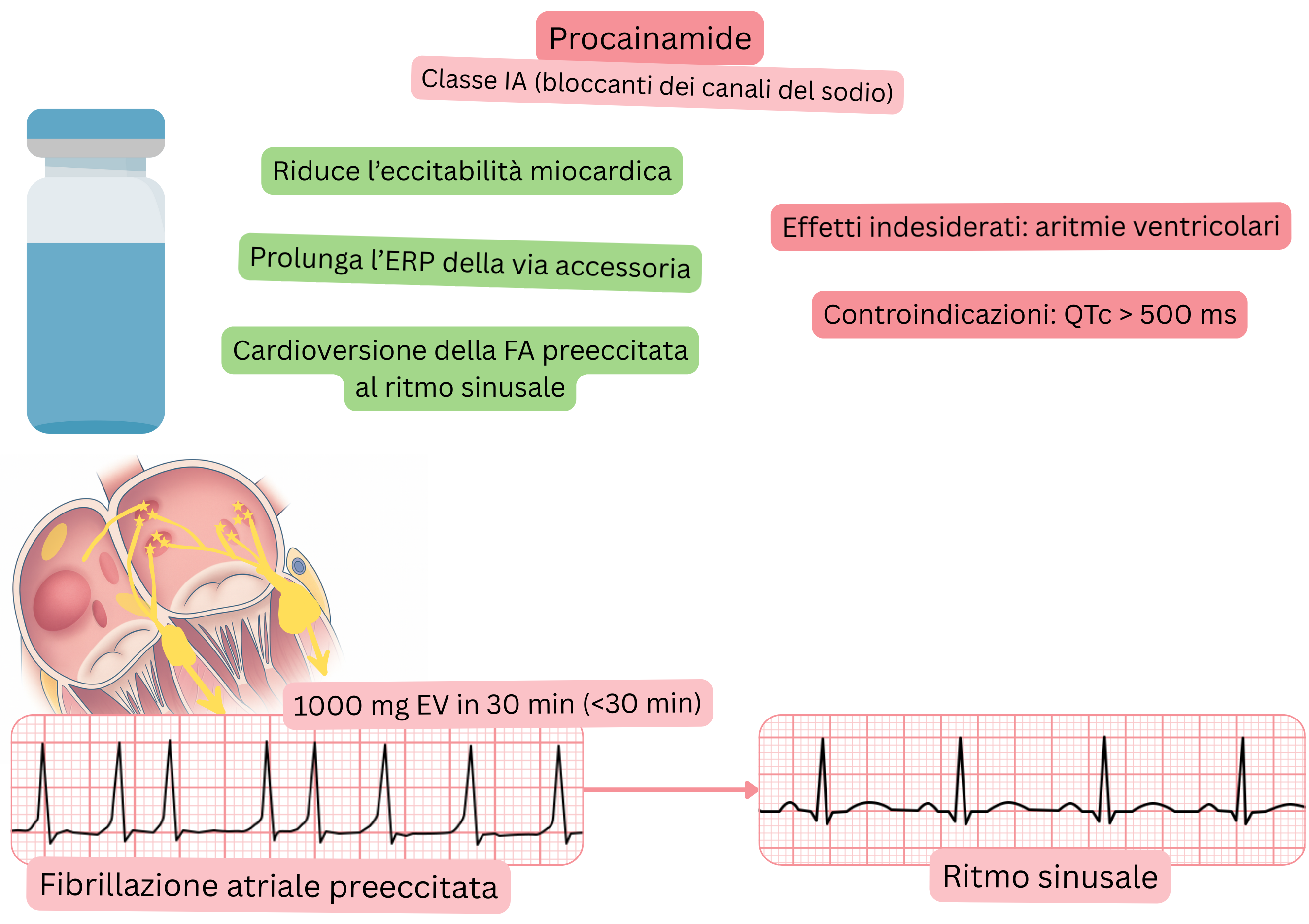
Meccanismo:
Effetto sulla FA:
| Procainamide e fibrillazione atriale (FA) |
|---|
| Nomi commerciali |
| Procainamid, Pronestyl, Procan, Procanbid, Novocainamid, Novocamid |
| Indicazioni |
|
| Posologia |
|
| Inizio d’azione |
|
| Effetto |
Tempo alla conversione a ritmo sinusale e tasso di successo
|
| Durata d’azione |
|
| Controindicazioni |
|
Monitoraggio del paziente durante somministrazione di procainamide:
| Monitoraggio del paziente durante somministrazione di procainamide | ||
|---|---|---|
| Periodo di monitoraggio | Cosa monitorare | Motivo di sospensione |
| Durante l’infusione |
ECG (QRS, intervallo QTc, ritmo) Pressione arteriosa Stato clinico (capogiri, debolezza) |
Allargamento del QRS > 25% QTc > 500 ms Bradicardia < 40/min Ipotensione < 90/60 mmHg Aritmia ventricolare |
| 30–120 minuti dopo la somministrazione |
ECG (QRS, intervallo QTc, ritmo) Pressione arteriosa Stato clinico (capogiri, debolezza) |
Allargamento del QRS > 25% QTc > 500 ms Bradicardia < 40/min Ipotensione < 90/60 mmHg Aritmia ventricolare |
Effetti indesiderati:
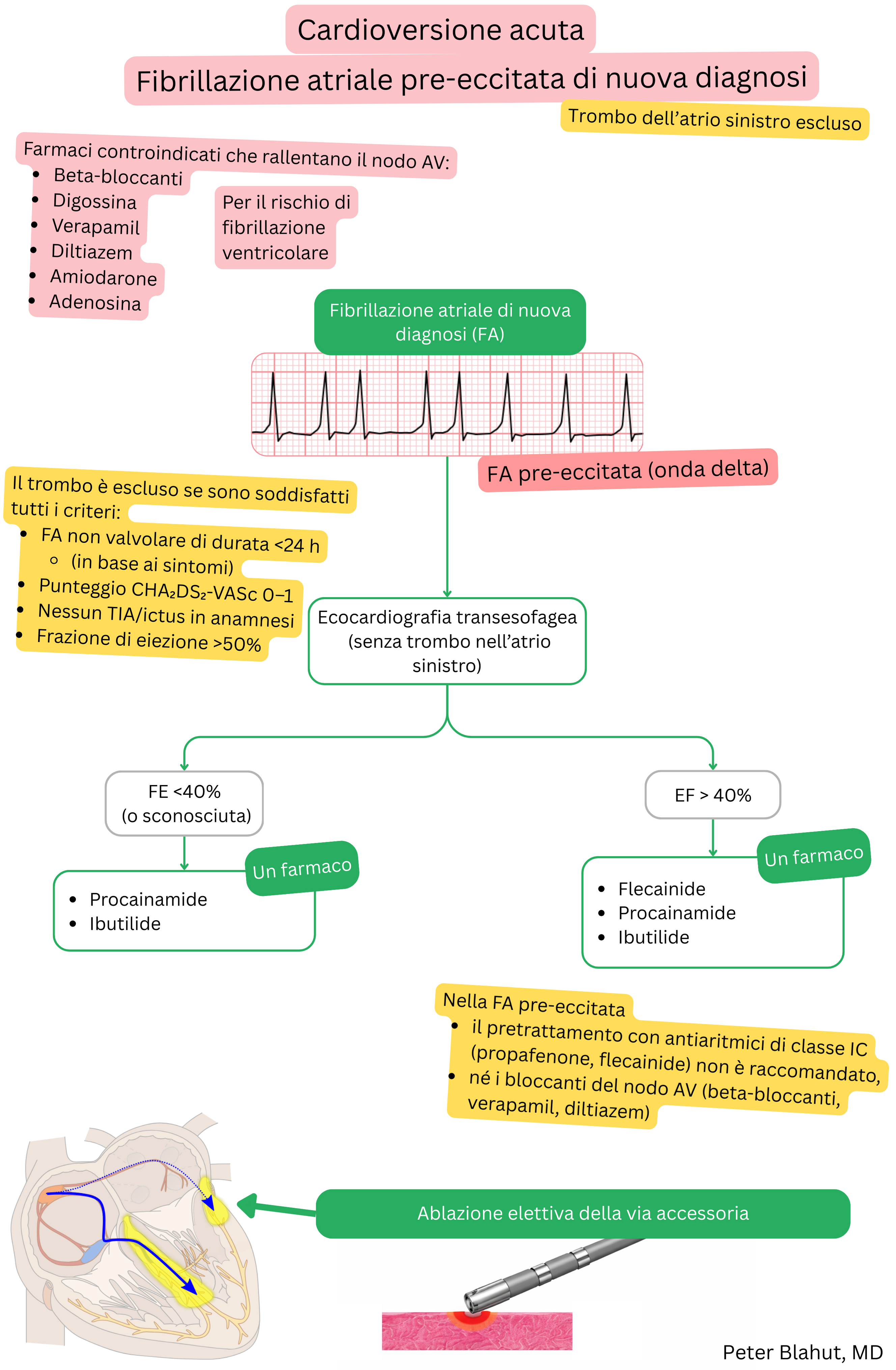
Per la cardioversione farmacologica della FA pre-eccitata possono essere utilizzate sia procainamide sia ibutilide.
| Procainamide vs Ibutilide e fibrillazione atriale | ||
|---|---|---|
| Proprietà | Procainamide | Ibutilide |
| Classe | IA (bloccante dei canali del Na⁺, blocco minimo dei canali del K⁺) | III (bloccante dei canali del K⁺) |
| Cardioversione della FA pre-eccitata | Sì – farmaco di prima linea | Sì – possibile, ma meno preferibile |
| Indicazione nella FA | Cardioversione acuta della FA pre-eccitata | Cardioversione acuta della FA o del flutter atriale |
| Tasso di successo di conversione a RS | 50–75 % (entro 30 minuti) | ~30–50 % nella FA, 60–75 % nel flutter atriale |
| Uso nel flutter atriale | No | Sì |
| Rischi principali | Ipotensione, proaritmia (torsades de pointes), sindrome simil-lupus | Prolungamento del QT, torsades de pointes |
| Paziente tipico | Paziente giovane con FA e WPW (onda delta all’ECG) | Paziente con FA o flutter atriale senza WPW, per conversione urgente |
Queste linee guida sono non ufficiali e non rappresentano linee guida formali emesse da alcuna società professionale di cardiologia. Sono destinate esclusivamente a scopi educativi e informativi.
