

Clasificación:
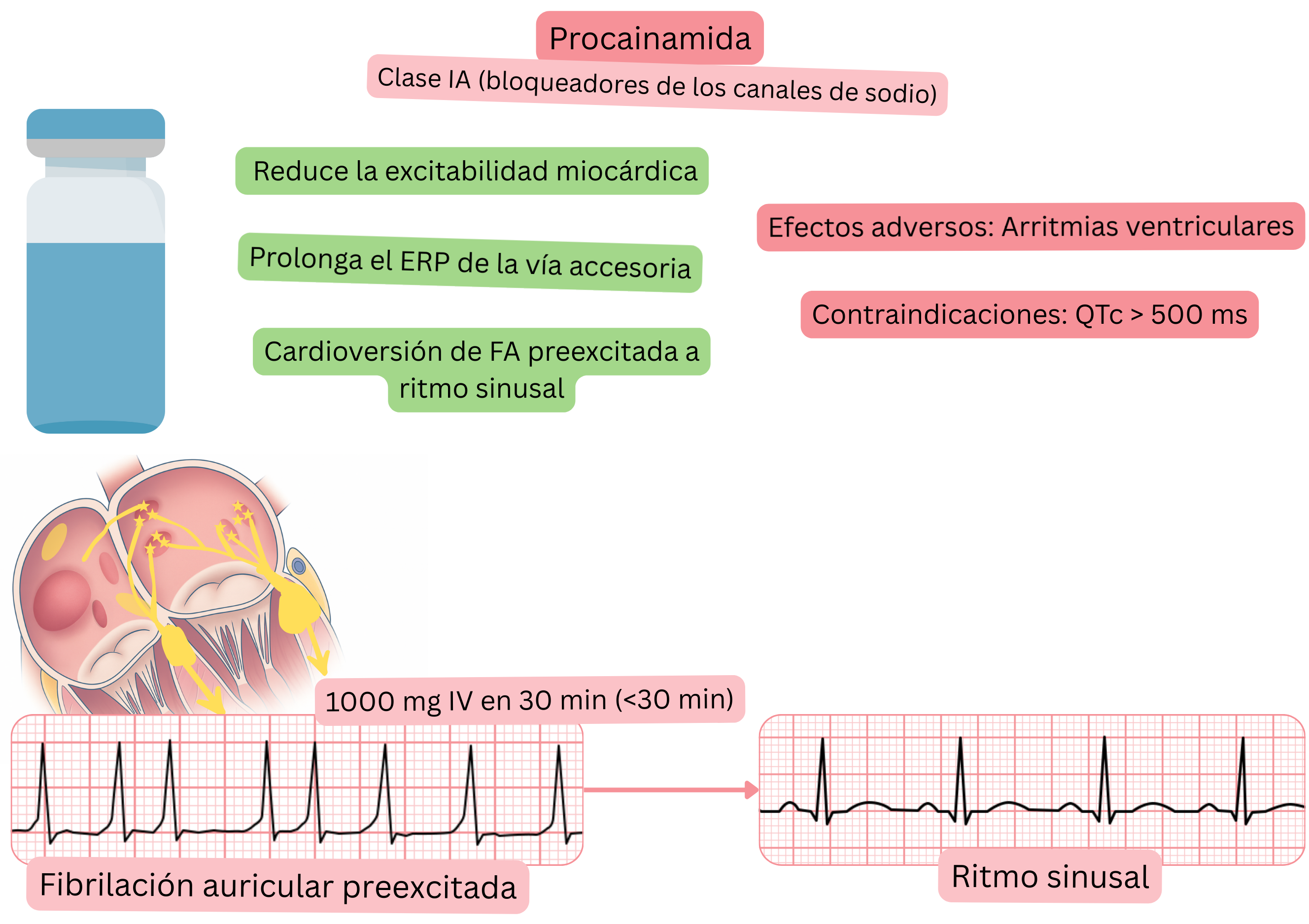
Mecanismo:
Efecto sobre la FA:
| Procainamida y fibrilación auricular (FA) |
|---|
| Nombres comerciales |
| Procainamid, Pronestyl, Procan, Procanbid, Novocainamid, Novocamid |
| Indicaciones |
|
| Posología |
|
| Inicio de acción |
|
| Efecto |
Tiempo hasta la conversión a ritmo sinusal y tasa de éxito
|
| Duración de acción |
|
| Contraindicaciones |
|
Monitorización del paciente durante la administración de procainamida:
| Monitorización del paciente durante la administración de procainamida | ||
|---|---|---|
| Periodo de monitorización | Qué monitorizar | Motivo de suspensión |
| Durante la infusión |
Monitorización ECG (QRS, intervalo QTc, ritmo) Presión arterial Estado clínico (mareo, debilidad) |
Ensanchamiento del QRS > 25% QTc > 500 ms Bradicardia < 40/min Hipotensión < 90/60 mmHg Arritmia ventricular |
| 30–120 minutos tras la administración |
ECG (QRS, intervalo QTc, ritmo) Presión arterial Estado clínico (mareo, debilidad) |
Ensanchamiento del QRS > 25% QTc > 500 ms Bradicardia < 40/min Hipotensión < 90/60 mmHg Arritmia ventricular |
Efectos adversos:
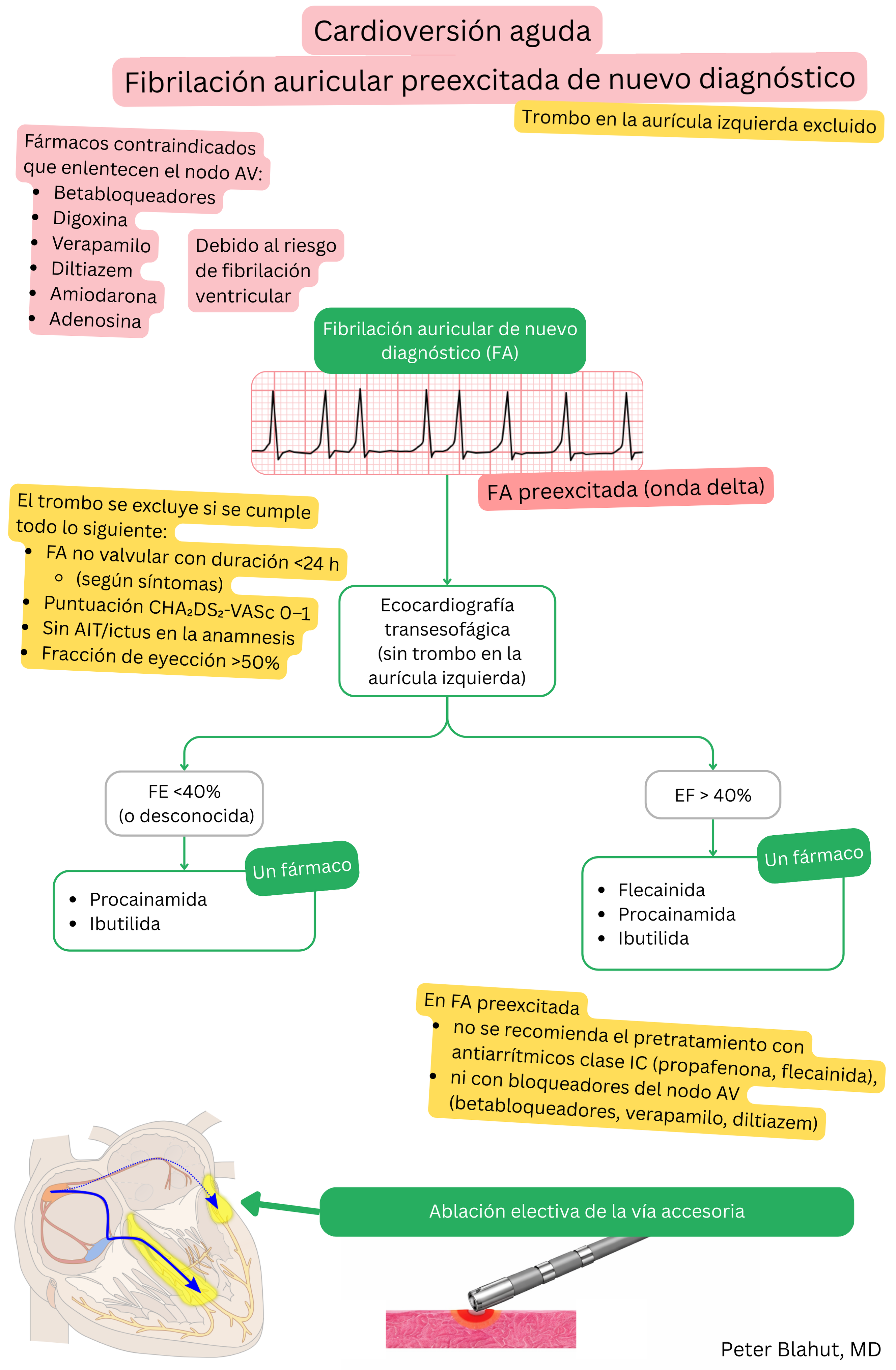
Para la cardioversión farmacológica de la FA preexcitada, pueden utilizarse tanto procainamida como ibutilida.
| Procainamida vs Ibutilida y fibrilación auricular | ||
|---|---|---|
| Propiedad | Procainamida | Ibutilida |
| Clase | IA (bloqueador de los canales de Na⁺, bloqueo mínimo de K⁺) | III (bloqueador de los canales de K⁺) |
| Cardioversión de FA preexcitada | Sí – fármaco de primera línea | Sí – posible, pero menos preferida |
| Indicación en FA | Cardioversión aguda de FA preexcitada | Cardioversión aguda de FA o aleteo auricular |
| Tasa de éxito de conversión a RS | 50–75 % (en 30 minutos) | ~30–50 % en FA, 60–75 % en aleteo auricular |
| Uso en aleteo auricular | No | Sí |
| Riesgos principales | Hipotensión, proarritmia (torsades de pointes), síndrome tipo lupus | Prolongación del QT, torsades de pointes |
| Paciente típico | Paciente joven con FA y WPW (onda delta en el ECG) | Paciente con FA o aleteo auricular sin WPW, para conversión urgente |
Estas guías son no oficiales y no representan guías formales emitidas por ninguna sociedad profesional de cardiología. Están destinadas únicamente a fines educativos e informativos.
