A fibrilhação auricular (FA) inicia-se como episódios de FA paroxística (terminam espontaneamente em até 7 dias), desencadeados por uma arritmia auricular:
- Extrassístoles auriculares, ou
- Atividade auricular rápida, que se divide ainda em:
- Extrassístoles auriculares em salvas (3–5 batimentos)
- Taquicardia auricular não sustentada (<30 s)
A arritmia auricular que desencadeia a FA paroxística origina-se na região dos óstios das veias pulmonares. Estas arritmias auriculares podem, por vezes, ser registadas num ECG de 12 derivações.
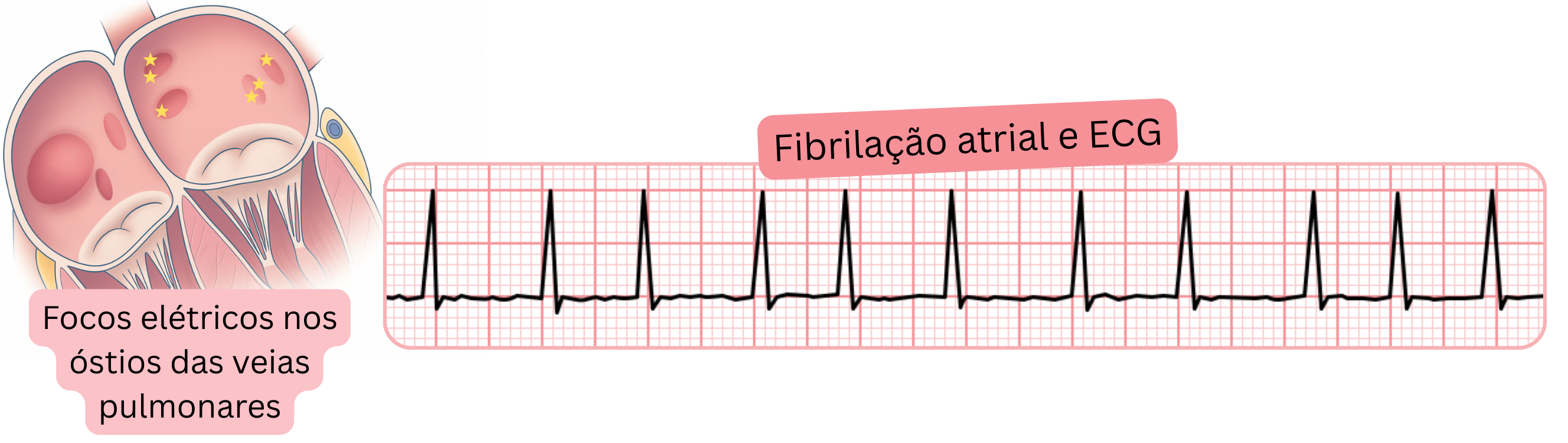
As extrassístoles auriculares originadas nos óstios das veias pulmonares podem, por vezes, ser identificadas pela onda P num ECG de 12 derivações. Estas extrassístoles não têm necessariamente de ser seguidas por um paroxismo de FA.
A atividade auricular rápida originada nos óstios das veias pulmonares apresenta uma frequência de 200–220/min e é frequentemente seguida por um paroxismo de FA. Durante a atividade auricular rápida, as ondas P estão quase sempre ocultas na onda T precedente e, por isso, são difíceis de avaliar num ECG de 12 derivações. A atividade auricular rápida refere-se às acima mencionadas
- extrassístoles auriculares em salvas (3–5 batimentos) ou
- taquicardia auricular não sustentada (<30 s).
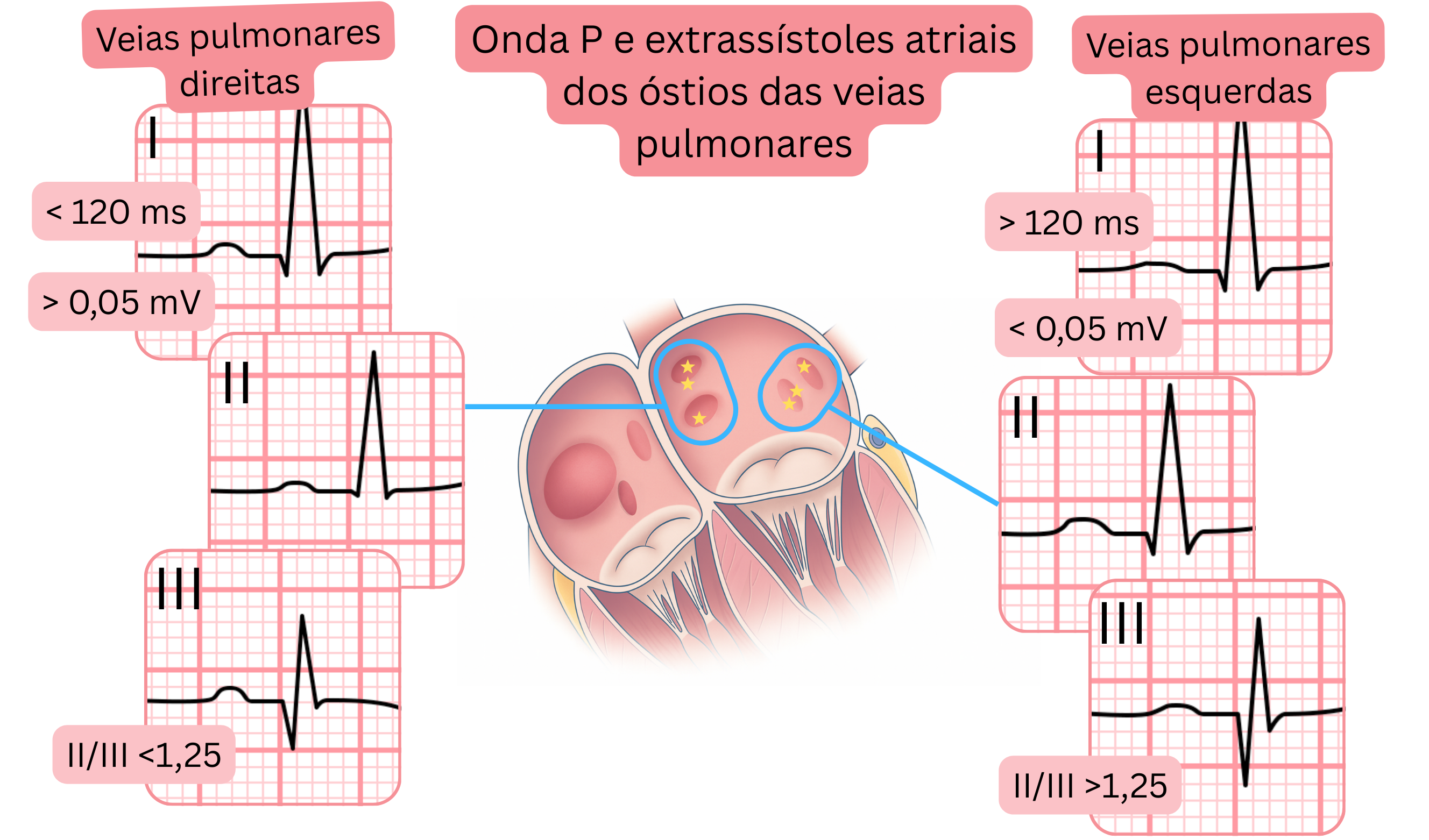
| ECG e extrassístoles auriculares das veias pulmonares |
| Características no ECG |
Veias pulmonares esquerdas |
Veias pulmonares direitas |
| Largura da onda P |
>120 ms |
<120 ms |
| Amplitude |
II/III >1,25 |
II/III <1,25 |
| Amplitude |
I <0,05 mV (mm) |
I >0,05 mV (mm) |
ECG durante um episódio de FA
- No ECG, as ondas P estão ausentes e observam-se ondas de fibrilhação. Durante um episódio de FA, as aurículas fibrilham a uma frequência irregular de 300–600/min. O nó sinusal é suprimido porque é estimulado por uma frequência de impulsos superior à que consegue gerar — ocorre supressão por overdrive:
- fenómeno eletrofisiológico no qual a automaticidade das células marcapasso é suprimida porque estas são estimuladas a uma frequência superior à sua frequência intrínseca espontânea.
- Os complexos QRS são irregulares porque o nó AV atua como filtro. Os impulsos auriculares irregulares a 300–600/min são conduzidos através do nó AV para os ventrículos a uma frequência inferior e irregular, mais frequentemente <100/min. O nó AV apresenta:
- Um período refratário efetivo (PRE) prolongado, que se prolonga ainda mais a frequências de estimulação mais elevadas (denominado abrandamento da condução dependente do uso ou da frequência).
- Condução decremental — quanto maior a frequência dos impulsos recebidos, mais lenta a sua condução através do nó AV.
- Raramente (<1 %), o intervalo RR durante um episódio de FA pode ser regular.
- Este fenómeno pode ocorrer se o doente apresentar bloqueio AV de terceiro grau com FA e um ritmo de escape juncional ou ventricular concomitante.
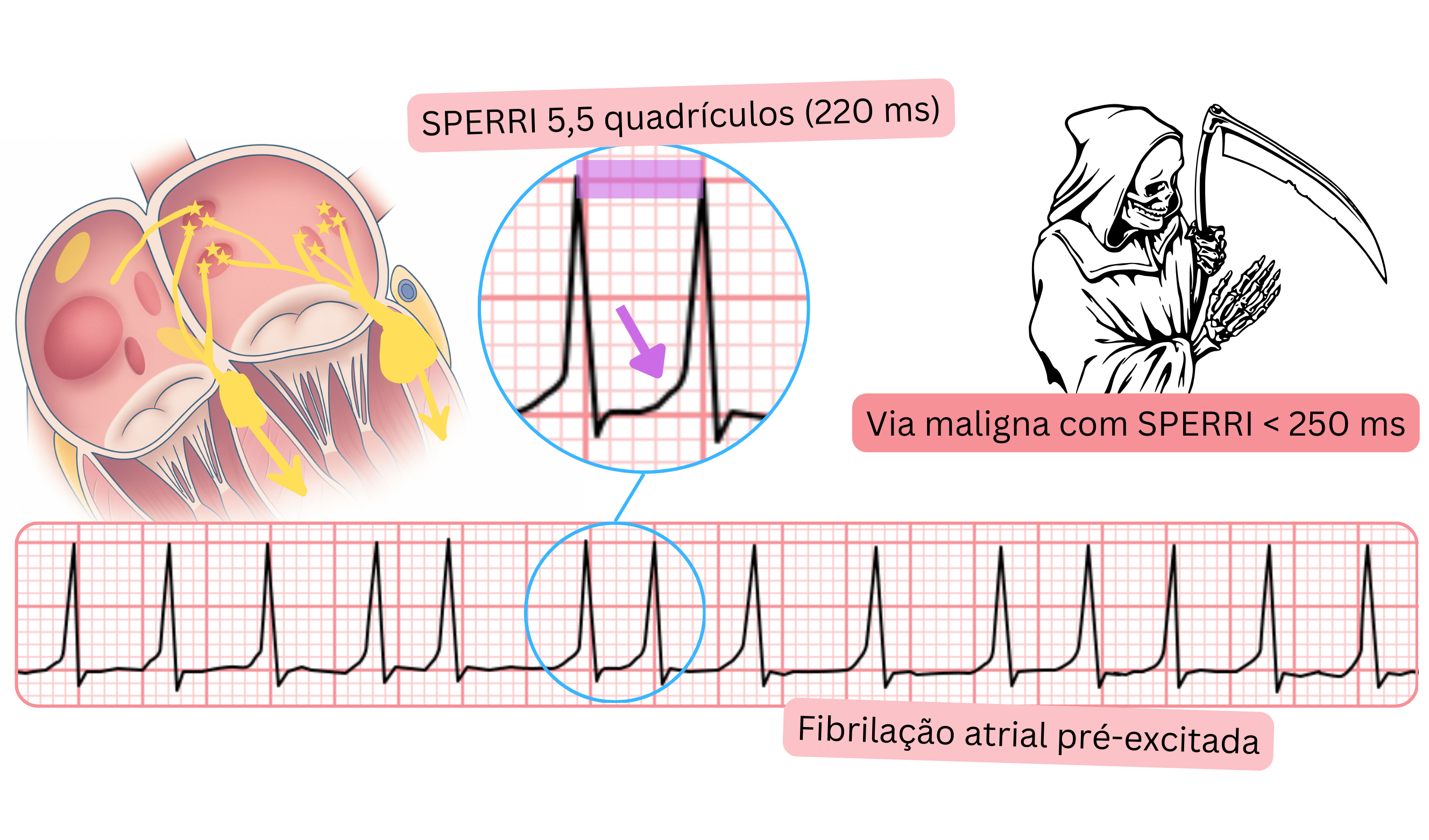
ECG e FA pré-excitada
- A FA pré-excitada é FA com onda delta no ECG. A onda delta indica que o doente possui uma via acessória anterógrada.
- Uma via acessória está presente em <1 % da população.
- Se os impulsos auriculares a 300–600/min fossem conduzidos para os ventrículos, o doente desenvolveria fibrilhação ventricular, que é uma condição potencialmente fatal.
- Isto pode ocorrer se o doente apresentar FA e uma via acessória anterógrada maligna. O risco de fibrilhação ventricular aumenta se o doente receber fármacos que abrandam a condução através do nó AV.
- Uma via acessória maligna é definida pelo parâmetro SPERRI (<250 ms).
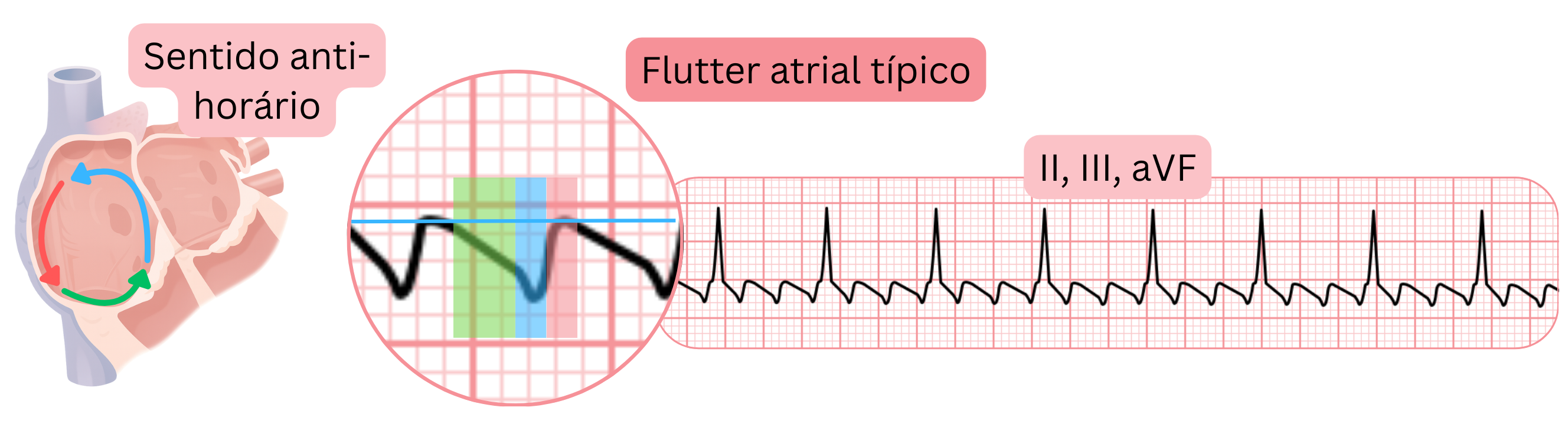
ECG e flutter auricular
- 20 % dos doentes com FA também apresentam flutter auricular (típico ou atípico).
- Assim, um ECG pode mostrar FA e outro ECG pode mostrar flutter auricular no mesmo doente.
- O flutter auricular típico produz ondas de flutter características nas derivações inferiores (II, III, aVF), V1 e V6, porque o impulso circula num circuito de reentrada na aurícula direita através do istmo cavotricúspide.
- O flutter auricular atípico produz ondas de flutter diferentes do típico, porque o impulso circula num circuito de reentrada distinto. Nos doentes com FA, o flutter atípico origina-se mais frequentemente na aurícula esquerda.
| ECG e fibrilhação auricular |
| O trigger da FA — uma arritmia auricular (extrassístoles auriculares ou atividade auricular rápida) originada nos óstios das veias pulmonares — pode, por vezes, ser registado e localizado através de um ECG de 12 derivações. |
| Um episódio de FA produz ondas de fibrilhação irregulares a 300–600/min e intervalos RR irregulares no ECG. As ondas P estão ausentes. |
| Um episódio de FA pode apresentar intervalos RR regulares se existir bloqueio AV de terceiro grau e um ritmo de escape juncional ou ventricular; isto é raro (<1 %). |
| A FA pré-excitada produz uma onda delta no ECG durante um episódio de FA. Se a via acessória for maligna, o doente pode desenvolver fibrilhação ventricular. Uma via acessória maligna apresenta SPERRI <250 ms. |
| O flutter auricular produz ondas de flutter no ECG. 20 % dos doentes com FA também apresentam flutter auricular; assim, estas arritmias podem alternar no mesmo doente. |






