Vorhofflimmern (VHF) beginnt als paroxysmales VHF (spontane Terminierung innerhalb von 7 Tagen), das durch eine atriale Arrhythmie getriggert wird:
- Vorhofextrasystolen oder
- Schnelle atriale Aktivität, weiter unterteilt in:
- Salven von Vorhofextrasystolen (3–5 Schläge)
- Nicht anhaltende atriale Tachykardie (<30 s)
Die atriale Arrhythmie, die ein paroxysmales VHF auslöst, entspringt typischerweise dem Bereich der Pulmonalvenenostien. Diese atrialen Arrhythmien können gelegentlich im 12-Kanal-EKG erfasst werden.
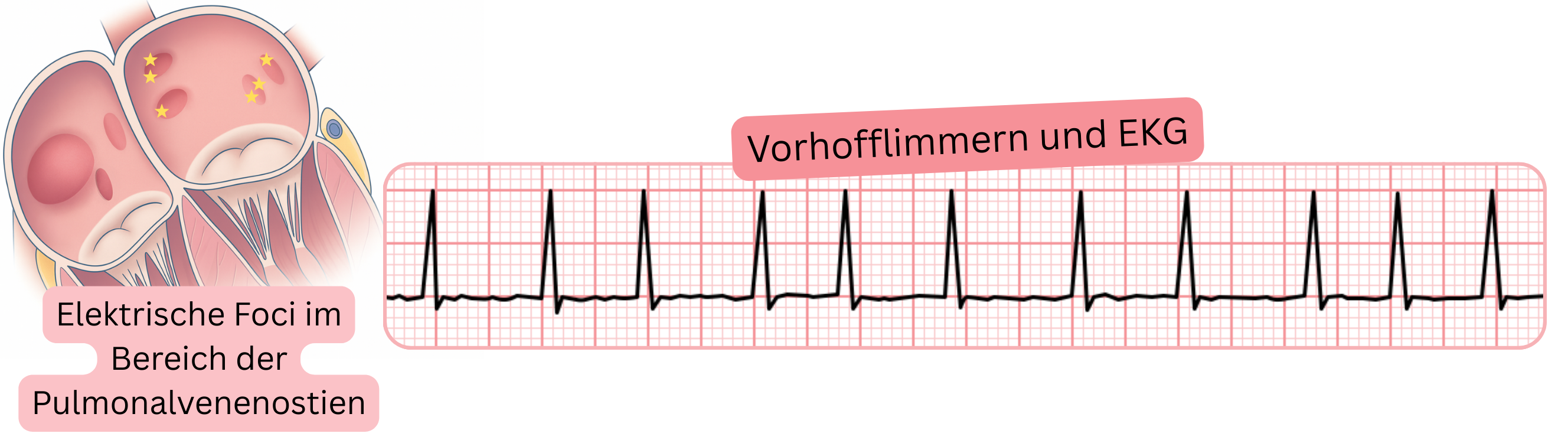
Vorhofextrasystolen mit Ursprung in den Pulmonalvenenostien können im 12-Kanal-EKG anhand der P-Welle identifiziert werden. Diese Extrasystolen müssen nicht zwingend von einer VHF-Paroxysmus gefolgt sein.
Schnelle atriale Aktivität aus den Pulmonalvenenostien weist eine Frequenz von 200–220/min auf und wird häufig von einem VHF-Paroxysmus gefolgt. Während schneller atrialer Aktivität sind die P-Wellen nahezu immer in der vorangehenden T-Welle verborgen und daher im 12-Kanal-EKG nur eingeschränkt beurteilbar. Schnelle atriale Aktivität bezeichnet die oben genannten
- Salven von Vorhofextrasystolen (3–5 Schläge) oder
- nicht anhaltende atriale Tachykardie (<30 s).
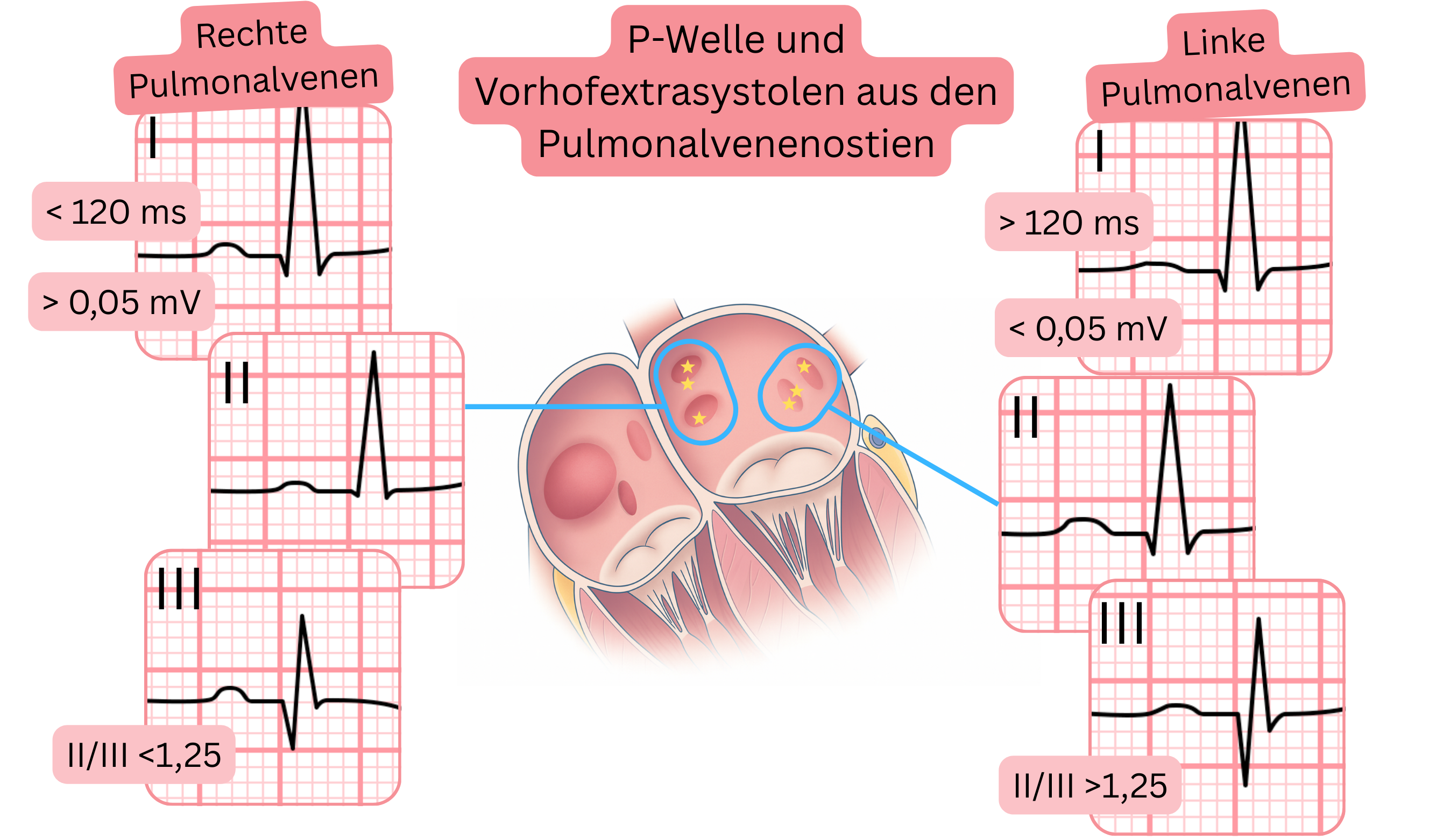
| EKG und Vorhofextrasystolen aus den Pulmonalvenen |
| EKG-Merkmale |
Linksseitige Pulmonalvenen |
Rechtsseitige Pulmonalvenen |
| P-Wellen-Dauer |
>120 ms |
<120 ms |
| Amplitude |
II/III >1,25 |
II/III <1,25 |
| Amplitude |
I <0,05 mV (mm) |
I >0,05 mV (mm) |
EKG während einer VHF-Episode
- Im EKG fehlen P-Wellen, stattdessen finden sich Flimmerwellen. Während einer VHF-Episode flimmern die Vorhöfe mit einer irregulären Frequenz von 300–600/min. Der Sinusknoten ist supprimiert, da er durch eine höhere Impulsfrequenz übersteuert wird (Overdrive-Suppression):
- ein elektrophysiologisches Phänomen, bei dem die Automatizität von Schrittmacherzellen unterdrückt wird, weil diese mit einer höheren Frequenz stimuliert werden als ihrer intrinsischen spontanen Frequenz entspricht.
- Die QRS-Komplexe sind unregelmäßig, da der AV-Knoten als Filter fungiert. Irreguläre atriale Impulse mit 300–600/min werden über den AV-Knoten mit einer niedrigeren, ebenfalls irregulären Frequenz auf die Ventrikel übergeleitet, meist <100/min. Der AV-Knoten weist auf:
- Eine lange effektive Refraktärzeit (ERP), die sich bei höheren Stimulationsfrequenzen verlängert (sogenannte frequenzabhängige Leitungsverlangsamung).
- Dekrementale Leitung – je höher die Frequenz der eintreffenden Impulse, desto langsamer deren Überleitung durch den AV-Knoten.
- Selten (<1 %) kann das RR-Intervall während einer VHF-Episode regelmäßig sein.
- Dies kann auftreten bei Vorliegen eines AV-Blocks III. Grades mit VHF und gleichzeitigem junktionalem oder ventrikulärem Ersatzrhythmus.
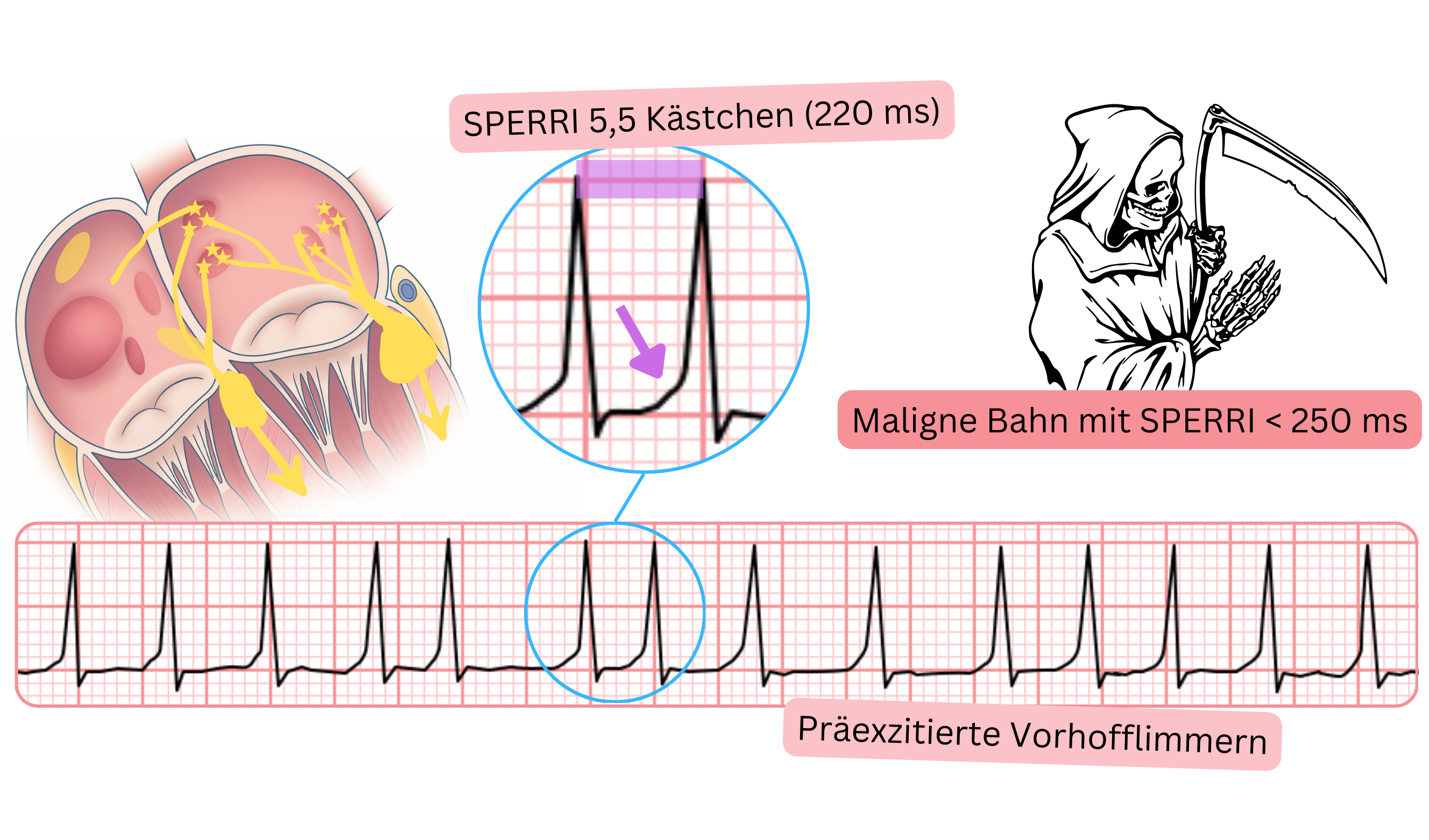
EKG und präexzitiertes VHF
- Präexzitiertes VHF ist VHF mit Delta-Welle im EKG. Die Delta-Welle weist auf das Vorliegen einer antegraden akzessorischen Leitungsbahn hin.
- Eine akzessorische Leitungsbahn findet sich bei <1 % der Bevölkerung.
- Würden atriale Impulse mit 300–600/min ungehindert auf die Ventrikel übergeleitet, könnte Kammerflimmern entstehen, eine lebensbedrohliche Arrhythmie.
- Dies kann bei VHF und Vorliegen einer malignen antegraden akzessorischen Leitungsbahn auftreten. Das Risiko für Kammerflimmern steigt bei Gabe von Medikamenten, die die Überleitung über den AV-Knoten verlangsamen.
- Eine maligne akzessorische Leitungsbahn ist definiert durch den SPERRI-Parameter (<250 ms).
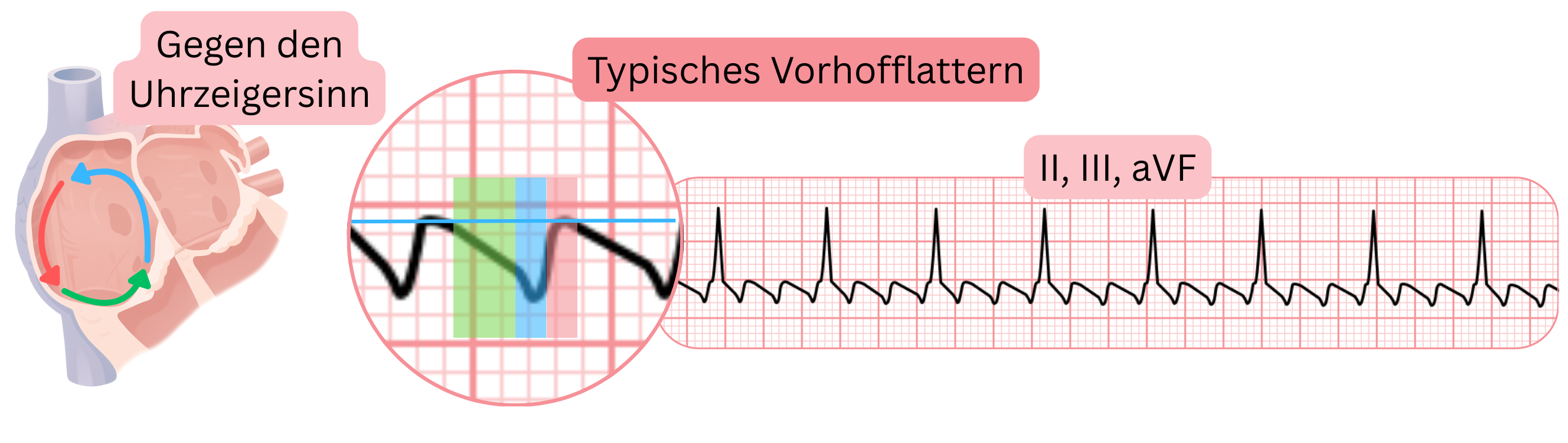
EKG und Vorhofflattern
- 20 % der Patienten mit VHF haben zusätzlich ein Vorhofflattern (typisch oder atypisch).
- Daher kann ein EKG VHF zeigen und ein anderes EKG beim selben Patienten ein Vorhofflattern.
- Typisches Vorhofflattern erzeugt charakteristische Flutter-Wellen in den inferioren Ableitungen (II, III, aVF), V1 und V6, da der Impuls in einem Reentry-Kreis um den rechten Vorhof über den cavotrikuspidalen Isthmus zirkuliert.
- Atypisches Vorhofflattern zeigt Flutter-Wellen mit abweichender Morphologie, da der Impuls in einem anderen Reentry-Kreis zirkuliert. Bei VHF-Patienten entsteht atypisches Flutter am häufigsten im linken Vorhof.
| EKG und Vorhofflimmern |
| Der VHF-Trigger – eine atriale Arrhythmie (Vorhofextrasystolen oder schnelle atriale Aktivität) mit Ursprung in den Pulmonalvenenostien – kann im 12-Kanal-EKG gelegentlich erfasst und lokalisiert werden. |
| Eine VHF-Episode zeigt im EKG irreguläre Flimmerwellen mit 300–600/min sowie unregelmäßige RR-Intervalle. P-Wellen fehlen. |
| Eine VHF-Episode kann regelmäßige RR-Intervalle aufweisen bei Vorliegen eines AV-Blocks III. Grades mit junktionalem oder ventrikulärem Ersatzrhythmus; dies ist selten (<1 %). |
| Präexzitiertes VHF zeigt eine Delta-Welle im EKG während der VHF-Episode. Bei maligner akzessorischer Leitungsbahn kann Kammerflimmern auftreten. Eine maligne akzessorische Leitungsbahn weist einen SPERRI <250 ms auf. |
| Vorhofflattern zeigt Flutter-Wellen im EKG. 20 % der Patienten mit VHF haben zusätzlich Vorhofflattern; diese Arrhythmien können beim selben Patienten alternieren. |






