EKG i migotanie przedsionków
Migotanie przedsionków (MP) rozpoczyna się jako napadowe epizody MP (ustępujące samoistnie w ciągu 7 dni), które są wyzwalane przez arytmię przedsionkową:
- Pobudzenia przedwczesne przedsionkowe, lub
- Szybka aktywność przedsionkowa, która dzieli się dalej na:
- Pobudzenia przedwczesne przedsionkowe w salwach (3–5 pobudzeń)
- Nieutrwalony częstoskurcz przedsionkowy (<30 s)
Arytmia przedsionkowa wyzwalająca napadowe MP pochodzi z okolicy ujść żył płucnych. Te arytmie przedsionkowe mogą być niekiedy uchwycone w 12-odprowadzeniowym zapisie EKG.
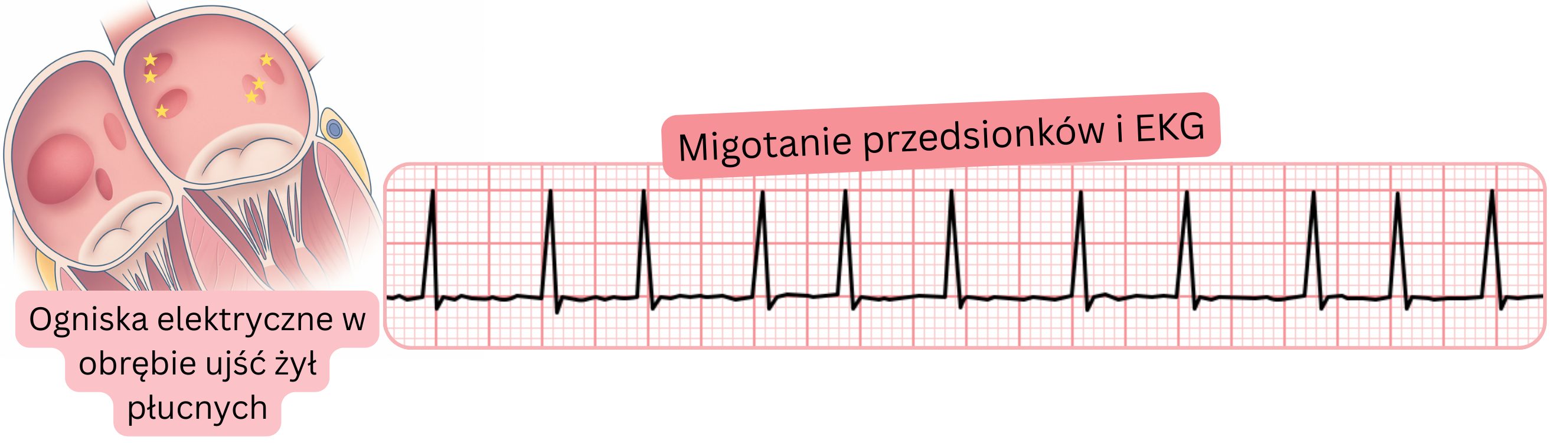
Pobudzenia przedwczesne przedsionkowe pochodzące z ujść żył płucnych można czasem zidentyfikować na podstawie załamka P w 12-odprowadzeniowym EKG. Pobudzenia te nie muszą być koniecznie następstwem napadu MP.
Szybka aktywność przedsionkowa pochodząca z ujść żył płucnych ma częstość 200–220/min i często poprzedza napad MP. W czasie szybkiej aktywności przedsionkowej załamki P są niemal zawsze ukryte w poprzedzającym załamku T i dlatego trudne do oceny w 12-odprowadzeniowym EKG. Szybka aktywność przedsionkowa oznacza wyżej wymienione
- pobudzenia przedwczesne przedsionkowe w salwach (3–5 pobudzeń) lub
- nieutrwalony częstoskurcz przedsionkowy (<30 s).
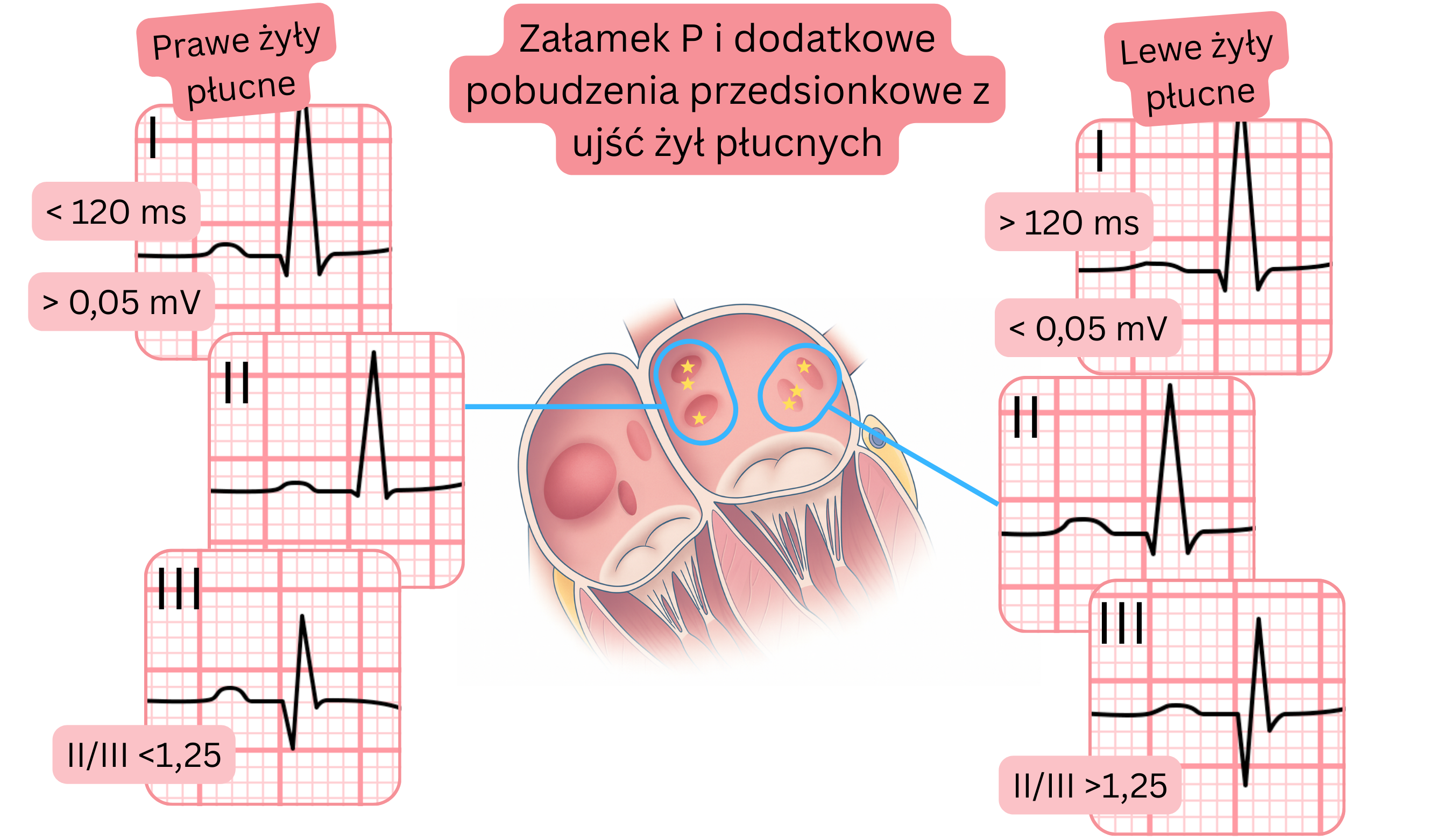
| EKG i pobudzenia przedwczesne przedsionkowe z żył płucnych |
| Cechy EKG |
Żyły płucne lewe |
Żyły płucne prawe |
| Szerokość załamka P |
>120 ms |
<120 ms |
| Amplituda |
II/III >1.25 |
II/III <1.25 |
| Amplituda |
I <0.05 mV (mm) |
I >0.05 mV (mm) |
EKG w czasie napadu MP
- W zapisie EKG brak jest załamków P, a obecne są fale migotania. W czasie napadu MP przedsionki migoczą z niemiarową częstością 300–600/min. Węzeł zatokowy jest zahamowany, ponieważ jest pobudzany z większą częstością niż może sam generować — występuje zjawisko nadsterowania (overdrive suppression):
- zjawisko elektrofizjologiczne polegające na zahamowaniu automatyzmu komórek rozrusznikowych wskutek ich pobudzania z częstością większą niż ich własna częstość spontaniczna.
- Zespoły QRS są niemiarowe, ponieważ węzeł przedsionkowo-komorowy (AV) działa jako filtr. Niemiarowe impulsy przedsionkowe o częstości 300–600/min przewodzone są przez węzeł AV do komór z niższą, niemiarową częstością, najczęściej <100/min. Węzeł AV charakteryzuje się:
- Długim efektywnym okresem refrakcji (ERP), który wydłuża się przy wyższych częstościach stymulacji (tzw. zwolnienie przewodzenia zależne od częstości).
- Przewodzeniem dekrementalnym — im wyższa częstość napływających impulsów, tym wolniejsze ich przewodzenie przez węzeł AV.
- Rzadko (<1 %) odstępy RR w czasie napadu MP mogą być miarowe.
- Zjawisko to może wystąpić u pacjenta z całkowitym blokiem przedsionkowo-komorowym (III stopnia) i MP, przy współistniejącym rytmie zastępczym węzłowym lub komorowym.
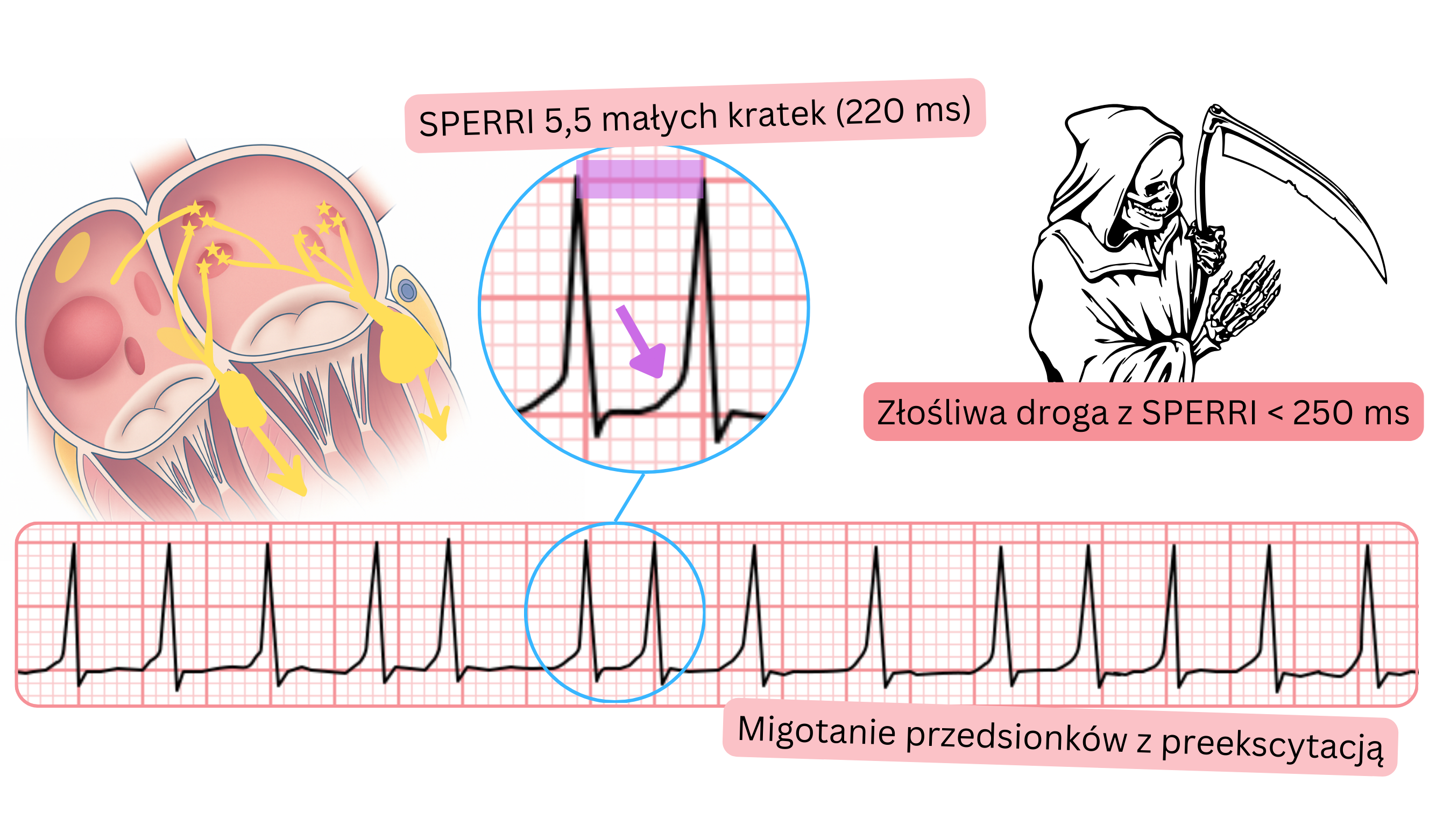
EKG i MP z preekscytacją
- MP z preekscytacją to MP z obecnością fali delta w EKG. Fala delta wskazuje na obecność drogi dodatkowej przewodzącej w kierunku antegrade.
- Droga dodatkowa występuje u <1 % populacji.
- Jeżeli impulsy przedsionkowe o częstości 300–600/min byłyby przewodzone do komór, u pacjenta rozwinęłoby się migotanie komór, które jest stanem bezpośredniego zagrożenia życia.
- Może do tego dojść u pacjenta z MP i złośliwą drogą dodatkową przewodzącą antegrade. Ryzyko migotania komór wzrasta, jeśli pacjent otrzyma leki zwalniające przewodzenie przez węzeł AV.
- Złośliwa droga dodatkowa definiowana jest parametrem SPERRI (<250 ms).
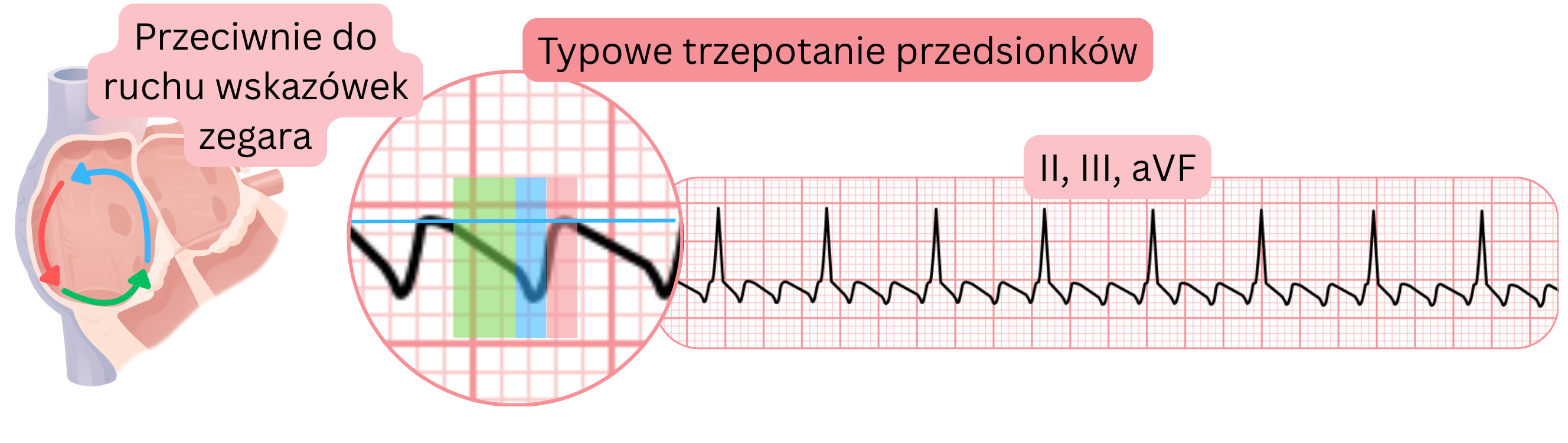
EKG i trzepotanie przedsionków
- 20 % pacjentów z MP ma również trzepotanie przedsionków (typowe lub atypowe).
- Dlatego u tego samego pacjenta jedno EKG może wykazywać MP, a inne EKG trzepotanie przedsionków.
- Typowe trzepotanie przedsionków daje charakterystyczne fale trzepotania w odprowadzeniach dolnych (II, III, aVF), V1 oraz V6, ponieważ impuls krąży w obwodzie re-entry wokół prawego przedsionka przez cieśń trójdzielno-żylą.
- Atypowe trzepotanie przedsionków daje fale trzepotania różniące się od typowego, ponieważ impuls krąży w innym obwodzie re-entry. U pacjentów z MP atypowe trzepotanie najczęściej powstaje w lewym przedsionku.
| EKG i migotanie przedsionków |
| Czynnik wyzwalający MP — arytmia przedsionkowa (pobudzenia przedwczesne przedsionkowe lub szybka aktywność przedsionkowa) pochodząca z ujść żył płucnych — może być niekiedy uchwycona i zlokalizowana w 12-odprowadzeniowym EKG. |
| Napad MP powoduje obecność niemiarowych fal migotania o częstości 300–600/min oraz niemiarowych odstępów RR w EKG. Załamki P są nieobecne. |
| Napad MP może przebiegać z miarowymi odstępami RR w przypadku współistnienia całkowitego bloku przedsionkowo-komorowego (III stopnia) oraz rytmu zastępczego węzłowego lub komorowego; jest to rzadkie (<1 %). |
| MP z preekscytacją powoduje obecność fali delta w EKG podczas napadu MP. Jeśli droga dodatkowa jest złośliwa, może dojść do migotania komór. Złośliwa droga dodatkowa ma SPERRI <250 ms. |
| Trzepotanie przedsionków powoduje obecność fal trzepotania w EKG. 20 % pacjentów z MP ma również trzepotanie przedsionków; dlatego arytmie te mogą się naprzemiennie pojawiać u tego samego pacjenta. |






