ECG et fibrillation atriale
La fibrillation atriale (FA) débute par des épisodes de FA paroxystique (se terminant spontanément en moins de 7 jours) déclenchés par une arythmie atriale :
- Extrasystoles atriales, ou
- Activité atriale rapide, subdivisée en :
- Salves d’extrasystoles atriales (3–5 battements)
- Tachycardie atriale non soutenue (<30 s)
L’arythmie atriale qui déclenche la FA paroxystique prend naissance au niveau des ostia des veines pulmonaires. Ces arythmies atriales peuvent parfois être enregistrées sur un ECG 12 dérivations.
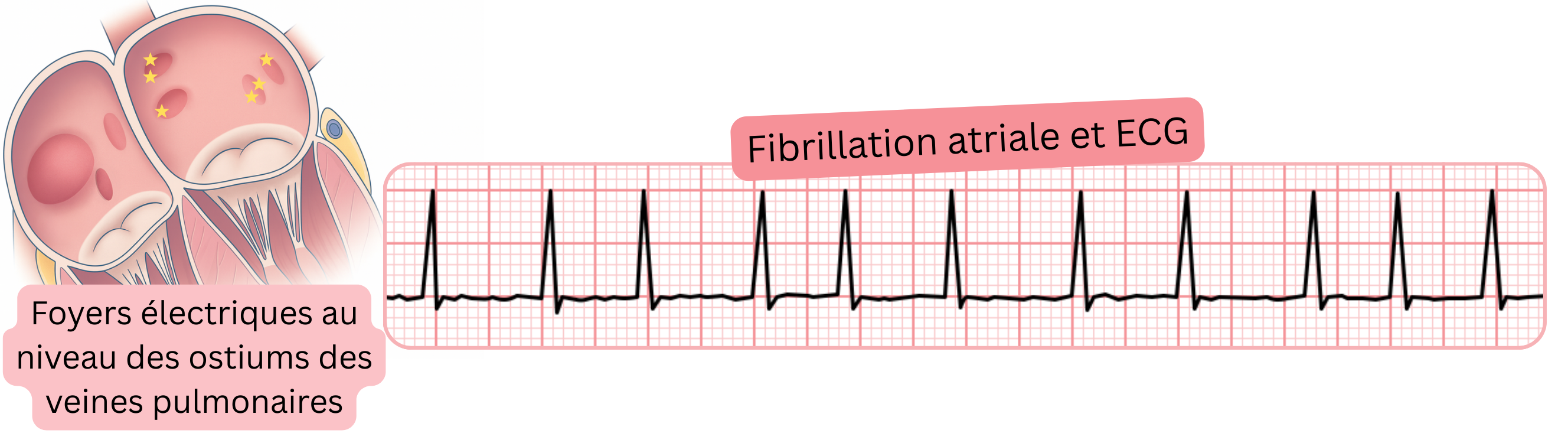
Les extrasystoles atriales provenant des ostia des veines pulmonaires peuvent parfois être identifiées grâce à l’onde P sur un ECG 12 dérivations. Ces extrasystoles ne sont pas nécessairement suivies d’un paroxysme de FA.
L’activité atriale rapide provenant des ostia des veines pulmonaires a une fréquence de 200–220/min et est souvent suivie d’un paroxysme de FA. Lors de cette activité atriale rapide, les ondes P sont presque toujours masquées dans l’onde T précédente et sont donc difficiles à analyser sur un ECG 12 dérivations. L’activité atriale rapide correspond aux éléments mentionnés ci-dessus :
- salves d’extrasystoles atriales (3–5 battements) ou
- tachycardie atriale non soutenue (<30 s).
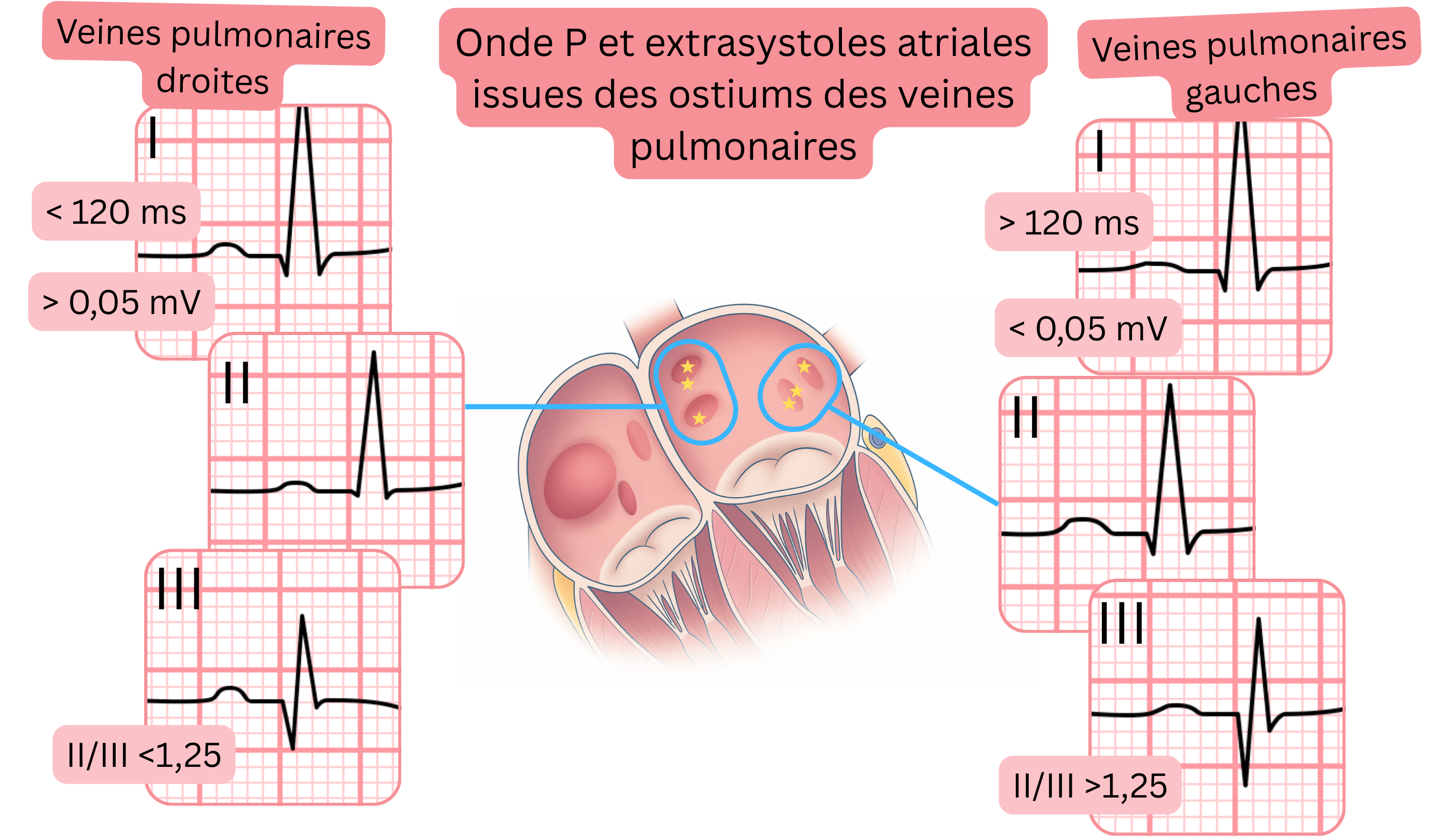
| ECG et extrasystoles atriales issues des veines pulmonaires |
| Caractéristiques ECG |
Veines pulmonaires gauches |
Veines pulmonaires droites |
| Largeur de l’onde P |
>120 ms |
<120 ms |
| Amplitude |
II/III >1,25 |
II/III <1,25 |
| Amplitude |
I <0,05 mV (mm) |
I >0,05 mV (mm) |
ECG lors d’un épisode de FA
- À l’ECG, les ondes P sont absentes et des ondes de fibrillation sont présentes. Lors d’un épisode de FA, les oreillettes fibrillent à une fréquence irrégulière de 300–600/min. Le nœud sinusal est supprimé car il est entraîné par une fréquence d’impulsions supérieure à celle qu’il peut générer — phénomène de suppression par surentraînement (overdrive suppression) :
- phénomène électrophysiologique au cours duquel l’automaticité des cellules pacemaker est supprimée parce qu’elles sont stimulées à une fréquence plus rapide que leur fréquence intrinsèque spontanée.
- Les complexes QRS sont irréguliers car le nœud AV agit comme un filtre. Les impulsions atriales irrégulières à 300–600/min sont conduites à travers le nœud AV vers les ventricules à une fréquence plus basse et irrégulière, le plus souvent <100/min. Le nœud AV présente :
- Une période réfractaire effective (PRE) longue, qui s’allonge à des fréquences de stimulation élevées (ralentissement de conduction dépendant de la fréquence).
- Une conduction décrémentielle — plus la fréquence des impulsions entrantes est élevée, plus leur conduction à travers le nœud AV est lente.
- Rarement (<1 %), l’intervalle RR lors d’un épisode de FA peut être régulier.
- Ce phénomène peut survenir en cas de bloc AV complet associé à une FA avec rythme d’échappement jonctionnel ou ventriculaire concomitant.
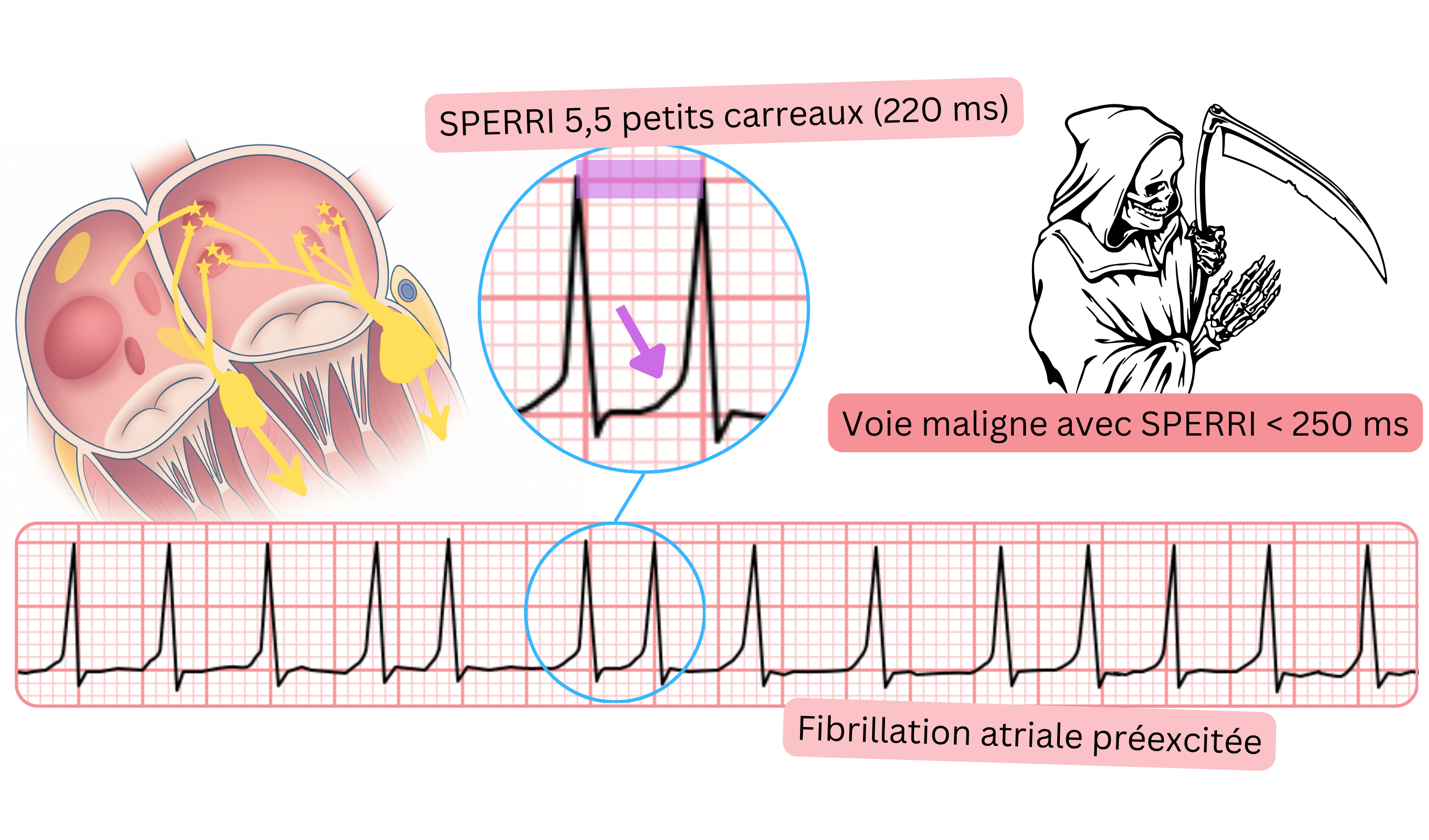
ECG et FA préexcitée
- La FA préexcitée correspond à une FA avec onde delta à l’ECG. L’onde delta indique la présence d’une voie accessoire antérograde.
- Une voie accessoire est présente chez <1 % de la population.
- Si les impulsions atriales à 300–600/min étaient conduites aux ventricules, le patient développerait une fibrillation ventriculaire, affection engageant le pronostic vital.
- Cela peut survenir en cas de FA associée à une voie accessoire antérograde maligne. Le risque de fibrillation ventriculaire augmente si le patient reçoit des médicaments ralentissant la conduction à travers le nœud AV.
- Une voie accessoire maligne est définie par le paramètre SPERRI (<250 ms).
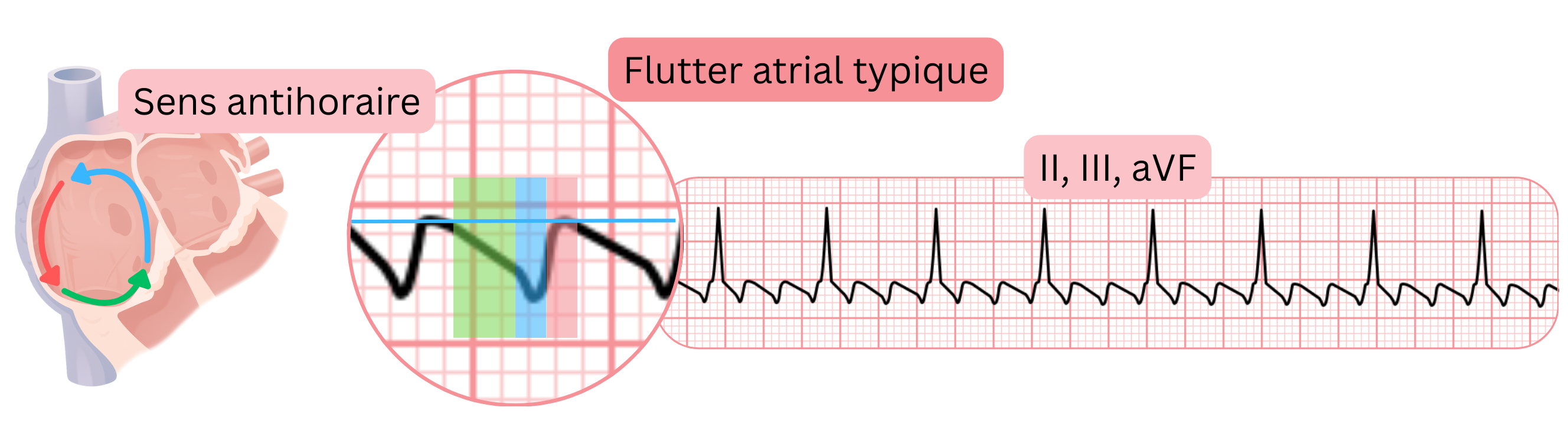
ECG et flutter atrial
- 20 % des patients atteints de FA présentent également un flutter atrial (typique ou atypique).
- Ainsi, un ECG peut montrer une FA et un autre ECG un flutter atrial chez un même patient.
- Le flutter atrial typique produit des ondes F caractéristiques dans les dérivations inférieures (II, III, aVF), V1 et V6, car l’impulsion circule dans un circuit de réentrée autour de l’oreillette droite via l’isthme cavotricuspide.
- Le flutter atrial atypique produit des ondes F différentes du flutter typique, car l’impulsion circule dans un circuit de réentrée différent. Chez les patients atteints de FA, le flutter atypique prend le plus souvent naissance dans l’oreillette gauche.
| ECG et fibrillation atriale |
| Le déclencheur de la FA — une arythmie atriale (extrasystoles atriales ou activité atriale rapide) provenant des ostia des veines pulmonaires — peut parfois être enregistré et localisé à l’aide d’un ECG 12 dérivations. |
| Un épisode de FA produit des ondes de fibrillation irrégulières à 300–600/min et des intervalles RR irréguliers à l’ECG. Les ondes P sont absentes. |
| Un épisode de FA peut présenter des intervalles RR réguliers en cas de bloc AV complet avec rythme d’échappement jonctionnel ou ventriculaire ; cela est rare (<1 %). |
| La FA préexcitée produit une onde delta à l’ECG lors d’un épisode de FA. Si la voie accessoire est maligne, le patient peut développer une fibrillation ventriculaire. Une voie accessoire maligne a un SPERRI <250 ms. |
| Le flutter atrial produit des ondes F à l’ECG. 20 % des patients atteints de FA présentent également un flutter atrial ; ces arythmies peuvent donc alterner chez un même patient. |






