

O interesse da arritmologia na doença cardíaca estrutural e nos fármacos antiarrítmicos Classe IC
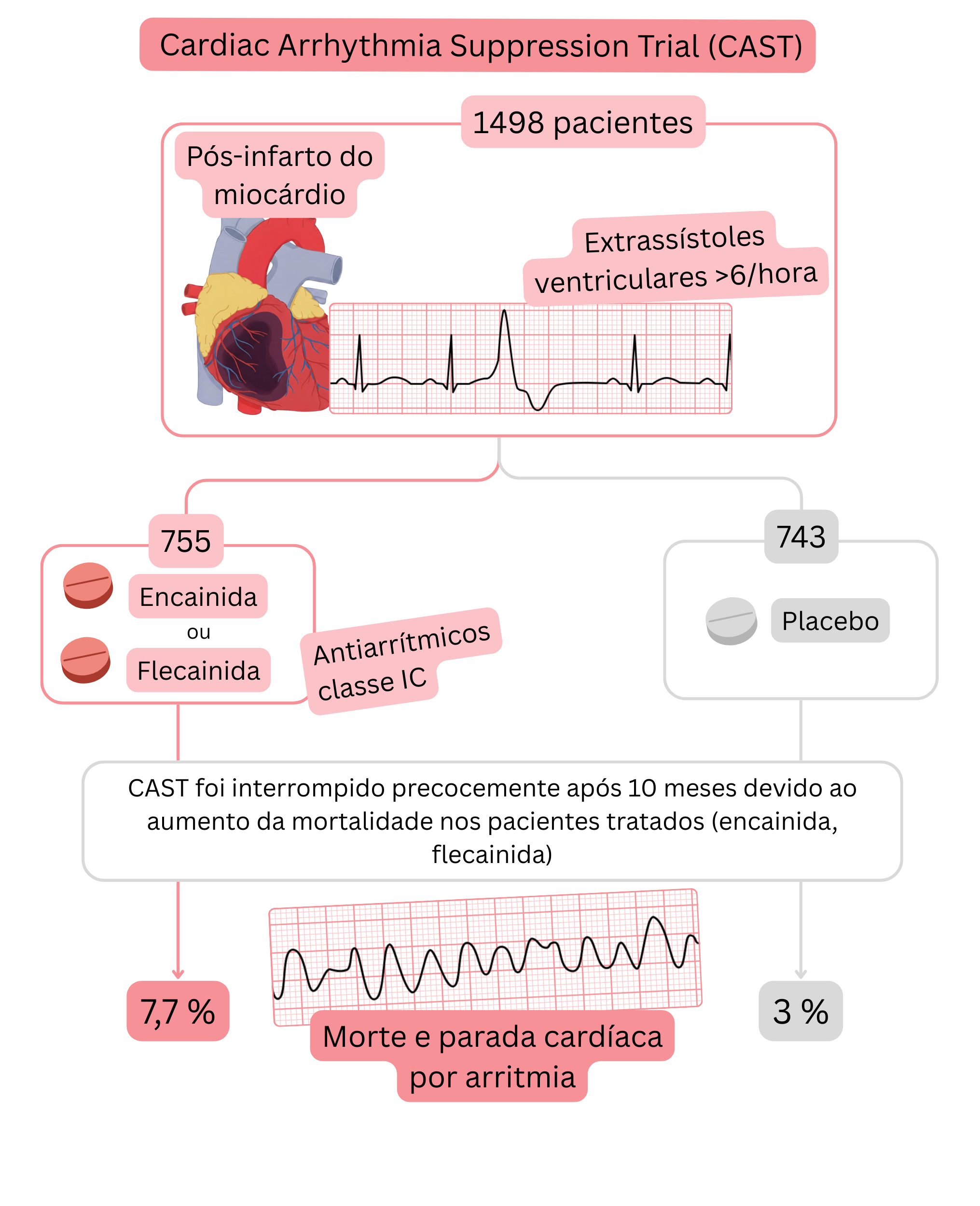
Ensaio CAST
Resumo do ensaio CAST:
Mecanismo de arritmia ventricular no ensaio CAST
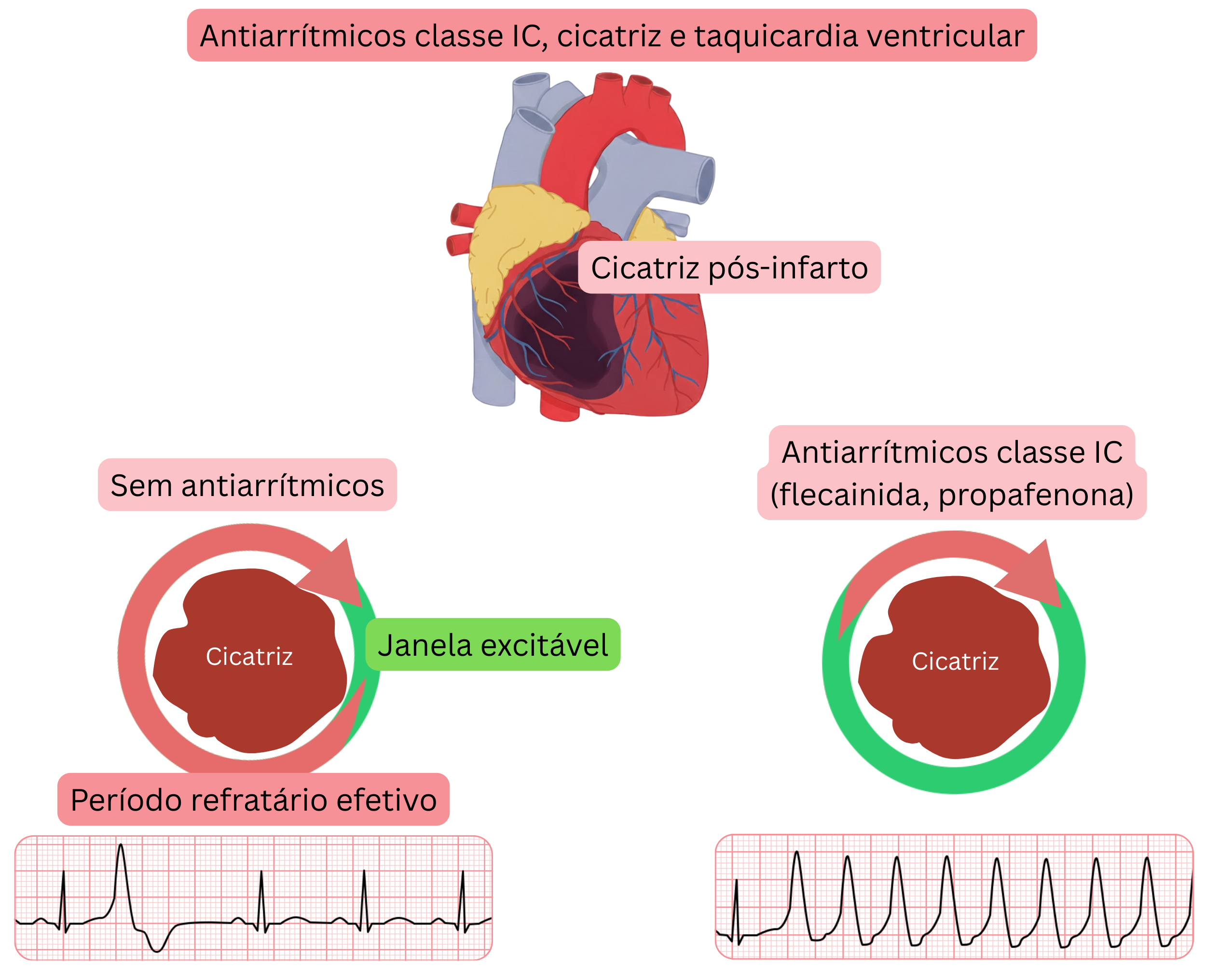
Extensão das conclusões do ensaio CAST à prática clínica
Doença cardíaca estrutural
| Doença cardíaca estrutural |
|---|
| Enfarte do miocárdio prévio |
| Doença arterial coronária |
| Fração de ejeção (<40 %) |
| Hipertrofia ventricular esquerda (>15 mm) |
| Cardiomiopatia (dilatada, hipertrófica, restritiva, infiltrativa) |
| Doença valvular – estenose ou regurgitação (moderada ou grave) |
| Insuficiência cardíaca (NYHA II–IV, hospitalização por insuficiência cardíaca) |
| Estado pós-cirurgia cardíaca |
Na tabela seguinte, pode rever os métodos e parâmetros diagnósticos básicos utilizados para diagnosticar doença cardíaca estrutural.
| Doença cardíaca estrutural (diagnóstico) | |
|---|---|
| Diagnóstico | Diagnóstico |
| Enfarte do miocárdio prévio |
ECG: ondas Q patológicas (≥ 40 ms, ≥ 25 % do QRS, ≥ 2 derivações) Ecocardiograma: anomalia segmentar da contratilidade (acinesia, discinesia) RM: cicatriz (realce tardio por gadolínio [LGE] positivo) |
| Doença arterial coronária (IHD) |
Angiografia coronária por TC: estenose > 50 % no tronco comum, > 70 % noutros ramos principais Prova de esforço: depressão do ST > 1 mm durante o esforço = isquemia |
| Fração de ejeção (< 40 %) |
Ecocardiograma: FE < 40 % RM: FE < 40 % |
| Hipertrofia ventricular esquerda |
ECG: índice de Sokolow–Lyon > 35 mm Ecocardiograma: espessura da parede > 15 mm |
| Cardiomiopatia |
Dilatada: LVEDD > 55 mm + FE < 40 % (eco/RM) Hipertrófica: parede do VE ≥ 15 mm (eco/RM) Restritiva: dilatação biauricular + disfunção diastólica (E/e´ > 15) Infiltrativa: eco – miocárdio com aspeto “granular”; RM – LGE difuso |
| Doença valvular (estenose / regurgitação) | Ecocardiograma: estenose ou regurgitação (moderada ou grave) |
| Insuficiência cardíaca (NYHA II–IV) |
Clínica: dispneia de esforço ou em repouso, edema, ortopneia, hospitalizações recorrentes Ecocardiograma: FE < 40 % (HFrEF) ou disfunção diastólica significativa (HFpEF / HFmrEF) BNP > 35 pg/ml ou NT-proBNP > 125 pg/ml |
| Estado pós-cirurgia cardíaca | História: cirurgia documentada (CABG, cirurgia valvular, defeito congénito) |
Na tabela seguinte, pode rever as avaliações e os critérios que devem ser cumpridos para a administração segura de fármacos antiarrítmicos Classe IC em doentes com fibrilhação auricular (FA).
| Critérios para administração de fármacos antiarrítmicos Classe IC na fibrilhação auricular | |
|---|---|
| Exame | Critérios |
| ECG |
Sem ondas Q patológicas (≥ 40 ms, ≥ 25 % do QRS, ≥ 2 derivações) Sem hipertrofia: índice de Sokolow–Lyon ≤ 35 mm (S em V1 + R em V5 ou V6) QRS < 120 ms (sem bloqueio de ramo) QTc por sexo: homens < 450 ms, mulheres < 470 ms |
| Ecocardiografia |
Fração de ejeção (FE) ≥ 40 % Espessura da parede ≤ 15 mm Sem dilatação: LVEDD < 55 mm, AE < 40 mm ou < 34 ml/m² Válvulas: no máximo regurgitação ou estenose ligeira |
| Prova de esforço |
Negativa para isquemia Sem arritmias induzidas Sem queda da pressão arterial sistólica > 10 mmHg durante o esforço |
| CAG / CTA / RM |
Indicada em caso de suspeita clínica de IHD ou cardiomiopatia Deve excluir-se estenose coronária significativa, cicatriz pós-enfarte ou cardiomiopatia |
Estas diretrizes são não oficiais e não representam diretrizes formais emitidas por qualquer sociedade profissional de cardiologia. Destinam-se apenas a fins educacionais e informativos.
