

Das Interesse der Arrhythmologie an strukturellen Herzerkrankungen und Antiarrhythmika der Klasse IC
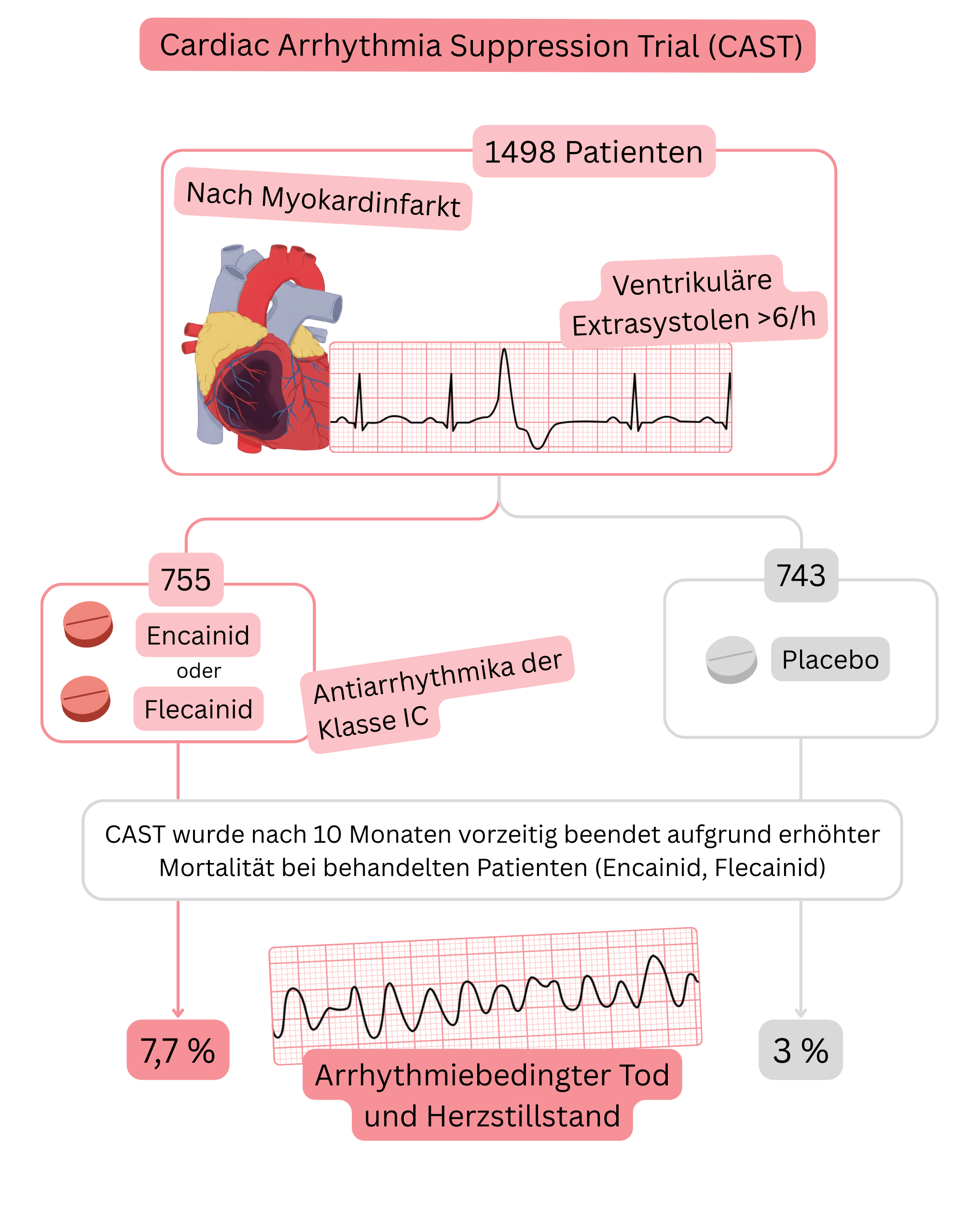
CAST-Studie
Zusammenfassung der CAST-Studie:
Mechanismus ventrikulärer Arrhythmien in der CAST-Studie
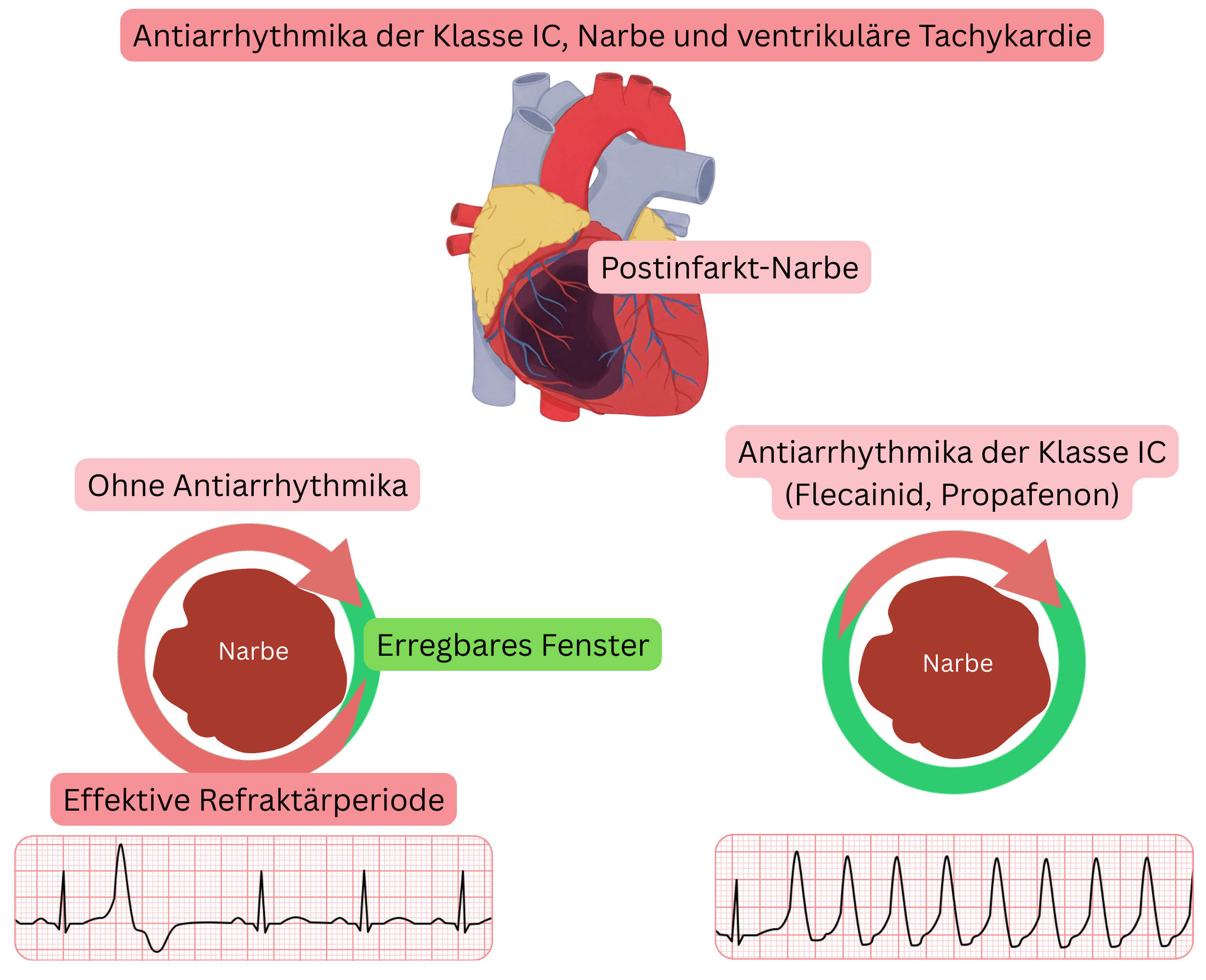
Übertragung der Ergebnisse der CAST-Studie in die klinische Praxis
Strukturelle Herzerkrankung
| Strukturelle Herzerkrankung |
|---|
| Zurückliegender Myokardinfarkt |
| Koronare Herzkrankheit |
| Ejektionsfraktion (<40 %) |
| Linksventrikuläre Hypertrophie (>15 mm) |
| Kardiomyopathie (dilatiert, hypertroph, restriktiv, infiltrativ) |
| Klappenerkrankung – Stenose oder Insuffizienz (mittelgradig oder hochgradig) |
| Herzinsuffizienz (NYHA II–IV, Hospitalisierung wegen Herzinsuffizienz) |
| Status nach Herzoperation |
In der folgenden Tabelle sind die grundlegenden diagnostischen Methoden und Parameter zur Diagnostik einer strukturellen Herzerkrankung dargestellt.
| Strukturelle Herzerkrankung (Diagnostik) | |
|---|---|
| Diagnose | Diagnostik |
| Zurückliegender Myokardinfarkt |
EKG: pathologische Q-Zacken (≥ 40 ms, ≥ 25 % des QRS, ≥ 2 Ableitungen) Echo: regionale Wandbewegungsstörung (Akinesie, Dyskinesie) MRT: Narbe (LGE-positiver Befund) |
| Koronare Herzkrankheit (KHK) |
CT-Koronarangiographie: Stenose > 50 % im Hauptstamm, > 70 % in anderen Hauptästen Belastungstest: ST-Senkung > 1 mm unter Belastung = Ischämie |
| Ejektionsfraktion (< 40 %) |
Echo: EF < 40 % MRT: EF < 40 % |
| Linksventrikuläre Hypertrophie |
EKG: Sokolow–Lyon-Index > 35 mm Echo: Wanddicke > 15 mm |
| Kardiomyopathie |
Dilatiert: LVEDD > 55 mm + EF < 40 % (Echo/MRT) Hypertroph: LV-Wand ≥ 15 mm (Echo/MRT) Restriktiv: biatriale Dilatation + diastolische Dysfunktion (E/e´ > 15) Infiltrativ: Echo – gesprenkeltes Myokard; MRT – diffuses LGE |
| Klappenerkrankung (Stenose / Insuffizienz) | Echo: Stenose oder Insuffizienz (mittelgradig oder hochgradig) |
| Herzinsuffizienz (NYHA II–IV) |
Klinik: Belastungs- oder Ruhedyspnoe, Ödeme, Orthopnoe, wiederholte Hospitalisierungen Echo: EF < 40 % (HFrEF) oder relevante diastolische Dysfunktion (HFpEF / HFmrEF) BNP > 35 pg/ml oder NT-proBNP > 125 pg/ml |
| Status nach Herzoperation | Anamnese: dokumentierte Operation (CABG, Klappenoperation, angeborener Herzfehler) |
In der folgenden Tabelle sind die Untersuchungen und Kriterien dargestellt, die für die sichere Anwendung von Antiarrhythmika der Klasse IC bei Patienten mit Vorhofflimmern (VHF) erfüllt sein müssen.
| Kriterien für die Anwendung von Antiarrhythmika der Klasse IC bei Vorhofflimmern | |
|---|---|
| Untersuchung | Kriterien |
| EKG |
Keine pathologischen Q-Zacken (≥ 40 ms, ≥ 25 % des QRS, ≥ 2 Ableitungen) Keine Hypertrophie: Sokolow–Lyon-Index ≤ 35 mm (S in V1 + R in V5 oder V6) QRS < 120 ms (kein Schenkelblock) QTc geschlechtsspezifisch: Männer < 450 ms, Frauen < 470 ms |
| Echokardiographie |
Ejektionsfraktion (EF) ≥ 40 % Wanddicke ≤ 15 mm Keine Dilatation: LVEDD < 55 mm, LA < 40 mm oder < 34 ml/m² Klappen: maximal geringgradige Insuffizienz oder Stenose |
| Belastungstest |
Kein Hinweis auf Ischämie Keine induzierten Arrhythmien Kein Abfall des systolischen Blutdrucks > 10 mmHg unter Belastung |
| CAG / CTA / MRT |
Indiziert bei klinischem Verdacht auf KHK oder Kardiomyopathie Signifikante Koronarstenose, Postinfarktnarbe oder Kardiomyopathie müssen ausgeschlossen werden |
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
