

L’interesse dell’aritmologia per la cardiopatia strutturale e per i farmaci antiaritmici di Classe IC
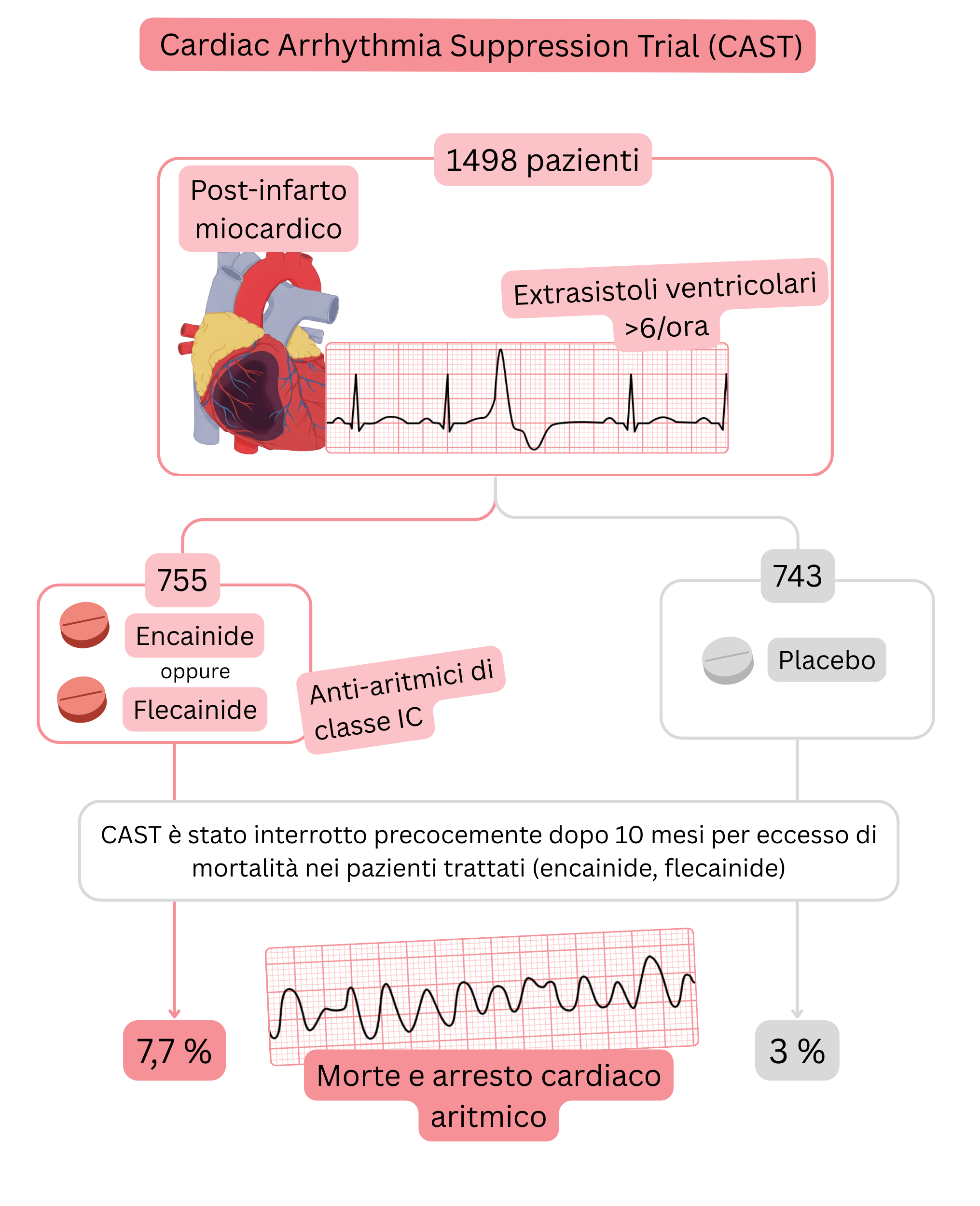
Studio CAST
Riepilogo dello studio CAST:
Meccanismo delle aritmie ventricolari nello studio CAST
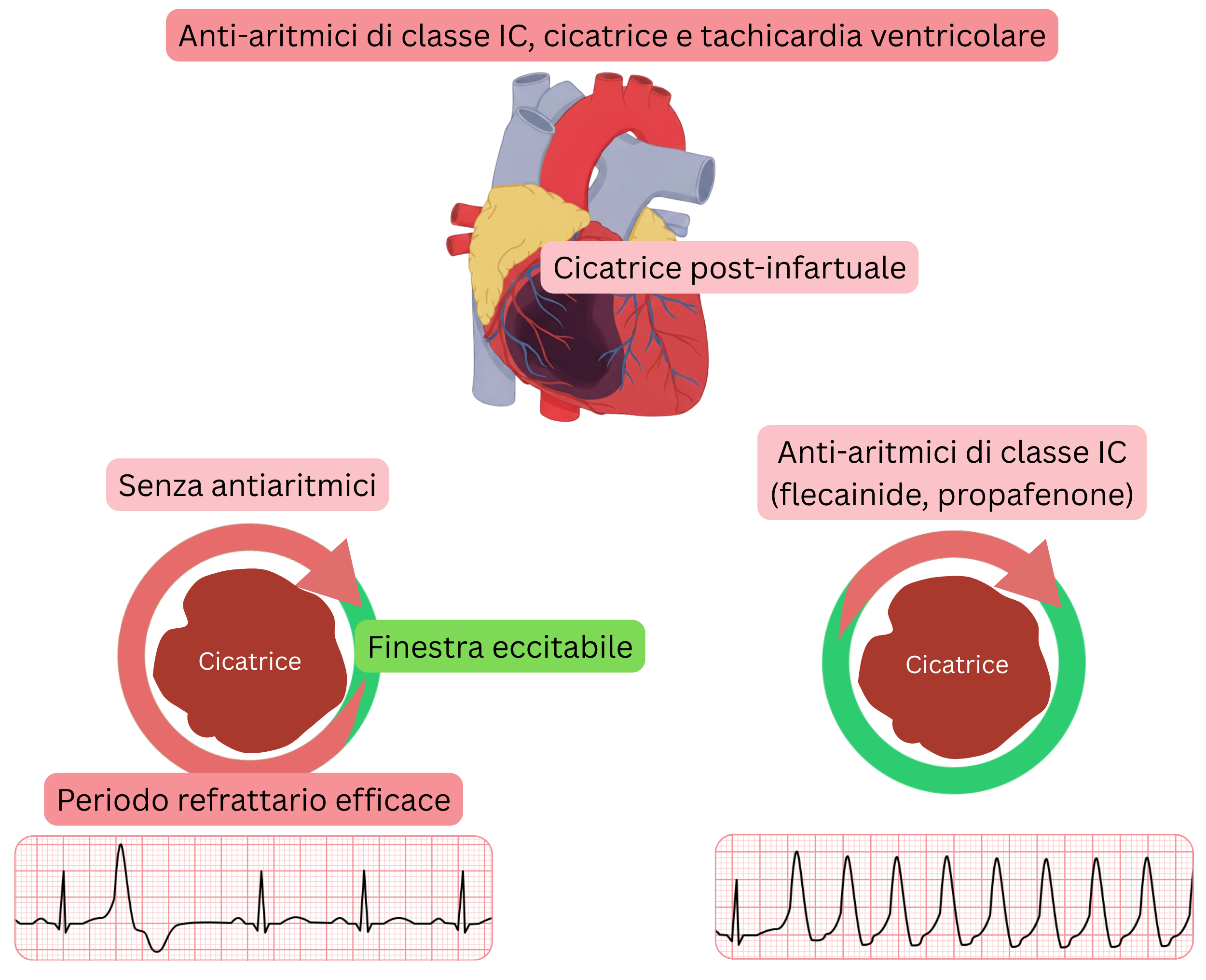
Estensione delle conclusioni dello studio CAST alla pratica clinica
Cardiopatia strutturale
| Cardiopatia strutturale |
|---|
| Pregresso infarto miocardico |
| Cardiopatia ischemica (IHD) |
| Frazione di eiezione (<40 %) |
| Ipertrofia ventricolare sinistra (>15 mm) |
| Cardiomiopatia (dilatativa, ipertrofica, restrittiva, infiltrativa) |
| Valvulopatia – stenosi o rigurgito (moderato o severo) |
| Insufficienza cardiaca (NYHA II–IV, ospedalizzazione per insufficienza cardiaca) |
| Stato post-chirurgia cardiaca |
Nella tabella seguente è possibile rivedere i metodi diagnostici di base e i parametri utilizzati per diagnosticare la cardiopatia strutturale.
| Cardiopatia strutturale (diagnostica) | |
|---|---|
| Diagnosi | Diagnostica |
| Pregresso infarto miocardico |
ECG: onde Q patologiche (≥ 40 ms, ≥ 25 % del QRS, ≥ 2 derivazioni) Eco: anomalia regionale della cinetica parietale (acinesia, discinesia) RM: cicatrice (riscontro positivo LGE) |
| Cardiopatia ischemica (IHD) |
Angio-TC coronarica: stenosi > 50 % del tronco comune, > 70 % degli altri rami principali Test da sforzo: sottoslivellamento ST > 1 mm durante stress = ischemia |
| Frazione di eiezione (< 40 %) |
Eco: FE < 40 % RM: FE < 40 % |
| Ipertrofia ventricolare sinistra |
ECG: indice di Sokolow–Lyon > 35 mm Eco: spessore parietale > 15 mm |
| Cardiomiopatia |
Dilatativa: LVEDD > 55 mm + FE < 40 % (eco/RM) Ipertrofica: parete VS ≥ 15 mm (eco/RM) Restrittiva: dilatazione biatriale + disfunzione diastolica (E/e´ > 15) Infiltrativa: eco – miocardio “a granuli”; RM – LGE diffuso |
| Valvulopatia (stenosi / rigurgito) | Eco: stenosi o rigurgito (moderato o severo) |
| Insufficienza cardiaca (NYHA II–IV) |
Clinica: dispnea da sforzo o a riposo, edema, ortopnea, ospedalizzazioni ricorrenti Eco: FE < 40 % (HFrEF) o disfunzione diastolica significativa (HFpEF / HFmrEF) BNP > 35 pg/ml o NT-proBNP > 125 pg/ml |
| Stato post-chirurgia cardiaca | Anamnesi: chirurgia documentata (CABG, chirurgia valvolare, difetto congenito) |
Nella tabella seguente è possibile rivedere gli accertamenti e i criteri che devono essere soddisfatti per una somministrazione sicura dei farmaci antiaritmici di Classe IC nei pazienti con fibrillazione atriale (FA).
| Criteri per la somministrazione di farmaci antiaritmici di Classe IC nella fibrillazione atriale | |
|---|---|
| Accertamento | Criteri |
| ECG |
Assenza di onde Q patologiche (≥ 40 ms, ≥ 25 % del QRS, ≥ 2 derivazioni) Assenza di ipertrofia: indice di Sokolow–Lyon ≤ 35 mm (S in V1 + R in V5 o V6) QRS < 120 ms (assenza di blocco di branca) QTc per sesso: uomini < 450 ms, donne < 470 ms |
| Ecocardiografia |
Frazione di eiezione (FE) ≥ 40 % Spessore parietale ≤ 15 mm Assenza di dilatazione: LVEDD < 55 mm, LA < 40 mm o < 34 ml/m² Valvole: al massimo rigurgito o stenosi lieve |
| Test da sforzo |
Negativo per ischemia Nessuna aritmia indotta Nessuna riduzione della pressione arteriosa sistolica > 10 mmHg durante esercizio |
| CAG / Angio-TC / RM |
Indicati in caso di sospetto clinico di cardiopatia ischemica o cardiomiopatia Devono essere escluse stenosi coronariche significative, cicatrice post-infartuale o cardiomiopatia |
Queste linee guida sono non ufficiali e non rappresentano linee guida formali emesse da alcuna società professionale di cardiologia. Sono destinate esclusivamente a scopi educativi e informativi.
