

ازداد اهتمام اختصاص اضطراب النظم بمرض القلب البنيوي وأدوية الفئة IC المضادة لاضطراب النظم
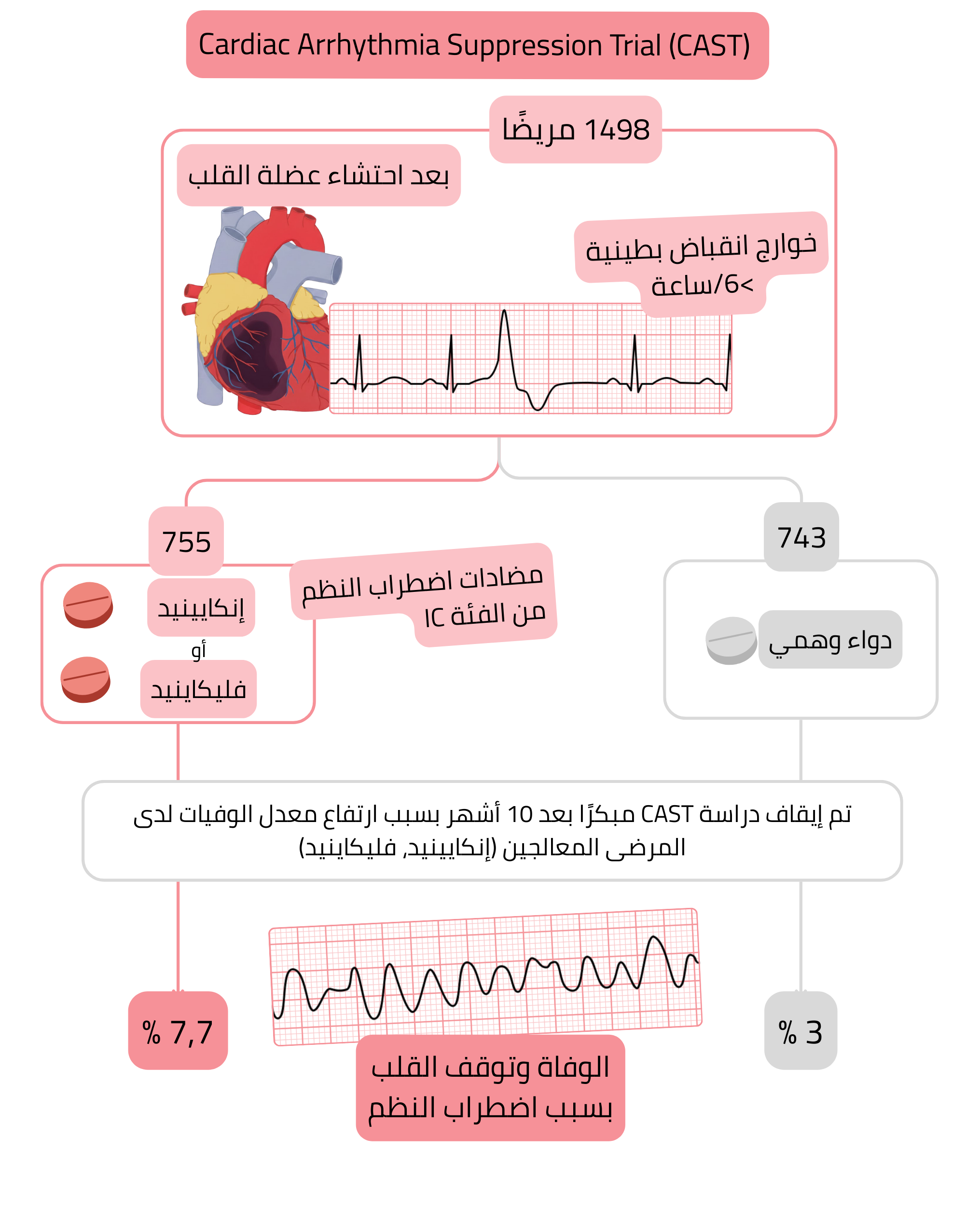
تجربة CAST
ملخص تجربة CAST:
آلية اضطراب النظم البطيني في تجربة CAST
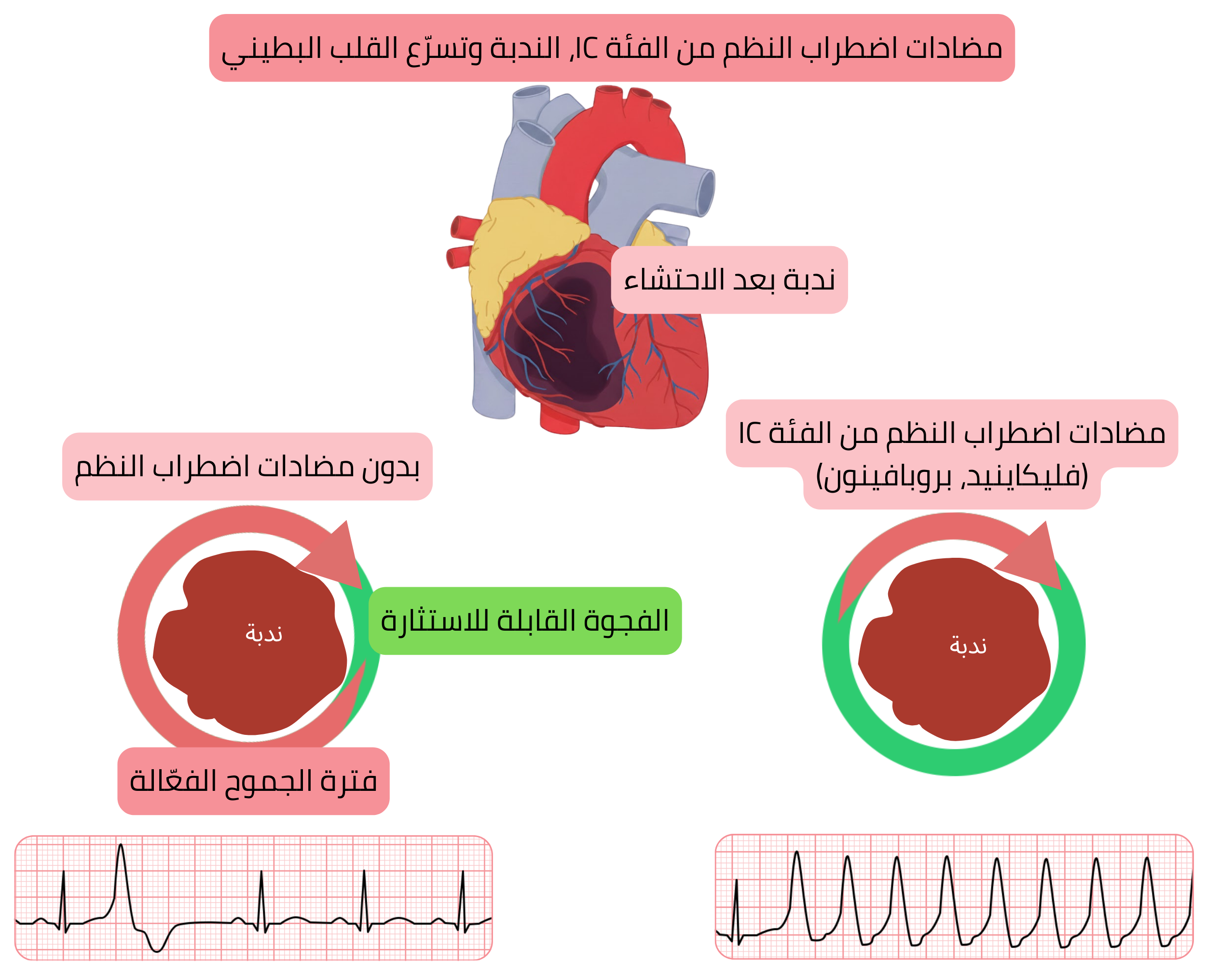
توسيع استنتاجات تجربة CAST إلى الممارسة السريرية
مرض القلب البنيوي
| مرض القلب البنيوي |
|---|
| احتشاء عضلة القلب السابق |
| مرض الشريان التاجي |
| الكسر القذفي (<40 %) |
| تضخم البطين الأيسر (>15 mm) |
| اعتلال عضلة القلب (توسعي، ضخامي، تقييدي، ارتشاحي) |
| مرض الصمامات – تضيق أو قلس (متوسط أو شديد) |
| قصور القلب (NYHA II–IV، دخول المستشفى بسبب قصور القلب) |
| حالة بعد جراحة قلبية |
في الجدول التالي، يمكنك مراجعة طرق التشخيص الأساسية والمعايير المستخدمة لتشخيص مرض القلب البنيوي.
| مرض القلب البنيوي (التشخيص) | |
|---|---|
| التشخيص | وسائل التشخيص |
| احتشاء عضلة القلب السابق |
ECG: موجات Q مرضية (≥ 40 ms، ≥ 25 % من QRS، ≥ 2 اشتقاقات) Echo: اضطراب حركة جدار موضعي (لا حركية، خلل حركية) MRI: ندبة (وجود LGE إيجابي) |
| مرض الشريان التاجي (IHD) |
تصوير الشرايين التاجية بالـCT: تضيق > 50 % في الجذع الرئيسي الأيسر، > 70 % في الفروع الرئيسية الأخرى اختبار الجهد: هبوط ST > 1 mm أثناء الجهد = إقفار |
| الكسر القذفي (< 40 %) |
Echo: EF < 40 % MRI: EF < 40 % |
| تضخم البطين الأيسر |
ECG: مؤشر سوكولوف–ليون > 35 mm Echo: سماكة الجدار > 15 mm |
| اعتلال عضلة القلب |
توسعي: LVEDD > 55 mm + EF < 40 % (Echo/MRI) ضخامي: سماكة جدار البطين الأيسر ≥ 15 mm (Echo/MRI) تقييدي: توسع أذيني ثنائي + خلل وظيفي انبساطي (E/e´ > 15) ارتشاحي: Echo – عضلة قلبية مرقطة; MRI – LGE منتشر |
| مرض الصمامات (تضيق / قلس) | Echo: تضيق أو قلس (متوسط أو شديد) |
| قصور القلب (NYHA II–IV) |
سريريًا: ضيق نفس مع الجهد أو في الراحة، وذمة، ضيق نفس اضطجاعي، دخولات متكررة للمستشفى Echo: EF < 40 % (HFrEF) أو خلل وظيفي انبساطي هام (HFpEF / HFmrEF) BNP > 35 pg/ml أو NT-proBNP > 125 pg/ml |
| حالة بعد جراحة قلبية | القصة المرضية: جراحة موثقة (CABG، جراحة صمامات، عيب خلقي) |
في الجدول التالي، يمكنك مراجعة الاستقصاءات والمعايير التي يجب استيفاؤها لضمان الإعطاء الآمن لأدوية الفئة IC المضادة لاضطراب النظم لدى مرضى الرجفان الأذيني (AF).
| معايير إعطاء أدوية الفئة IC المضادة لاضطراب النظم في الرجفان الأذيني | |
|---|---|
| الاستقصاء | المعايير |
| ECG |
لا موجات Q مرضية (≥ 40 ms، ≥ 25 % من QRS، ≥ 2 اشتقاقات) لا تضخم: مؤشر سوكولوف–ليون ≤ 35 mm (S في V1 + R في V5 أو V6) QRS < 120 ms (لا حصار فرع الحزمة) QTc حسب الجنس: الرجال < 450 ms، النساء < 470 ms |
| تخطيط صدى القلب |
الكسر القذفي (EF) ≥ 40 % سماكة الجدار ≤ 15 mm لا توسع: LVEDD < 55 mm، LA < 40 mm أو < 34 ml/m² الصمامات: على الأكثر قلس أو تضيق خفيف |
| اختبار الجهد |
سلبي للإقفار لا اضطرابات نظم مُحرضة لا هبوط في الضغط الانقباضي > 10 mmHg أثناء الجهد |
| CAG / CTA / MRI |
يُستطب عند الشك السريري بمرض القلب الإقفاري أو اعتلال عضلة القلب يجب استبعاد تضيق تاجي هام، أو ندبة ما بعد الاحتشاء، أو اعتلال عضلة القلب |
هذه الإرشادات غير رسمية ولا تمثل إرشادات رسمية صادرة عن أي جمعية مهنية في أمراض القلب. وهي مخصصة لأغراض تعليمية وإعلامية فقط.
