

Zainteresowanie arytmologią strukturalną chorobą serca oraz lekami przeciwarytmicznymi klasy IC
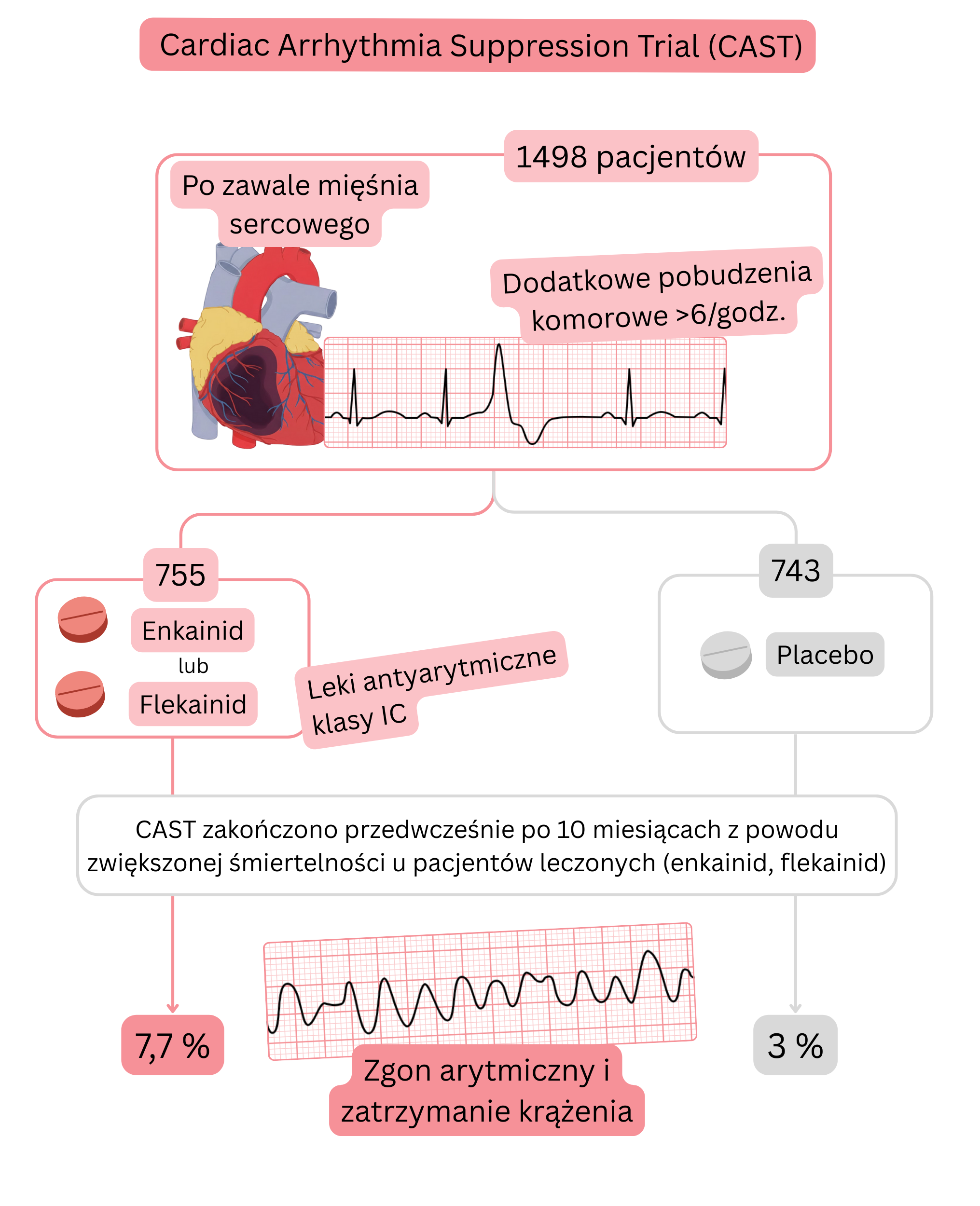
Badanie CAST
Podsumowanie badania CAST:
Mechanizm arytmii komorowej w badaniu CAST
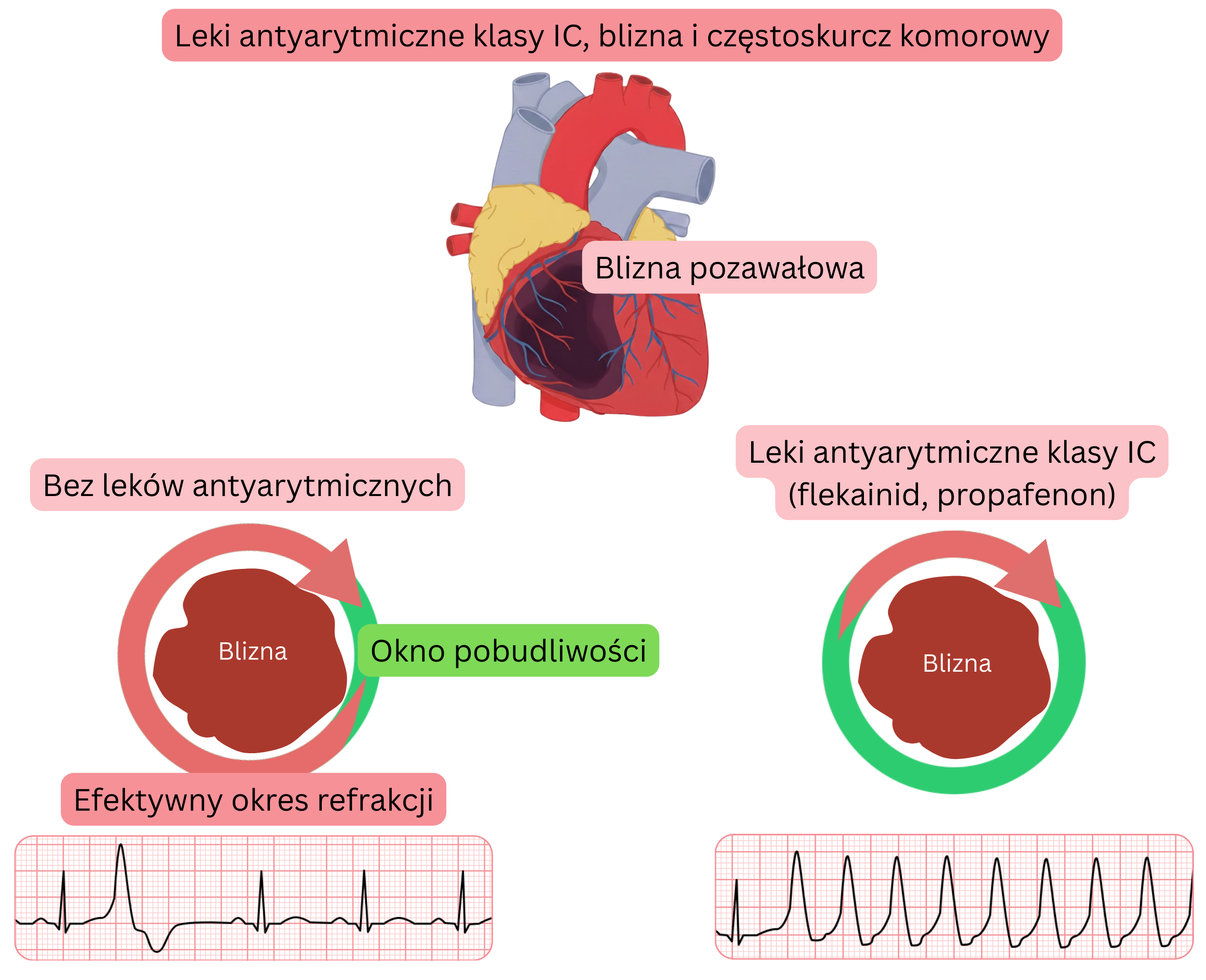
Rozszerzenie wniosków z badania CAST na praktykę kliniczną
Strukturalna choroba serca
| Strukturalna choroba serca |
|---|
| Przebyty zawał mięśnia sercowego |
| Choroba wieńcowa |
| Frakcja wyrzutowa (<40 %) |
| Przerost lewej komory (>15 mm) |
| Kardiomiopatia (rozstrzeniowa, przerostowa, restrykcyjna, naciekowa) |
| Wada zastawkowa – stenoza lub niedomykalność (umiarkowana lub ciężka) |
| Niewydolność serca (NYHA II–IV, hospitalizacja z powodu niewydolności serca) |
| Stan po operacji kardiochirurgicznej |
W poniższej tabeli można przejrzeć podstawowe metody diagnostyczne i parametry stosowane do rozpoznania strukturalnej choroby serca.
| Strukturalna choroba serca (diagnostyka) | |
|---|---|
| Rozpoznanie | Diagnostyka |
| Przebyty zawał mięśnia sercowego |
EKG: patologiczne załamki Q (≥ 40 ms, ≥ 25 % QRS, ≥ 2 odprowadzenia) Echo: regionalne zaburzenia kurczliwości (akinezja, dyskinezja) MRI: blizna (LGE – wynik dodatni) |
| Choroba wieńcowa (IHD) |
CT angiografia wieńcowa: zwężenie > 50 % pnia lewej tętnicy wieńcowej, > 70 % pozostałych głównych gałęzi Próba wysiłkowa: obniżenie ST > 1 mm podczas obciążenia = niedokrwienie |
| Frakcja wyrzutowa (< 40 %) |
Echo: EF < 40 % MRI: EF < 40 % |
| Przerost lewej komory |
EKG: wskaźnik Sokolowa–Lyona > 35 mm Echo: grubość ściany > 15 mm |
| Kardiomiopatia |
Rozstrzeniowa: LVEDD > 55 mm + EF < 40 % (echo/MRI) Przerostowa: ściana LK ≥ 15 mm (echo/MRI) Restrykcyjna: obustronne powiększenie przedsionków + dysfunkcja rozkurczowa (E/e´ > 15) Naciekowa: echo – „nakrapiany” mięsień sercowy; MRI – rozlane LGE |
| Wada zastawkowa (stenoza / niedomykalność) | Echo: stenoza lub niedomykalność (umiarkowana lub ciężka) |
| Niewydolność serca (NYHA II–IV) |
Klinicznie: duszność wysiłkowa lub spoczynkowa, obrzęki, ortopnoe, nawracające hospitalizacje Echo: EF < 40 % (HFrEF) lub istotna dysfunkcja rozkurczowa (HFpEF / HFmrEF) BNP > 35 pg/ml lub NT-proBNP > 125 pg/ml |
| Stan po operacji kardiochirurgicznej | Wywiad: udokumentowana operacja (CABG, operacja zastawkowa, wada wrodzona) |
W poniższej tabeli można przejrzeć badania i kryteria, które muszą być spełnione, aby bezpiecznie podawać leki przeciwarytmiczne klasy IC u pacjentów z migotaniem przedsionków (MP).
| Kryteria podawania leków przeciwarytmicznych klasy IC w migotaniu przedsionków | |
|---|---|
| Badanie | Kryteria |
| EKG |
Brak patologicznych załamków Q (≥ 40 ms, ≥ 25 % QRS, ≥ 2 odprowadzenia) Brak przerostu: wskaźnik Sokolowa–Lyona ≤ 35 mm (S w V1 + R w V5 lub V6) QRS < 120 ms (brak bloku odnogi pęczka Hisa) QTc wg płci: mężczyźni < 450 ms, kobiety < 470 ms |
| Echokardiografia |
Frakcja wyrzutowa (EF) ≥ 40 % Grubość ściany ≤ 15 mm Brak poszerzenia: LVEDD < 55 mm, LA < 40 mm lub < 34 ml/m² Zastawki: co najwyżej łagodna niedomykalność lub stenoza |
| Próba wysiłkowa |
Ujemna w kierunku niedokrwienia Brak indukowanych arytmii Brak spadku skurczowego ciśnienia tętniczego > 10 mmHg podczas wysiłku |
| CAG / CTA / MRI |
Wskazane w razie klinicznego podejrzenia IHD lub kardiomiopatii Należy wykluczyć istotne zwężenie tętnic wieńcowych, bliznę pozawałową lub kardiomiopatię |
Niniejsze wytyczne są nieoficjalne i nie stanowią oficjalnych wytycznych wydanych przez żadne profesjonalne towarzystwo kardiologiczne. Służą wyłącznie celom edukacyjnym i informacyjnym.
