

W migotaniu przedsionków (MP) zastawkowym skrzeplina może tworzyć się:
W MP zastawkowym:
W MP niezastawkowym skrzeplina może tworzyć się:
Wyzwalacz MP najczęściej zlokalizowany jest:
27 % pacjentów z nawrotowym MP po ablacji lub z MP opornym na leczenie farmakologiczne
Jeśli długotrwała terapia przeciwkrzepliwa jest przeciwwskazana u pacjenta z MP,
Funkcje uszka lewego przedsionka:
| Przezskórne zamknięcie uszka lewego przedsionka (wskazania) |
|---|
Samoistne poważne krwawienie z nieodwracalnego źródła:
|
Samoistne poważne krwawienie z powodu nieodwracalnych:
|
| Nawracające poważne krwawienie z powodu nieuniknionych upadków. |
| Nietolerancja terapii przeciwkrzepliwej |
| Niska adherencja (pacjent nie przyjmuje terapii przeciwkrzepliwej) |

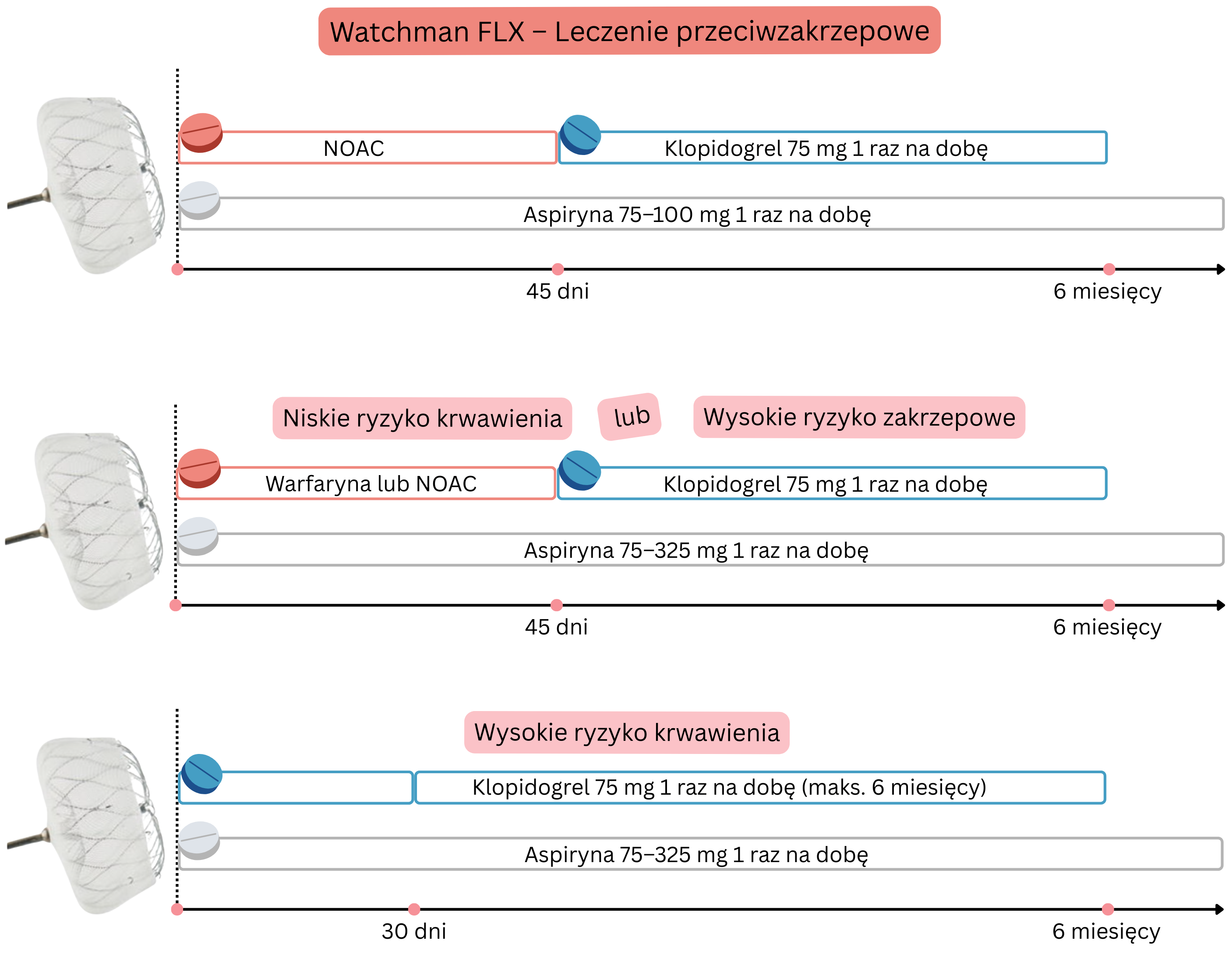
Po zamknięciu uszka okluderem (np. Watchman) pacjenci muszą kontynuować przez 6 miesięcy:
| Przezskórne zamknięcie uszka lewego przedsionka (przeciwwskazania) |
|---|
| Brak możliwości krótkotrwałego podania terapii przeciwkrzepliwej lub przeciwpłytkowej |
| Skrzeplina w przedsionkach lub komorach. |
| Migotanie przedsionków zastawkowe |
| Alergia na materiał okludera (nitinol, nikiel, tytan) |
Zamknięcie uszka lewego przedsionka w MP z wynikiem CHA₂DS₂-VA ≥ 2
Terapia przeciwkrzepliwa po zamknięciu chirurgicznym pozostaje wskazana, ponieważ skrzepliny mogą tworzyć się również poza uszkiem.
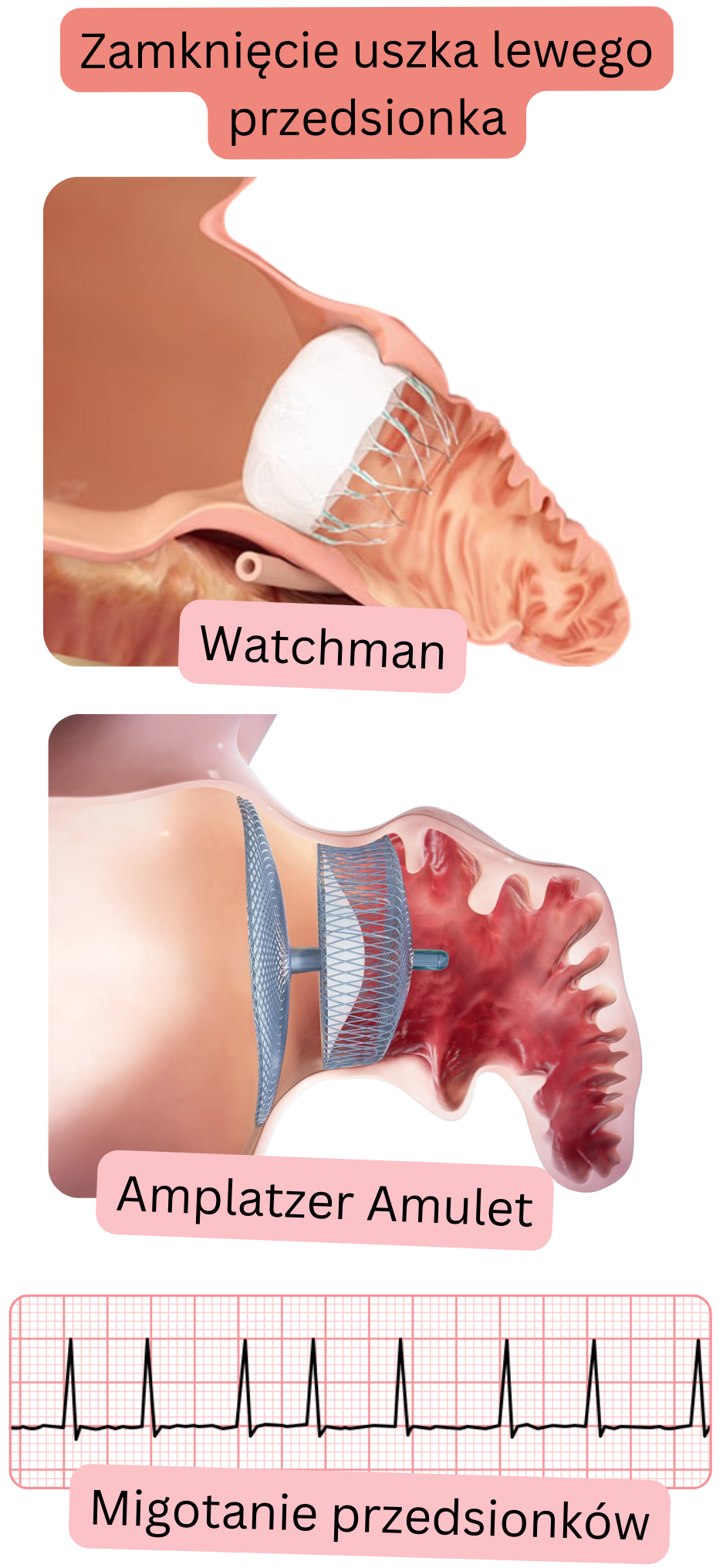
Ucho lewego przedsionka można zamknąć na 3 sposoby:
Okluzja (przezskórne zamknięcie uszka)
Wyłączenie (chirurgiczne zamknięcie uszka)
Wycięcie (chirurgiczne usunięcie uszka)
| Okluzja uszka lewego przedsionka | |||
|---|---|---|---|
| Sytuacja | Kiedy zamknąć uszko | Metoda | Terapia po zabiegu |
| MP zastawkowe (zwężenie mitralne, zastawka mechaniczna) | Wyłącznie podczas jednoczesnej operacji kardiochirurgicznej, nigdy jako samodzielna procedura | Chirurgiczna | Warfaryna (dożywotnio) |
| MP niezastawkowe z przeciwwskazaniem do terapii przeciwkrzepliwej | Zamknięcie uszka można rozważyć w celu zmniejszenia ryzyka zatorowego | Przezskórny okluder (Watchman, Amplatzer) | 6 miesięcy terapia podwójna → następnie dożywotnio kwas acetylosalicylowy |
| MP niezastawkowe podczas operacji kardiochirurgicznej | Jako procedura dodatkowa podczas planowanej operacji | Chirurgiczna | Terapia przeciwkrzepliwa zgodnie z CHA2DS2-VA |
Przezskórne zamknięcie uszka lewego przedsionka jest procedurą inwazyjną, z częstością powikłań około 2–4 %.
| Przezskórne zamknięcie uszka lewego przedsionka | Klasa |
|---|---|
| U pacjentów z MP niezastawkowym i CHA2DS2-VA ≥ 2, u których istnieje przeciwwskazanie do długotrwałej terapii przeciwkrzepliwej, można rozważyć przezskórne zamknięcie uszka lewego przedsionka. | IIa |
| W MP niezastawkowym (niskie ryzyko krwawienia) po przezskórnym zamknięciu uszka lewego przedsionka (Watchman FLX) terapię przeciwkrzepliwą przerywa się po 45 dniach (jeśli w echokardiografii przezprzełykowej nie stwierdza się przecieku >5 mm). | I |
| W MP niezastawkowym po przezskórnym zamknięciu uszka lewego przedsionka zaleca się długotrwałą terapię kwasem acetylosalicylowym. | I |
| Chirurgiczne zamknięcie uszka lewego przedsionka | Klasa |
|---|---|
| Chirurgiczne zamknięcie uszka lewego przedsionka jest zalecane (jako uzupełniająca „antykoagulacja”) u wszystkich pacjentów z MP poddawanych operacji kardiochirurgicznej. | I |
| Torakoskopowe chirurgiczne zamknięcie uszka lewego przedsionka można rozważyć u pacjentów z przeciwwskazaniem do długotrwałej terapii przeciwkrzepliwej, którzy nie kwalifikują się do przezskórnego zamknięcia uszka. | IIb |
| W MP niezastawkowym po chirurgicznym zamknięciu uszka lewego przedsionka terapia przeciwkrzepliwa jest wskazana zgodnie z wynikiem CHA2DS2-VA. | I |
| W MP zastawkowym po chirurgicznym zamknięciu uszka lewego przedsionka warfarynę podaje się niezależnie od wyniku CHA2DS2-VA. | I |

U pacjentów po okluzji uszka lewego przedsionka lub po przezskórnej interwencji wieńcowej (PCI)
| Skala ARC-HBR (ryzyko krwawienia) |
|---|
Kryteria duże (wystarczy 1)
|
Kryteria małe (wymagane ≥2)
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. PCI - Percutaneous Coronary Intervention. NOAC – doustne antykoagulanty niebędące antagonistami witaminy K (dabigatran, rywaroksaban, apiksaban, edoksaban). eGFR = szacowany współczynnik filtracji kłębuszkowej. NLPZ - niesteroidowe leki przeciwzapalne
Niskie ryzyko krwawienia u pacjentów po okluzji uszka lewego przedsionka ocenia się zgodnie z poniższą tabelą.
| Niskie ryzyko krwawienia (po okluzji uszka lewego przedsionka) |
|---|
| Wszystkie kryteria muszą być spełnione |
| HAS-BLED < 3 |
| ARC-HBR: brak kryterium dużego i ≤ 1 kryterium małe |
| Brak wcześniejszego krwawienia zagrażającego życiu |
| Stabilna terapia przeciwkrzepliwa w przeszłości bez powikłań |
| Prawidłowa czynność nerek (CrCl > 50 ml/min) |
| Prawidłowa czynność wątroby |
| Brak aktywnej choroby wrzodowej przewodu pokarmowego |
| Brak niedawnego zabiegu operacyjnego lub urazu |
| Brak niedokrwistości lub małopłytkowości |
| Brak konieczności stosowania podwójnej terapii przeciwpłytkowej (DAPT) z innego wskazania |
DAPT - Dual Antiplatelet Therapy (Aspirin + Clopidogrel). CrCl – klirens kreatyniny
Wysokie ryzyko zakrzepowe u pacjentów po okluzji uszka lewego przedsionka ocenia się zgodnie z poniższą tabelą.
| Wysokie ryzyko zakrzepowe (po okluzji uszka lewego przedsionka) |
|---|
| Wystarczy jeden parametr |
| CHA₂DS₂-VA ≥ 5 |
| Przebyta skrzeplina w uszku |
| Trombofilie (czynnik V Leiden, niedobór białka C/S, zespół antyfosfolipidowy) |
| Powiększenie lewego przedsionka (>50 mm, LAVI >40 ml/m²) |
| Przetrwałe migotanie przedsionków |
| Frakcja wyrzutowa lewej komory (<40 %) |
| Samoistny echokontrast w lewym przedsionku |
| Wywiad w kierunku zatorowości podczas terapii przeciwkrzepliwej |
| Otyłość + cukrzyca + nadciśnienie + wiek >75 lat (efekt synergistyczny) |
Niniejsze wytyczne są nieoficjalne i nie stanowią oficjalnych wytycznych wydanych przez żadne profesjonalne towarzystwo kardiologiczne. Służą wyłącznie celom edukacyjnym i informacyjnym.
