

वाल्वुलर एट्रियल फाइब्रिलेशन (AF) में थ्रोम्बस का निर्माण हो सकता है:
वाल्वुलर AF में:
नॉन-वाल्वुलर AF में थ्रोम्बस का निर्माण हो सकता है:
AF का ट्रिगर सर्वाधिक सामान्यतः स्थित होता है:
एब्लेशन के बाद पुनरावर्ती AF वाले या औषधीय उपचार के प्रति रिफ्रैक्टरी AF वाले 27 % रोगियों में
यदि AF वाले किसी रोगी में दीर्घकालीन एंटीकोएग्युलेशन थेरेपी निषिद्ध है,
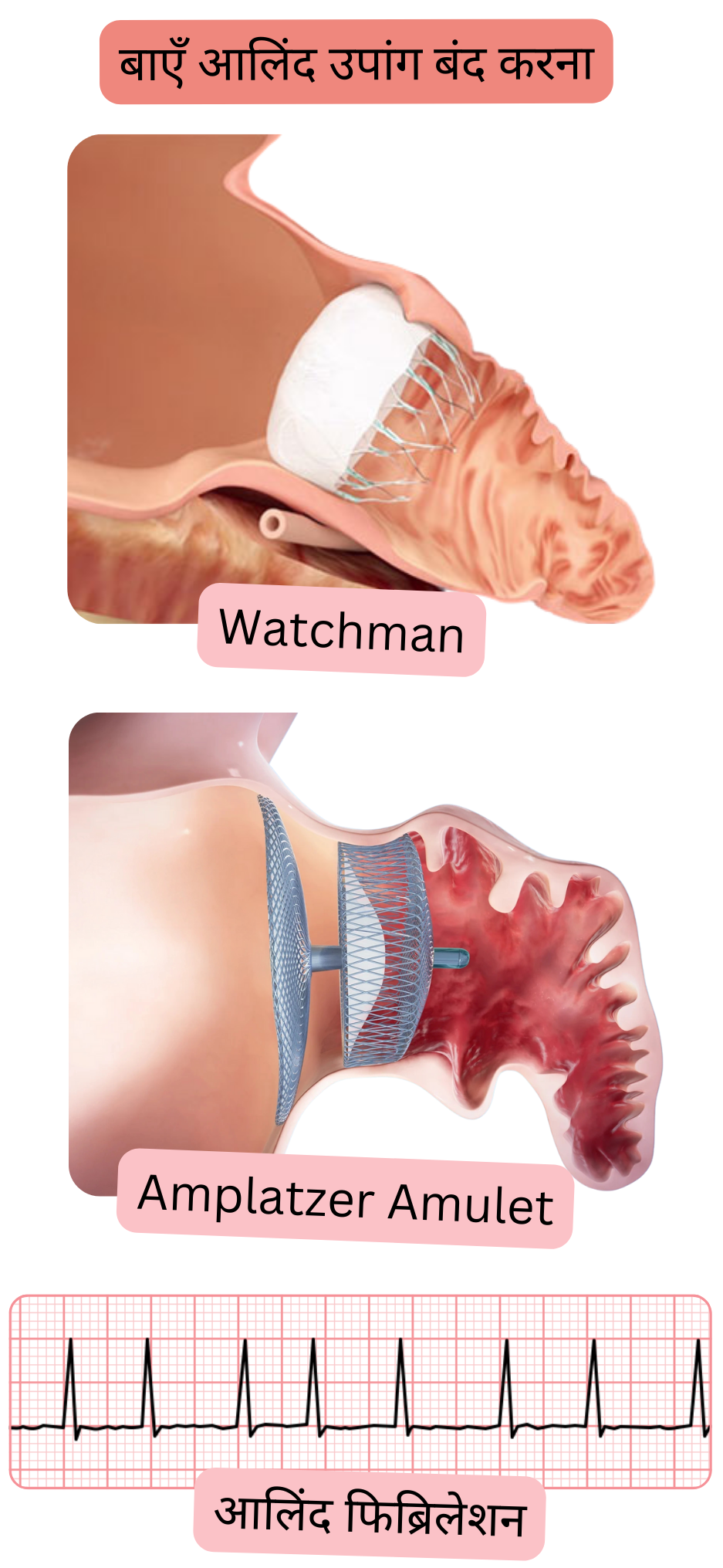
बाएँ एट्रियल एपेंडेज का कार्य:
| पर्क्यूटेनियस बाएँ एट्रियल एपेंडेज ऑक्लूज़न (संकेत) |
|---|
अपरिवर्तनीय स्रोत से स्वतः प्रमुख रक्तस्राव:
|
अपरिवर्तनीय कारणों से स्वतः प्रमुख रक्तस्राव:
|
| अनिवार्य गिरावट के कारण पुनरावर्ती प्रमुख रक्तस्राव। |
| एंटीकोएग्युलेशन थेरेपी के प्रति असहिष्णुता |
| कम अनुपालन (रोगी एंटीकोएग्युलेशन थेरेपी नहीं लेता) |

ऑक्लूडर (उदा. Watchman) द्वारा एपेंडेज बंद करने के बाद रोगियों को 6 माह तक जारी रखना आवश्यक है:
| पर्क्यूटेनियस बाएँ एट्रियल एपेंडेज ऑक्लूज़न (वर्जनाएँ) |
|---|
| अल्पकालिक एंटीकोएग्युलेशन या एंटीप्लेटलेट थेरेपी देने में असमर्थता |
| एट्रिया या वेंट्रिकल्स में थ्रोम्बस। |
| वाल्वुलर एट्रियल फाइब्रिलेशन |
| ऑक्लूडर सामग्री (नाइटिनोल, निकेल, टाइटेनियम) से एलर्जी |
CHA₂DS₂-VA स्कोर ≥ 2 वाले AF में बाएँ एट्रियल एपेंडेज क्लोज़र
शल्यक्रियात्मक क्लोज़र के बाद भी एंटीकोएग्युलेशन थेरेपी संकेतित रहती है, क्योंकि थ्रोम्बस एपेंडेज के बाहर भी बन सकते हैं।
बाएँ एट्रियल एपेंडेज को 3 तरीकों से बंद किया जा सकता है:
ऑक्लूज़न (पर्क्यूटेनियस एपेंडेज क्लोज़र)
एक्सक्लूज़न (शल्यक्रियात्मक एपेंडेज क्लोज़र)
एक्सिशन (एपेंडेज का शल्यक्रियात्मक निष्कासन)
| बाएँ एट्रियल एपेंडेज ऑक्लूज़न | |||
|---|---|---|---|
| स्थिति | एपेंडेज कब बंद करें | विधि | प्रक्रिया के बाद थेरेपी |
| वाल्वुलर AF (माइट्रल स्टेनोसिस, यांत्रिक वाल्व) | केवल सहवर्ती हृदय शल्यक्रिया के दौरान, कभी भी स्वतंत्र प्रक्रिया के रूप में नहीं | शल्यक्रियात्मक | वारफरिन (आजीवन) |
| नॉन-वाल्वुलर AF एंटीकोएग्युलेशन थेरेपी के प्रति वर्जना के साथ | एंबोलिक जोखिम कम करने हेतु एपेंडेज क्लोज़र पर विचार किया जा सकता है | पर्क्यूटेनियस ऑक्लूडर (Watchman, Amplatzer) | 6 माह डुअल थेरेपी → तत्पश्चात आजीवन एस्पिरिन |
| नॉन-वाल्वुलर AF हृदय शल्यक्रिया के दौरान | योजना-बद्ध शल्यक्रिया के दौरान सहायक प्रक्रिया के रूप में | शल्यक्रियात्मक | CHA2DS2-VA के अनुसार एंटीकोएग्युलेशन थेरेपी |
पर्क्यूटेनियस बाएँ एट्रियल एपेंडेज ऑक्लूज़न एक आक्रामक प्रक्रिया है, जिसकी जटिलता दर लगभग 2–4 % है।
| पर्क्यूटेनियस बाएँ एट्रियल एपेंडेज ऑक्लूज़न | क्लास |
|---|---|
| नॉन-वाल्वुलर AF और CHA2DS2-VA ≥ 2 वाले उन रोगियों में जिनमें दीर्घकालीन एंटीकोएग्युलेशन थेरेपी के प्रति वर्जना है, पर्क्यूटेनियस बाएँ एट्रियल एपेंडेज ऑक्लूज़न पर विचार किया जा सकता है। | IIa |
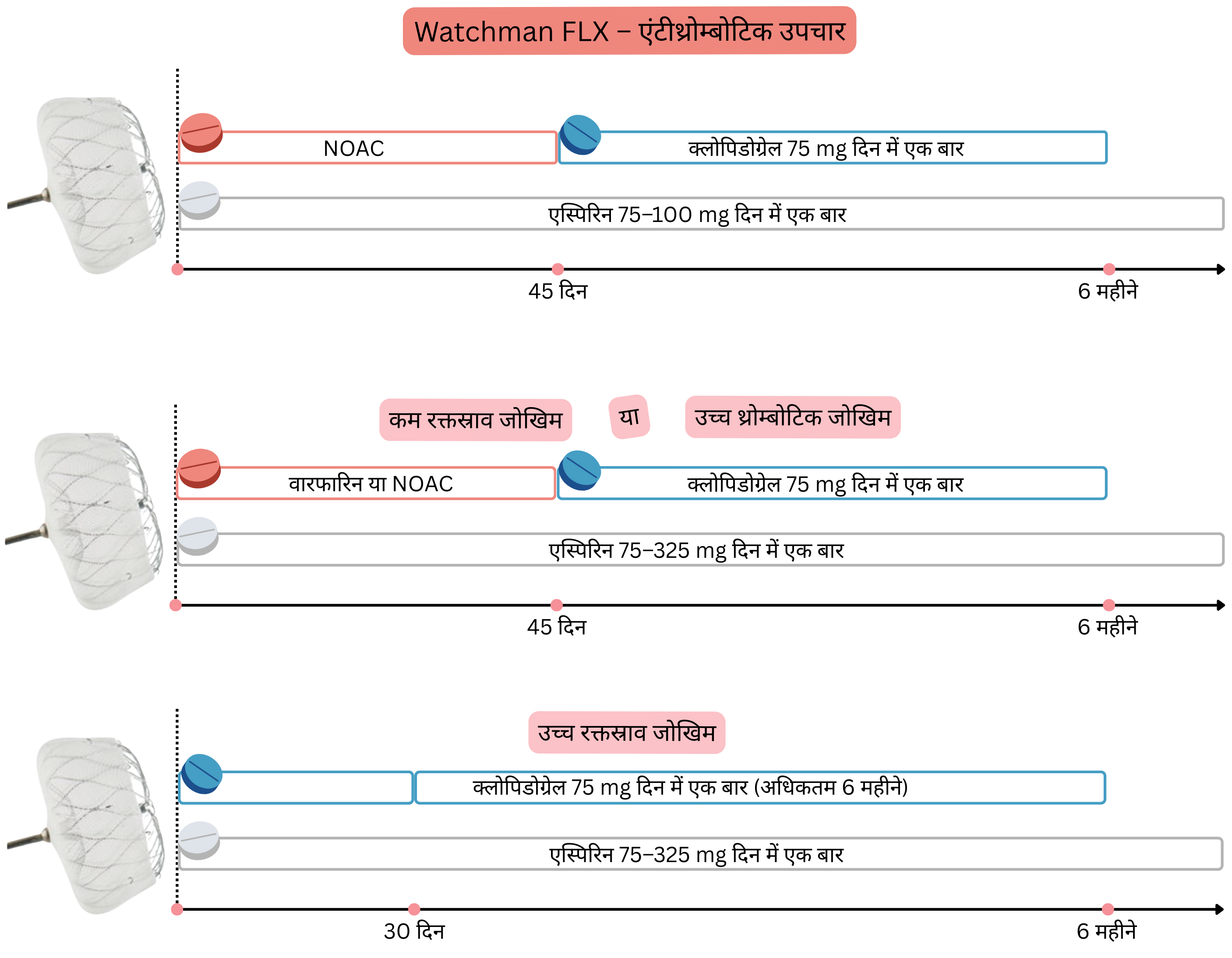
| नॉन-वाल्वुलर AF (कम रक्तस्राव जोखिम) में पर्क्यूटेनियस बाएँ एट्रियल एपेंडेज ऑक्लूज़न (Watchman FLX) के बाद 45 दिनों में एंटीकोएग्युलेशन थेरेपी बंद की जाती है (यदि ट्रांसइसोफैजियल इकोकार्डियोग्राफी पर >5 mm लीक न हो)। | I |
| नॉन-वाल्वुलर AF में पर्क्यूटेनियस बाएँ एट्रियल एपेंडेज ऑक्लूज़न के बाद दीर्घकालीन एस्पिरिन थेरेपी अनुशंसित है। | I |
| शल्यक्रियात्मक बाएँ एट्रियल एपेंडेज क्लोज़र | क्लास |
|---|---|
| हृदय शल्यक्रिया से गुजर रहे AF वाले सभी रोगियों में (सहायक “एंटीकोएग्युलेशन” थेरेपी के रूप में) शल्यक्रियात्मक बाएँ एट्रियल एपेंडेज क्लोज़र अनुशंसित है। | I |
| दीर्घकालीन एंटीकोएग्युलेशन थेरेपी के प्रति वर्जना वाले और पर्क्यूटेनियस क्लोज़र के लिए अनुपयुक्त रोगियों में थोराकोस्कोपिक शल्यक्रियात्मक बाएँ एट्रियल एपेंडेज क्लोज़र पर विचार किया जा सकता है। | IIb |
| नॉन-वाल्वुलर AF में शल्यक्रियात्मक बाएँ एट्रियल एपेंडेज क्लोज़र के बाद CHA2DS2-VA स्कोर के अनुसार एंटीकोएग्युलेशन थेरेपी संकेतित है। | I |
| वाल्वुलर AF में शल्यक्रियात्मक बाएँ एट्रियल एपेंडेज क्लोज़र के बाद CHA2DS2-VA स्कोर की परवाह किए बिना वारफरिन दिया जाता है। | I |

बाएँ एट्रियल एपेंडेज ऑक्लूज़न या पर्क्यूटेनियस कोरोनरी इंटरवेंशन (PCI) के बाद रोगियों में
| ARC-HBR स्कोर (रक्तस्राव जोखिम) |
|---|
प्रमुख मानदंड (1 पर्याप्त)
|
लघु मानदंड (≥2 आवश्यक)
|
ARC-HBR - Academic Research Consortium – High Bleeding Risk. PCI - Percutaneous Coronary Intervention. NOAC – Non-vitamin K Oral Anticoagulant (Dabigatran, Rivaroxaban, Apixaban, Edoxaban). eGFR = अनुमानित ग्लोमेरुलर निस्यंदन दर. NSAIDs - नॉन-स्टेरॉयडल एंटी-इन्फ्लेमेटरी दवाएँ
बाएँ एट्रियल एपेंडेज ऑक्लूज़न के बाद रोगियों में कम रक्तस्राव जोखिम का आकलन निम्न तालिका के अनुसार किया जाता है।
| कम रक्तस्राव जोखिम (बाएँ एट्रियल एपेंडेज ऑक्लूज़न के बाद) |
|---|
| सभी मानदंड पूर्ण होने चाहिए |
| HAS-BLED < 3 |
| ARC-HBR: कोई प्रमुख मानदंड नहीं और ≤ 1 लघु मानदंड |
| पूर्व जीवन-धमकी देने वाला रक्तस्राव नहीं |
| अतीत में जटिलताओं के बिना स्थिर एंटीकोएग्युलेशन थेरेपी |
| सामान्य गुर्दा कार्य (CrCl > 50 ml/min) |
| सामान्य यकृत कार्य |
| कोई सक्रिय जठरांत्रीय अल्सर नहीं |
| हाल की शल्यक्रिया या आघात नहीं |
| कोई एनीमिया या थ्रोम्बोसाइटोपीनिया नहीं |
| अन्य संकेत हेतु डुअल एंटीप्लेटलेट थेरेपी (DAPT) की आवश्यकता नहीं |
DAPT - डुअल एंटीप्लेटलेट थेरेपी (एस्पिरिन + क्लोपिडोग्रेल). CrCl – क्रिएटिनिन क्लियरेंस
बाएँ एट्रियल एपेंडेज ऑक्लूज़न के बाद रोगियों में उच्च थ्रोम्बोटिक जोखिम का आकलन निम्न तालिका के अनुसार किया जाता है।
| उच्च थ्रोम्बोटिक जोखिम (बाएँ एट्रियल एपेंडेज ऑक्लूज़न के बाद) |
|---|
| एक मानदंड पर्याप्त है |
| CHA₂DS₂-VA ≥ 5 |
| पूर्व एपेंडेज थ्रोम्बस |
| थ्रोम्बोफिलिया (फैक्टर V लीडेन, प्रोटीन C/S की कमी, एंटीफॉस्फोलिपिड सिंड्रोम) |
| बाएँ एट्रियल डाइलेशन (>50 mm, LAVI >40 ml/m²) |
| पर्सिस्टेंट एट्रियल फाइब्रिलेशन |
| बाएँ वेंट्रिकुलर इजेक्शन फ्रैक्शन (<40 %) |
| बाएँ एट्रियम में स्पॉन्टेनियस इकोकॉन्ट्रास्ट |
| एंटीकोएग्युलेशन थेरेपी के दौरान एम्बोलाइजेशन का इतिहास |
| मोटापा + मधुमेह + उच्च रक्तचाप + आयु >75 वर्ष (सिनर्जिस्टिक प्रभाव) |
ये दिशानिर्देश अनौपचारिक हैं और किसी भी पेशेवर हृदय रोग विशेषज्ञ संस्था द्वारा जारी आधिकारिक दिशानिर्देशों का प्रतिनिधित्व नहीं करते हैं। ये केवल शैक्षिक और सूचनात्मक उद्देश्यों के लिए हैं।
