

Klasyfikacja:
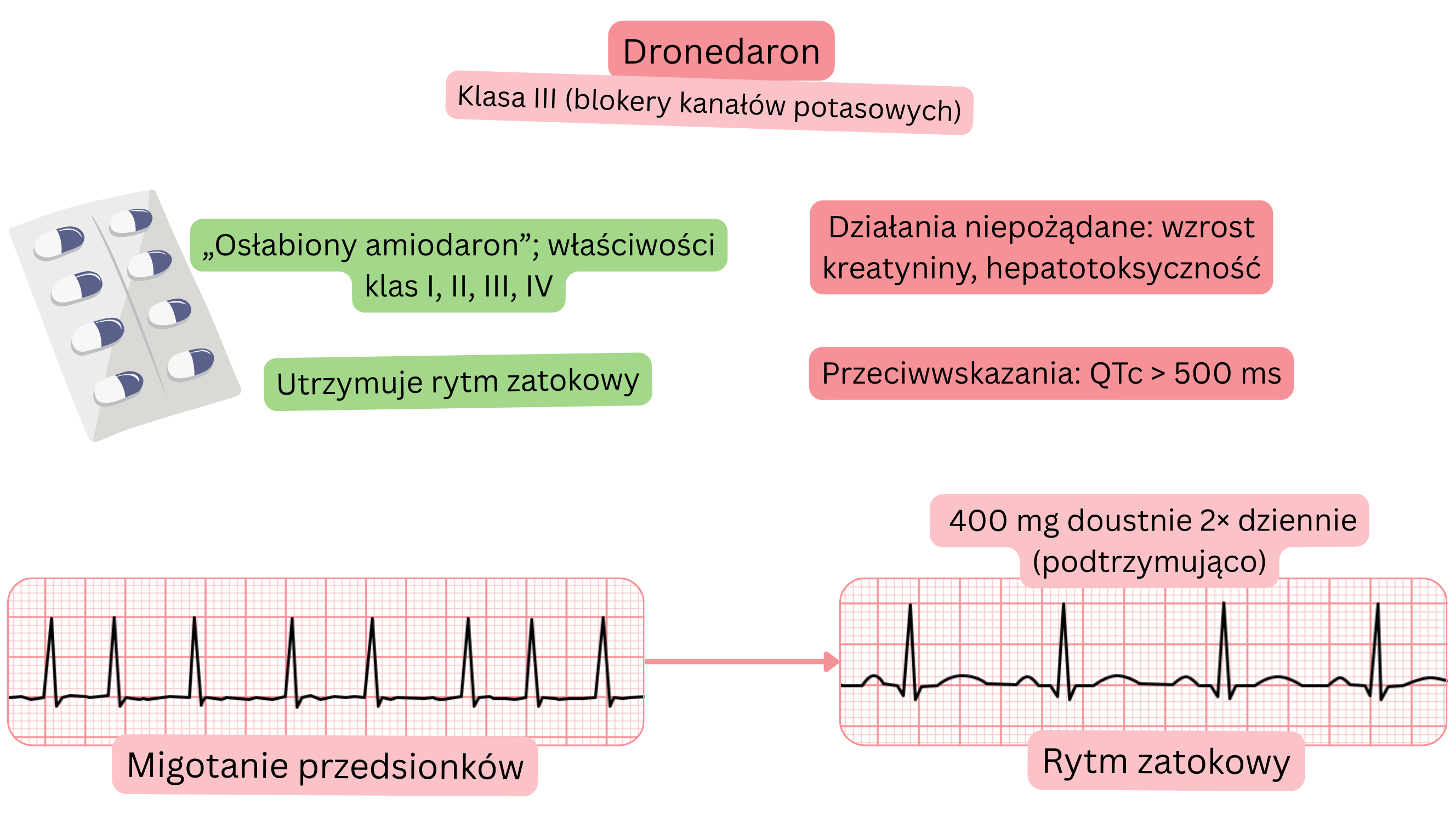
Mechanizm działania:
Wpływ na MP:
| Dronedaron a migotanie przedsionków (MP) |
|---|
| Nazwa handlowa |
| Multaq |
| Wskazania |
|
| Dawkowanie |
|
| Początek działania |
|
| Efekt |
Utrzymanie rytmu zatokowego (napadowe lub przetrwałe MP) po 1 roku
|
| Czas działania |
|
| Przeciwwskazania |
|
Monitorowanie pacjenta po rozpoczęciu terapii dronedaronem:
| Monitorowanie pacjenta przed i w trakcie terapii dronedaronem | ||
|---|---|---|
| Czas | Co monitorować | Powód odstawienia |
| Przed rozpoczęciem |
EKG (odstęp QTc, blok AV) Próby wątrobowe (ALT, AST, GGT, ALP, bilirubina) |
QTc ≥ 500 ms Blok AV II lub III stopnia Nieprawidłowe próby wątrobowe |
| 2 miesiące |
Próby wątrobowe EKG |
Znaczne pogorszenie prób wątrobowych QTc ≥ 500 ms PR > 280 ms |
| 4 miesiące |
Próby wątrobowe EKG |
Znaczne pogorszenie prób wątrobowych QTc ≥ 500 ms PR > 280 ms |
| 6 miesięcy |
Próby wątrobowe EKG |
Znaczne pogorszenie prób wątrobowych QTc ≥ 500 ms PR > 280 ms |
| Co 1 rok |
Próby wątrobowe EKG Echokardiografia |
Znaczne pogorszenie prób wątrobowych QTc ≥ 500 ms PR > 280 ms Frakcja wyrzutowa < 40% |
Działania niepożądane:
Amiodaron i dronedaron należą do leków przeciwarytmicznych klasy III, ale różnią się właściwościami.
| Amiodaron vs dronedaron a migotanie przedsionków | ||
|---|---|---|
| Właściwość | Amiodaron | Dronedaron |
| Skuteczność (utrzymanie RZ) | 60–70 % po 1 roku | 30–40 % po 1 roku |
| Początek działania | Wolny (dni–tygodnie, pełny efekt po nasyceniu dawką ~10 g) | Szybszy (3–6 godzin) |
| Czas działania | Utrzymuje się 2–3 miesiące po odstawieniu | 12–24 godziny (zanika po pominięciu dawki) |
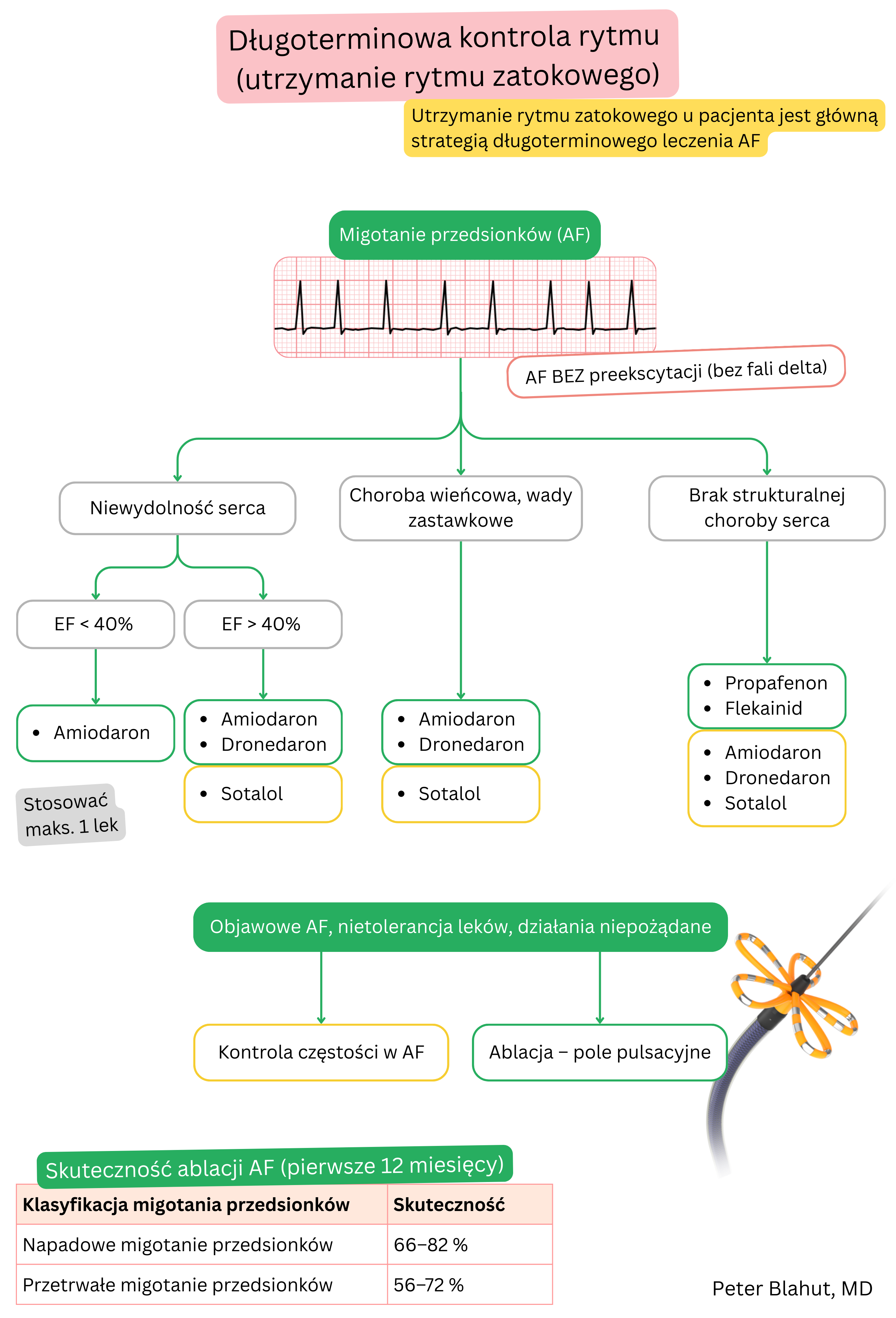
| Odpowiedni pacjent | Również ze strukturalną chorobą serca | Pacjent bez strukturalnej choroby serca i z zachowaną frakcją wyrzutową |
| Niewydolność serca | Może być stosowany (w tym HFrEF) | Przeciwwskazany (NYHA III–IV, HFrEF < 40 %) |
| Kumulacja w tkankach | Tak – tkanka tłuszczowa, płuca, oko, tarczyca | Minimalna |
| Płuca (toksyczność) | Zwłóknienie płuc, śródmiąższowe zapalenie płuc | Brak toksyczności płucnej |
| Wątroba (toksyczność) | Łagodna hepatotoksyczność, wzrost enzymów wątrobowych | Możliwe ciężkie zapalenie wątroby, niewydolność wątroby |
| Tarczyca (toksyczność) | Niedoczynność i nadczynność tarczycy | Brak wpływu na tarczycę |
| Oczy (toksyczność) | Złogi rogówkowe, neuropatia nerwu wzrokowego | Brak toksyczności okulistycznej |
| Skóra (toksyczność) | Nadwrażliwość na światło, niebieskoszare przebarwienie skóry | Wysypka skórna, świąd |
Niniejsze wytyczne są nieoficjalne i nie stanowią oficjalnych wytycznych wydanych przez żadne profesjonalne towarzystwo kardiologiczne. Służą wyłącznie celom edukacyjnym i informacyjnym.
