

심방세동 절제술 전에는 혈전색전증 예방을 위해 4주간의 항응고 치료를 권고한다.
혈전색전증 예방을 위해 절제술 후 2개월간의 항응고 치료를 권고하며,
심방세동 절제술 전(<24 h) 경식도 심초음파는 다음의 경우 4주간 항응고 치료를 시행했더라도 권고된다:
| 절제술 전 경식도 심초음파 – 항응고 치료(4주)에도 불구한 적응증 |
|---|
| 일과성 허혈발작(TIA) 병력 |
| 뇌졸중 병력 |
| 항응고 치료의 불규칙한 복용 |
| INR < 2 (와파린 치료 중) |
| 심장 내 혈전 병력(특히 좌심방이) |
| 좌심방이 배출 속도 < 20 cm/s 병력 |
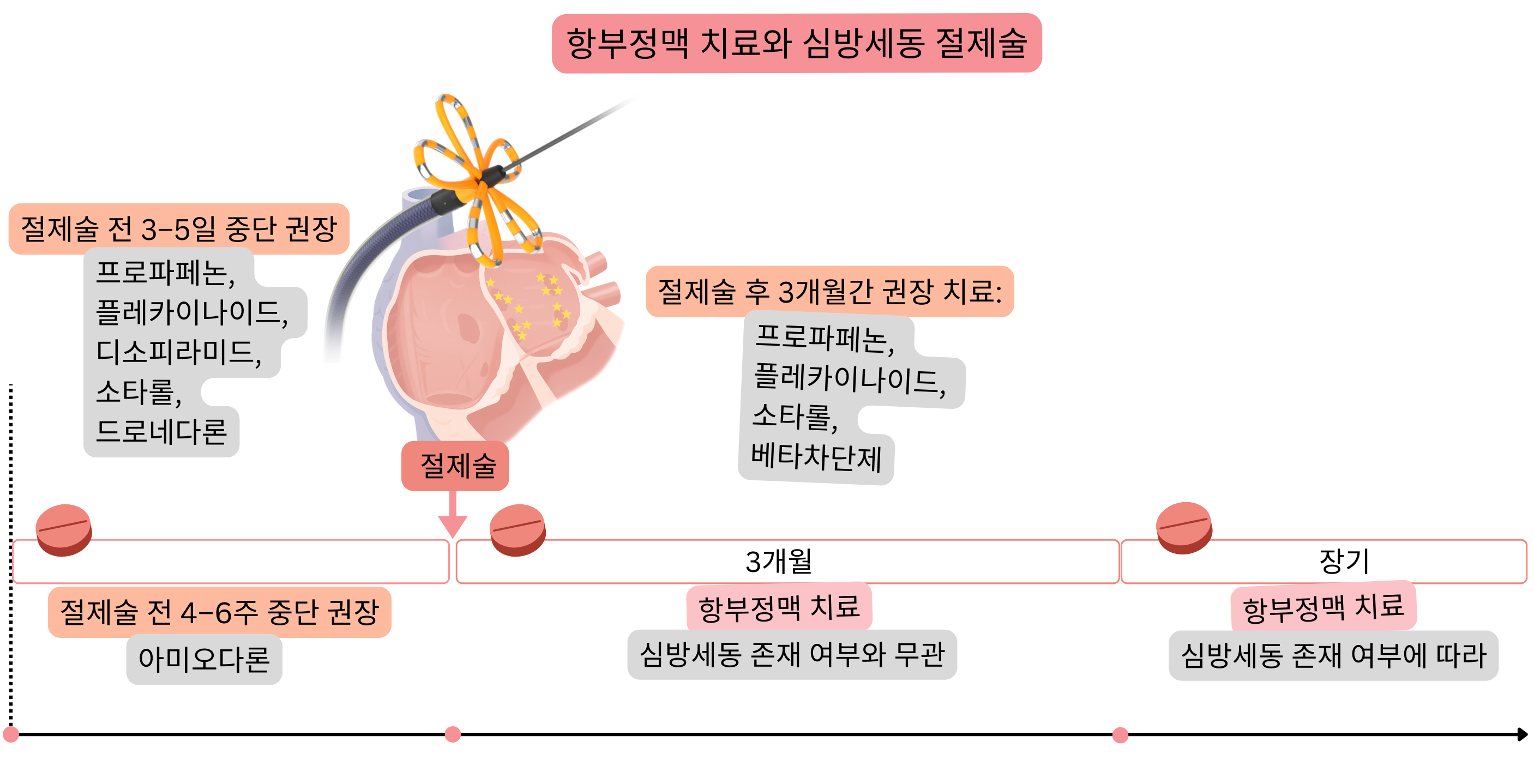
심방세동 절제술 전에는(환자 상태가 허용한다면) 항부정맥 치료를 중단하는 것이 적절하다.
절제술 전에는(환자 상태가 허용한다면) 리듬 조절을 위한 항부정맥제는 중단하는 것이 적절하나, 심박수 조절에 사용하는 약제는 중단하지 않는다.
| 심방세동 절제술 전 항부정맥제 중단 | ||
|---|---|---|
| 약제 | 분류 | 절제술 전 중단 기간 |
| Disopyramide | IA | 3–5일 |
| Propafenone | IC | 3–5일 |
| Flecainide | IC | 3–5일 |
| Sotalol | III | 3–5일 |
| Amiodarone | III | 4–6주 |
| Dronedarone | III | 3–5일 |
심방세동 절제술(시술)에는 서혜부(대퇴정맥)를 통한 3개의 혈관 접근 쉬스가 필요하다:
대퇴 쉬스 삽입 후 비분획 헤파린(UFH) 5000 IU를 투여한다.
| UFH 용량과 ACT 연장 | ||
|---|---|---|
| UFH 용량 | 70 kg에서의 ACT(정상 대비 연장) | 100 kg에서의 ACT(정상 대비 연장) |
| UFH 없음 | 80 – 120 s | 80 – 120 s |
| 1000 IU | 120 – 140 s (↑20–40) | 110 – 130 s (↑10–30) |
| 3000 IU | 150 – 180 s (↑50–80) | 130 – 160 s (↑30–60) |
| 5000 IU | 200 – 240 s (↑100–140) | 170 – 210 s (↑70–110) |
| 7000 IU | 230 – 280 s (↑130–180) | 200 – 250 s (↑100–150) |
| 10000 IU | 280 – 340 s (↑180–240) | 230 – 300 s (↑130–200) |
정맥 쉬스 주변 또는 우심방 내 카테터의 혈전은 폐로 색전되므로 위험성이 상대적으로 낮다.
| 쉬스 또는 카테터에서의 혈전 형성 위험 | |
|---|---|
| ACT | 추정 위험 |
| 80 – 120 s (UFH 없음) | 10–20 % (10–20분 이내) |
| 250–300 s | 1–2 % |
| 300–350 s | < 1 % |
대퇴정맥을 통해 전용 바늘을 우심방으로 삽입한 후 중격천자를 시행한다.
시술 중 ACT와 UFH
Farawave는 바스켓과 꽃의 두 가지 구성을 갖는 전용 카테터이다.
첫 번째 적용 3–5분 전에 아트로핀 1 mg을 정맥 투여한다(최대 3 mg까지 반복 가능).
| 아트로핀 – 절제술 전 서맥 예방 | |
|---|---|
| 목적 | 서맥 예방 |
| 기전 | 미주신경 효과 차단(항무스카린 효과) |
| 용량 | 1 mg 정맥주사(최대 3 mg) |
| 발현 시간 | 1–2분 |
| 기대 효과 | 심박수 20–40/min 증가 |
| 작용 지속 시간 | 30–60분 |
| 금기 | 녹내장 |
전기 펄스는 통증을 유발하므로 전신마취 또는 진정하에 전달한다.
폐정맥 격리 후에도 심방세동이 지속되면, 보다 광범위한 좌심방 절제를 시행한다:
좌심방이와 절제술.
환자에게 심방세동과 심방조동(AFL)이 함께 있는 경우,
심방세동 및 심방조동 절제에서 펄싱 중, 관상동맥 근처에서 절제가 시행되면 관상동맥 연축이 발생할 수 있다.
| 절제술 전 관상동맥 연축 예방 – Isoket vs. 니트로글리세린 | ||
|---|---|---|
| 약제 | Isoket (isosorbide dinitrate) | Nitroglycerin |
| 목적 | 관상동맥 연축의 느리지만 지속적인 예방 | 관상동맥 연축의 신속한 예방 및 치료 |
| 작용 기전 | NO 공여체 → 관상동맥 확장 | NO 공여체 → 관상동맥 확장 |
| 투여 | 정맥 볼루스 1–2 mg | 정맥 볼루스 50–200 µg |
| 발현 시간 | 3–5분 | 1–2분 |
| 작용 지속 시간 | 30–60분 | 5–10분 |
| 저혈압 위험 | 더 높음(지속 시간이 김) | 더 낮음(지속 시간이 짧음) |
승모판 및 삼첨판 협부 부위 절제 중의 심전도 변화:
펄스장 절제술의 전기 펄스는 심장 선택적이다:
| 펄스장 절제술의 전기 펄스 |
|---|
| 폐정맥 협착을 유발하지 않는다 |
| 심방-식도 누공을 유발하지 않는다 |
| 횡격막신경 손상을 유발하지 않는다 |
심방세동 절제술 후 시술 성공은 세 가지 방법으로 확인할 수 있다:
| 심방세동 절제술 성공 확인 | |||
|---|---|---|---|
| 방법 | 페이싱 부위 | 평가 항목 | 성공 |
| 폐정맥에서의 페이싱 | 각 폐정맥에서 순차적으로( Farawave 카테터 사용) | 정맥에서의 자극이 좌심방으로 전파되는지 여부 | 심방 반응 없음 = 정맥 격리 |
| 버스트 페이싱 | 관상정맥동(CS 카테터) | 버스트(8–10회 자극) 후 심방세동 유발 여부 | 심방세동이 유발되지 않거나 심방세동이 > 1 min 지속되지 않음 = 성공 |
| 램프 페이싱 | 관상정맥동(CS 카테터) | 주기 길이를 점진적으로 단축하는 페이싱 중 심방세동 유발 여부 | 심방세동이 유발되지 않거나 심방세동이 > 1 min 지속되지 않음 = 성공 |
펄스장 절제술 중에는 심근세포 전기천공이 발생하며, 이는 전기장에 의한 세포막 천공이다. 이후 세포자멸사가 뒤따른다. 손상된 심근세포에서 심장 특이 효소가 방출되며 24 h 이내에 높은 수준으로 상승한다.
| 펄스장 절제술 후 24 h 이내 심장 특이 효소 | |
|---|---|
| 효소 | 값 |
| Troponin | 1500 ng/l (±500) |
| CK | 300 ng/l (±100) |
| CK-MB | 35 mg/l (±10) |
펄스장 절제술 중 용혈이 발생하며, 시술 후 육안적 혈뇨로 나타난다.
절제술 성공은 절제술 후 1년 이내 심방세동 재발 유무로 평가한다.
| 심방세동 절제술 성공(12개월 이내) | |
|---|---|
| 심방세동 분류 | 성공 |
| 발작성 심방세동 | 66–82 % |
| 지속성 심방세동 | 56–72 % |
블랭킹 기간
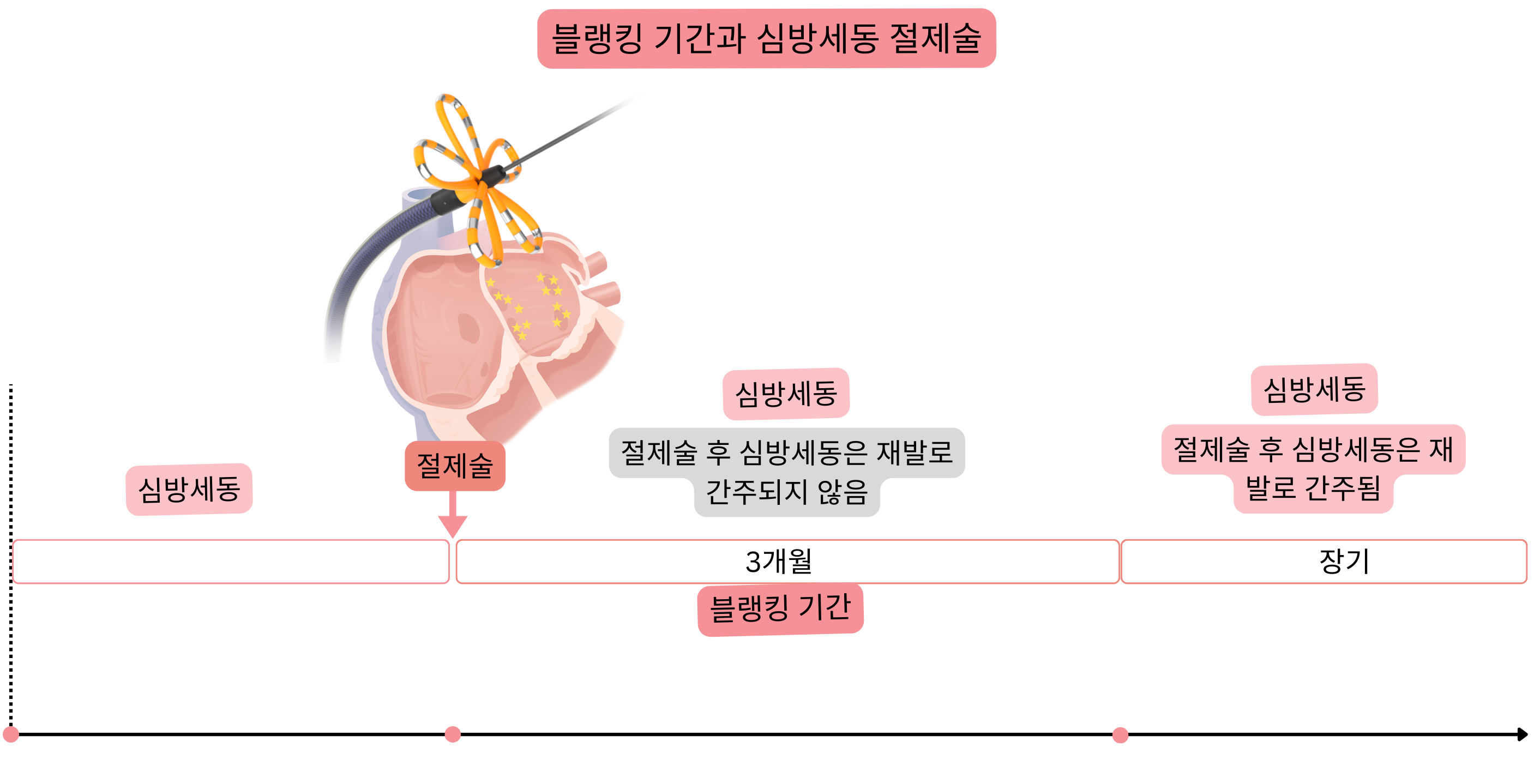
| 블랭킹 기간(절제술 후 3개월) 치료 | ||
|---|---|---|
| 치료 | 기간 | 비고 |
| 항부정맥제 | 3개월 | 동율동 또는 심방세동 여부와 무관하게 투여한다. |
| 항응고 치료 | 2개월 | CHA2DS2-VA 점수와 무관하게 투여한다 |
절제술 후 심방세동 재발에서는(펄스장 에너지에 의한 폐정맥 격리) 폐정맥이 좌심방과 재연결될 수 있다. 재연결은 가장 흔히 다음에서 발생한다:
펄스장 심방세동 절제술 중 및 후에 합병증이 발생할 수 있으나, 매우 드물다. 합병증 발생률은 다음과 같다:
주요 및 경미한 합병증은 다음 표에 나열한다:
| 펄스장 절제술의 주요 합병증 | |
|---|---|
| 전체 | 0.98 % |
| 심낭압전 | 0.36 % |
| 혈관 합병증(중재 필요) | 0.30 % |
| 관상동맥 연축 | 0.14 % |
| 뇌졸중 | 0.12 % |
| 급성 신부전을 동반한 용혈 | 0.03 % |
| 사망 | 0.03 % |
| 기타(혈전증, 관상동맥 공기 색전) | 0.006 % |
| 식도 누공 | 0 % |
| 폐정맥 협착 | 0 % |
| 횡격막신경 손상(영구) | 0 % |
| 펄스장 절제술의 경미한 합병증 | |
|---|---|
| 전체 | 3.21 % |
| 혈관 합병증(중재 불필요) | 2.20 % |
| 심낭 삼출(중재 불필요) | 0.33 % |
| 기타 경미한 합병증(혈종, 부정맥) | 0.32 % |
| 심낭염 | 0.17 % |
| 일과성 허혈발작 | 0.12 % |
| 횡격막신경 손상(일시적) | 0.06 % |
환자의 5–15%에서 무증상 무증후성 뇌허혈이 펄스장 절제술 중 발생한다.
| 심방세동 절제술 | 권고 등급 |
|---|---|
| 펄스장 절제술(고주파 또는 냉동절제술이 아닌)을 심방세동 절제의 우선 권장 방법으로 권고한다. | I |
펄스장 절제술은 발작성 또는 지속성 심방세동 환자에서, 심방세동이 증상이 있는 경우 다음 상황에서 권고된다:
|
I |
| 펄스장 절제술은 심방세동으로 인한 빈맥유발성 심근병증 환자에서 권고된다. | I |
| 펄스장 절제술은 증상이 있는 자동성 전 휴지기가 동반된 심방세동 환자에서 고려해야 한다. | IIa |
심방세동 재발에서, 심방세동이 증상이 있는 경우 다음 상황에서(3개월 이전에는 시행하지 않음) 펄스장 절제술을 반복할 수 있다:
|
IIa |
| 심방세동 절제술 전 폐정맥 해부학 평가를 위해 좌심방 및 폐정맥의 CT 또는 MR 혈관조영술을 고려해야 한다. | IIa |
“조율 및 절제(pace and ablate)” 전략은 다음이 실패한 증상이 있는 심방세동 환자에서 고려할 수 있다:
|
IIa |
| 항응고 치료와 심방세동 절제술 | 권고 등급 |
|---|---|
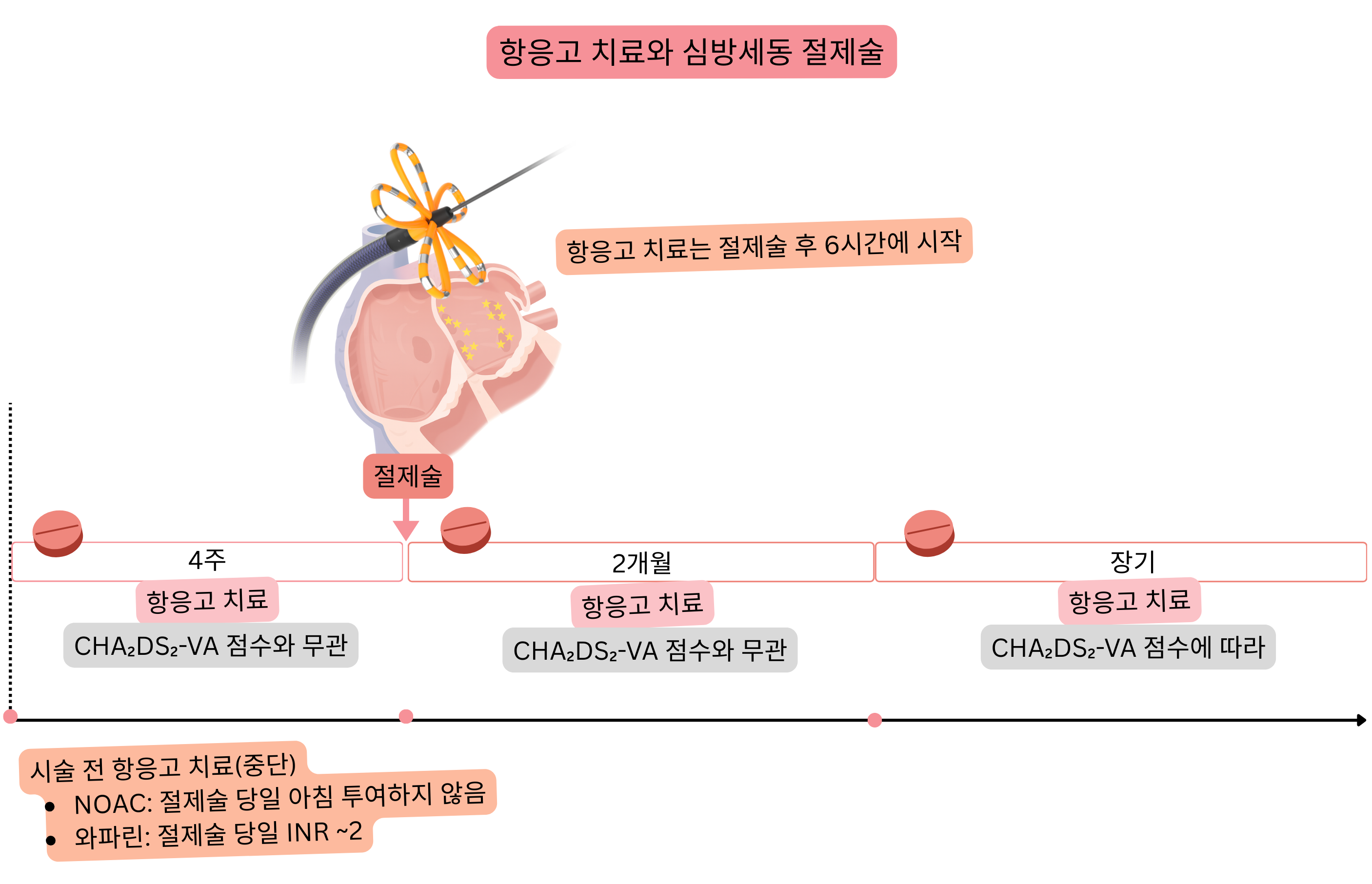
| 항응고 치료는 CHA₂DS₂-VA 점수와 무관하게 심방세동 절제술 전 최소 4주간 권고된다. | I |
| NOAC 항응고 치료는 심방세동 절제술 당일 아침에 복용하지 않을 것을 권고한다. | I |
| NOAC 항응고 치료는 출혈 징후가 없으면 심방세동 절제술 후 6 h에 시작할 것을 권고한다. | I |
| 와파린 치료 중에는 시술 당일 INR이 약 2.0의 치료 범위에서 심방세동 절제술을 시행할 것을 권고한다. | I |
| 항응고 치료는 절제술 성공 여부 및 CHA₂DS₂-VA 점수와 무관하게 심방세동 절제술 후 첫 2개월간 권고된다. | I |
| 심방세동 절제술 2개월 후에는 절제술 성공 여부와 무관하게 CHA₂DS₂-VA 점수에 따라 장기 항응고 치료가 적응증이 된다. | I |
| 항부정맥 치료(propafenone, flecainide, sotalol, beta-blockers)는 절제술 성공 여부와 무관하게 심방세동 절제술 후 첫 3개월간 권고된다. | I |
| 심방세동 절제술 3개월 후에는 심방세동 재발 여부에 따라 항부정맥 치료가 적응증이 된다. | I |
| 심방세동 절제술은 이중 항혈전 치료(예: NOAC + clopidogrel)를 받고 있는 환자에서 고려할 수 있다. | IIa |
| 심장수술 중 심방세동 절제술 | 권고 등급 |
|---|---|
| 승모판 수술을 시행하는 환자에서는 Cox-Maze IV 술식을 이용한 동반 수술적 심방세동 절제술을 권고한다. | I |
| 승모판 수술 이외의 심장수술을 시행하는 환자에서는 Cox-Maze IV 술식을 이용한 동반 수술적 심방세동 절제술을 고려해야 한다. | IIa |
| 심장수술 중에는 수술적 심방세동 절제술 시행 전에 좌심방 내 혈전 존재 여부를 배제할 것을 권고한다. | I |
이 지침은 비공식적이며 어떤 전문 심장학 학회에서 발행한 공식 지침을 대표하지 않습니다. 교육 및 정보 제공 목적으로만 사용됩니다.
