

قبل استئصال الرجفان الأذيني (AF)، يُوصى بالعلاج المضاد للتخثر لمدة 4 أسابيع للوقاية من الخثار الصمي.
للوقاية من الخثار الصمي، يُوصى بالعلاج المضاد للتخثر لمدة شهرين بعد الاستئصال،
يُوصى بإجراء تخطيط صدى القلب عبر المريء قبل استئصال الرجفان الأذيني (<24 ساعة) رغم 4 أسابيع من العلاج المضاد للتخثر في الحالات التالية:
| TEE قبل الاستئصال – استطبابات رغم مضاد التخثر (4 أسابيع) |
|---|
| قصة نوبة نقص تروية عابرة (TIA) |
| قصة سكتة دماغية |
| استخدام غير منتظم للعلاج المضاد للتخثر |
| INR < 2 (أثناء علاج الوارفارين) |
| قصة خثرة داخل القلب (وخاصة في الزائدة الأذينية اليسرى) |
| قصة سرعة إفراغ الزائدة الأذينية اليسرى < 20 cm/s |
قبل استئصال الرجفان الأذيني، من المناسب إيقاف العلاج المضاد لاضطراب النظم (إذا سمحت حالة المريض).
قبل الاستئصال، من المناسب إيقاف مضادات اضطراب النظم المستخدمة لضبط النظم (إذا سمحت حالة المريض)، ولكن ليس تلك المستخدمة لضبط المعدل.
| إيقاف الأدوية المضادة لاضطراب النظم قبل استئصال الرجفان الأذيني | ||
|---|---|---|
| الدواء | الفئة | الإيقاف قبل الاستئصال |
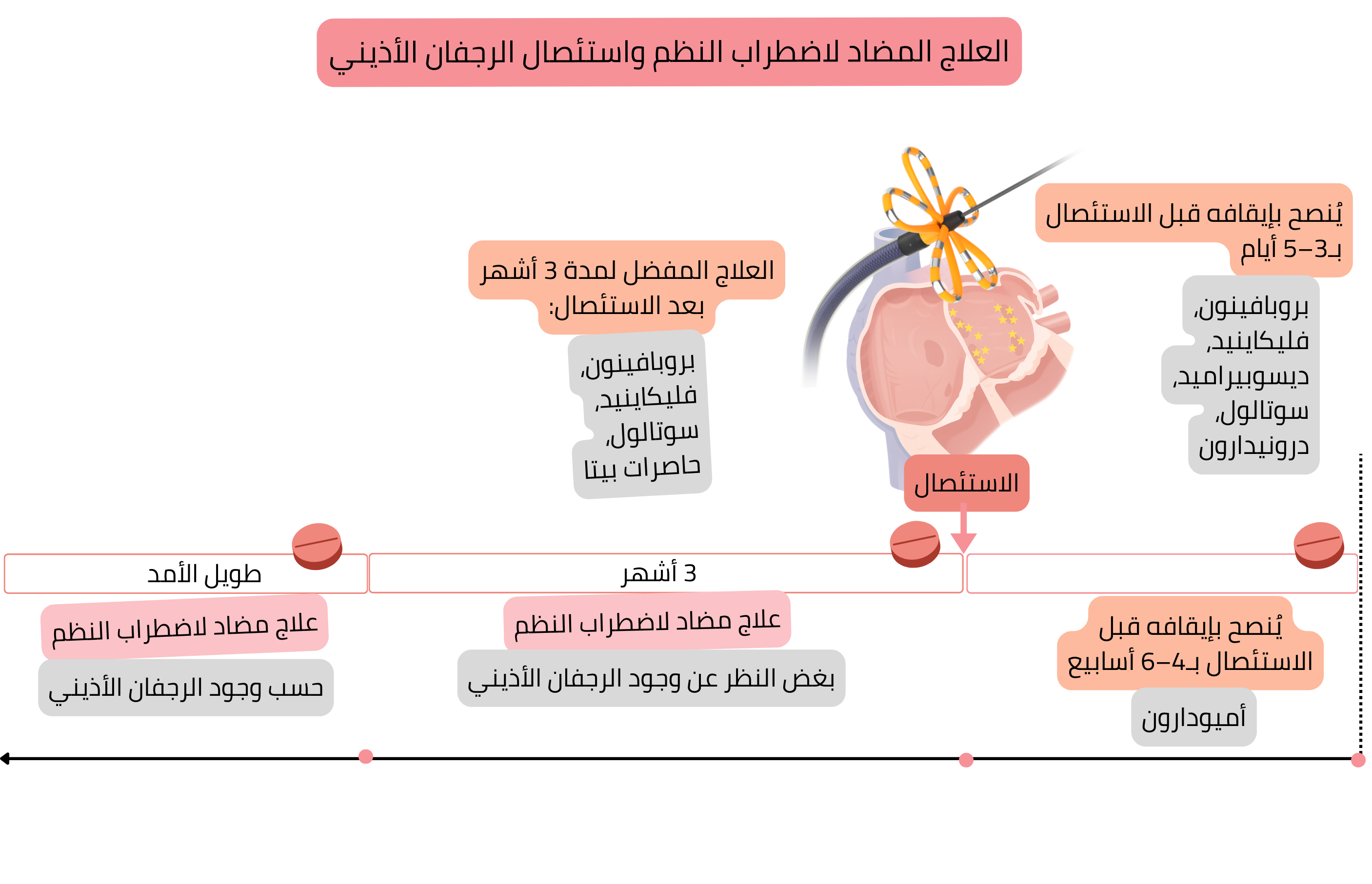
| ديسوبيراميد | IA | 3–5 أيام |
| بروبافينون | IC | 3–5 أيام |
| فليكاينيد | IC | 3–5 أيام |
| سوتالول | III | 3–5 أيام |
| أميودارون | III | 4–6 أسابيع |
| درونيدارون | III | 3–5 أيام |
يتطلب إجراء استئصال الرجفان الأذيني (الإجراء) 3 أغماد لدخول وعائي عبر الأربية (الأوردة الفخذية):
بعد إدخال الأغماد الفخذية، يُعطى 5000 وحدة دولية من الهيبارين غير المجزأ (UFH).
| جرعة UFH وإطالة ACT | ||
|---|---|---|
| جرعة UFH | ACT عند 70 kg (إطالة عن الطبيعي) | ACT عند 100 kg (إطالة عن الطبيعي) |
| بدون UFH | 80 – 120 ثانية | 80 – 120 ثانية |
| 1000 وحدة دولية | 120 – 140 ثانية (↑20–40) | 110 – 130 ثانية (↑10–30) |
| 3000 وحدة دولية | 150 – 180 ثانية (↑50–80) | 130 – 160 ثانية (↑30–60) |
| 5000 وحدة دولية | 200 – 240 ثانية (↑100–140) | 170 – 210 ثانية (↑70–110) |
| 7000 وحدة دولية | 230 – 280 ثانية (↑130–180) | 200 – 250 ثانية (↑100–150) |
| 10000 وحدة دولية | 280 – 340 ثانية (↑180–240) | 230 – 300 ثانية (↑130–200) |
الخثرة في منطقة الأغماد الوريدية وفي الأذين الأيمن على القسطرة ليست خطرة بنفس القدر، لأنها تنصم إلى الرئتين.
| خطر تشكل الخثرة على الغمد أو القسطرة | |
|---|---|
| ACT | الخطر المُقدَّر |
| 80 – 120 ثانية (بدون UFH) | 10–20 % (خلال 10–20 دقيقة) |
| 250–300 ثانية | 1–2 % |
| 300–350 ثانية | < 1 % |
بعد إدخال إبرة مخصصة عبر الوريد الفخذي إلى الأذين الأيمن، يُجرى بزل عبر الحاجز.
ACT وUFH أثناء الإجراء
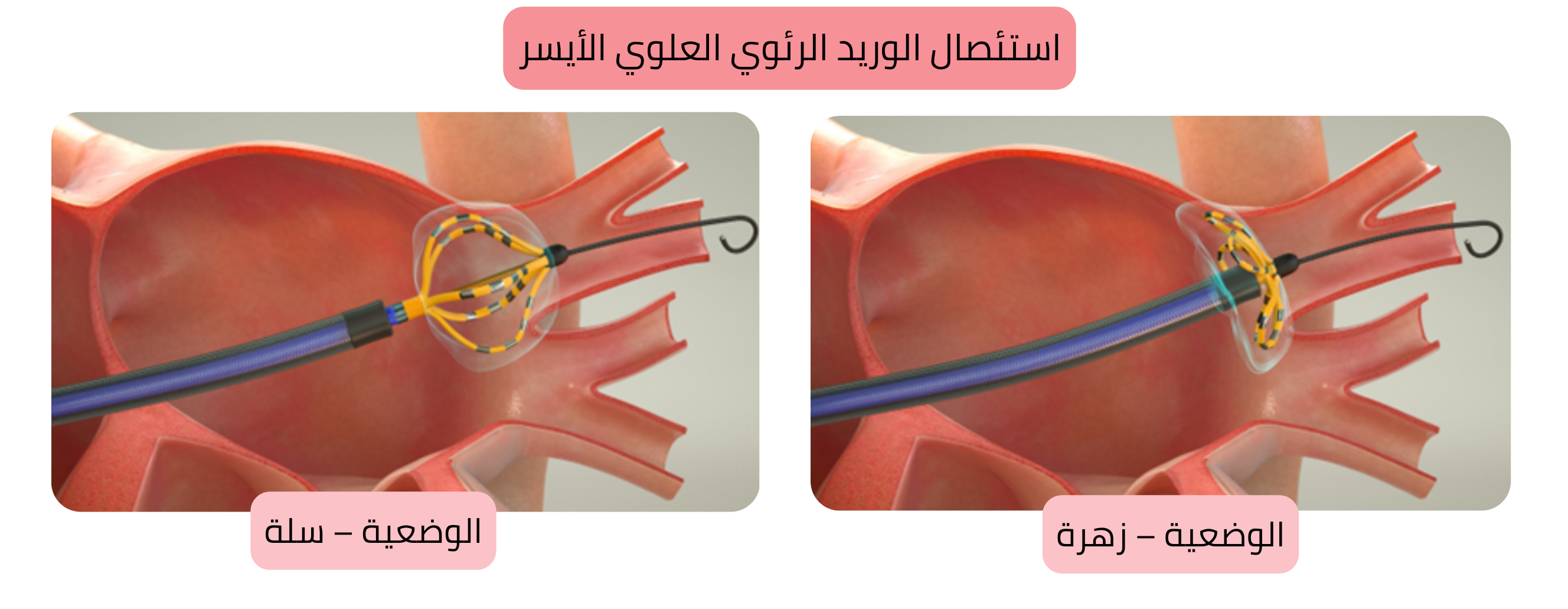
Farawave هي قسطرة مخصصة بتكوينين: سلة وزهرة.
قبل 3–5 دقائق من التطبيق الأول، يُعطى 1 mg من الأتروبين وريديًا (يمكن تكراره حتى جرعة قصوى 3 mg).
| الأتروبين – الوقاية من بطء القلب قبل الاستئصال | |
|---|---|
| الغاية | الوقاية من بطء القلب |
| الآلية | يحجب التأثير المبهمي (تأثير مضاد للمسكارين) |
| الجرعة | 1 mg وريديًا (الحد الأقصى 3 mg) |
| بدء التأثير | 1–2 دقيقة |
| التأثير المتوقع | زيادة معدل القلب بمقدار 20–40/دقيقة |
| مدة التأثير | 30–60 دقيقة |
| مضاد الاستطباب | الزَرَق |
النبضات الكهربائية مؤلمة؛ لذلك تُعطى تحت التخدير العام أو التهدئة.
إذا استمر الرجفان الأذيني بعد عزل الأوردة الرئوية، يُجرى استئصال أوسع للأذين الأيسر:
الزائدة الأذينية اليسرى والاستئصال.
إذا كان لدى المريض رجفان أذيني ورفرفة أذينية (AFL)،
أثناء إطلاق النبضات في استئصال الرجفان الأذيني والرفرفة الأذينية، قد يحدث تشنج إكليلي إذا أُجري الاستئصال قرب شريان إكليلي.
| الوقاية من التشنج الإكليلي قبل الاستئصال – Isoket مقابل النتروغليسرين | ||
|---|---|---|
| الدواء | Isoket (إيزوسوربيد ثنائي النترات) | النتروغليسرين |
| الغاية | وقاية أبطأ وأطول أمدًا من التشنج الإكليلي | وقاية سريعة وعلاج للتشنج الإكليلي |
| آلية العمل | مانح NO → توسع الشرايين الإكليلية | مانح NO → توسع الشرايين الإكليلية |
| الإعطاء | دفعة وريدية 1–2 mg | دفعة وريدية 50–200 µg |
| بدء التأثير | 3–5 دقائق | 1–2 دقيقة |
| مدة التأثير | 30–60 دقيقة | 5–10 دقائق |
| خطر هبوط ضغط الدم | أعلى (مدة أطول) | أقل (مدة أقصر) |
تغيرات تخطيط القلب الكهربائي أثناء الاستئصال في منطقة البرزخ التاجي والبرزخ ثلاثي الشرف:
النبضات الكهربائية في الاستئصال بالمجال النبضي انتقائية قلبياً:
| النبضات الكهربائية في الاستئصال بالمجال النبضي |
|---|
| لا تُسبب تضيق الأوردة الرئوية |
| لا تُسبب ناسورًا أذينيًا-مريئيًا |
| لا تُسبب إصابة العصب الحجابي |
بعد استئصال الرجفان الأذيني، يمكن التحقق من نجاح الإجراء بثلاث طرق:
| التحقق من نجاح استئصال الرجفان الأذيني | |||
|---|---|---|---|
| الطريقة | موضع التنبيه | ما يتم تقييمه | النجاح |
| التنبيه من الأوردة الرئوية | بالتتابع من كل وريد رئوي (باستخدام قسطرة Farawave) | هل تنتشر النبضات من الوريد إلى الأذين الأيسر | عدم وجود استجابة أذينية = الوريد معزول |
| Burst pacing | من الجيب التاجي (قسطرة CS) | تحريض الرجفان الأذيني بعد الـ bursts (8–10 منبهات) | لا يتم تحريض الرجفان الأذيني أو لا يستمر الرجفان الأذيني > 1 دقيقة = نجاح |
| Ramp pacing | من الجيب التاجي (قسطرة CS) | هل يتم تحريض الرجفان الأذيني أثناء التنبيه مع تقصير تدريجي لطول الدورة | لا يتم تحريض الرجفان الأذيني أو لا يستمر الرجفان الأذيني > 1 دقيقة = نجاح |
أثناء الاستئصال بالمجال النبضي يحدث التحليل الكهربائي الغشائي للخلايا العضلية القلبية، وهو إحداث ثقوب في غشاء الخلية بواسطة مجال كهربائي. يتلو ذلك موتٌ مبرمج للخلايا (apoptosis). تتحرر إنزيمات قلبية نوعية من الخلايا العضلية القلبية المتأذية وترتفع إلى مستويات عالية خلال 24 ساعة.
| الإنزيمات القلبية النوعية خلال 24 ساعة بعد الاستئصال بالمجال النبضي | |
|---|---|
| الإنزيم | القيمة |
| التروبونين | 1500 ng/l (±500) |
| CK | 300 ng/l (±100) |
| CK-MB | 35 mg/l (±10) |
أثناء الاستئصال بالمجال النبضي يحدث انحلال دم، يتظاهر بعد الإجراء ببيلة دموية عيانية.
يُقيَّم نجاح الاستئصال بوجود نكس للرجفان الأذيني خلال سنة واحدة بعد الاستئصال.
| نجاح استئصال الرجفان الأذيني (خلال 12 شهرًا) | |
|---|---|
| تصنيف الرجفان الأذيني | النجاح |
| الرجفان الأذيني الانتيابي | 66–82 % |
| الرجفان الأذيني المستمر | 56–72 % |
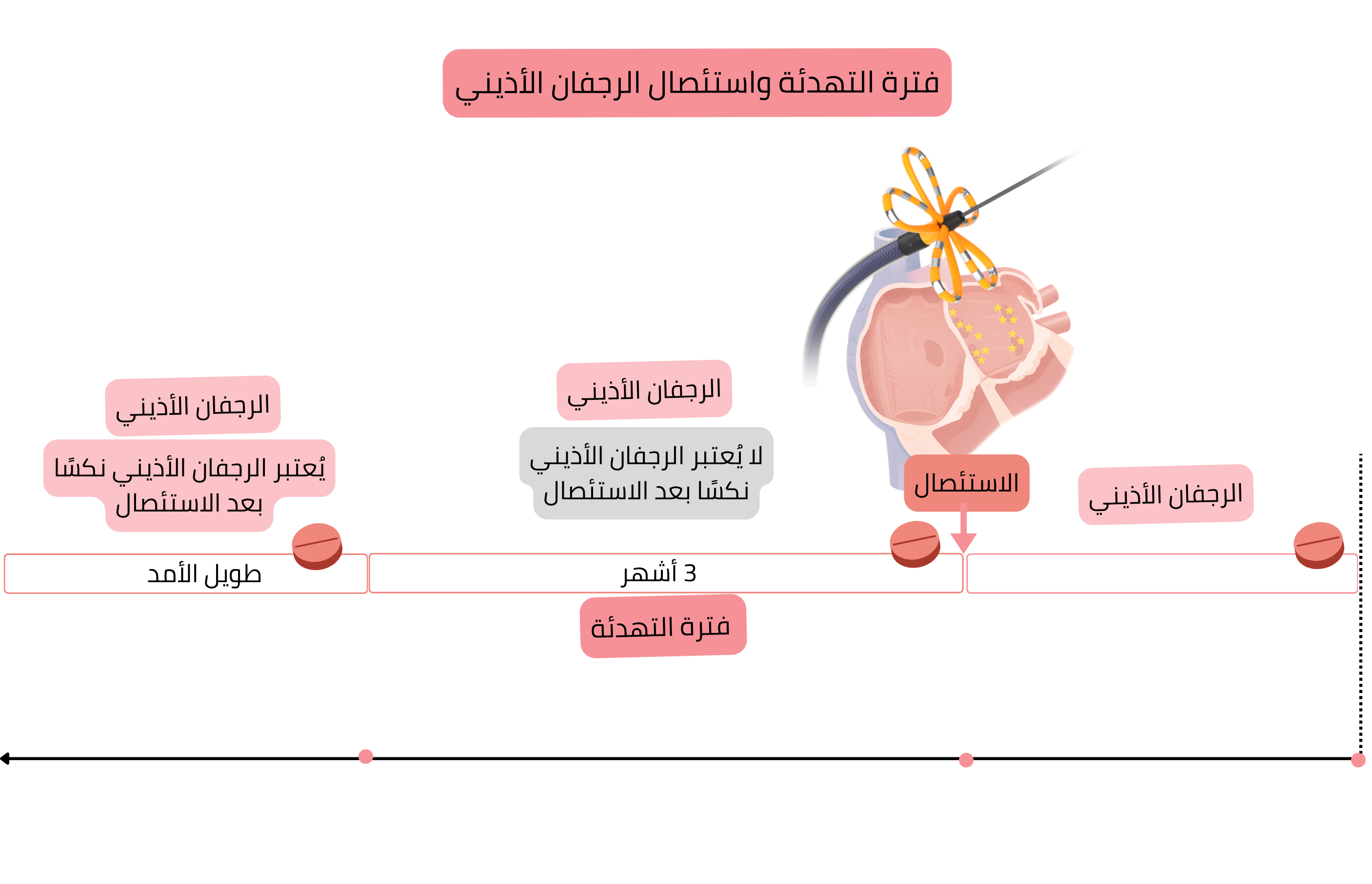
فترة الـ Blanking
| العلاج خلال فترة الـ blanking (3 أشهر بعد الاستئصال) | ||
|---|---|---|
| العلاج | المدة | ملاحظة |
| مضادات اضطراب النظم | 3 أشهر | تُعطى بغض النظر عما إذا كان النظم الجيبي موجودًا أو الرجفان الأذيني موجودًا. |
| العلاج المضاد للتخثر | شهران | يُعطى بغض النظر عن درجة CHA2DS2-VA |
في نكس الرجفان الأذيني بعد الاستئصال—عزل الأوردة الرئوية (بطاقة المجال النبضي)، قد يحدث إعادة اتصال وريد رئوي مع الأذين الأيسر. يحدث إعادة الاتصال غالبًا في:
قد تحدث مضاعفات أثناء وبعد استئصال الرجفان الأذيني بالمجال النبضي، لكنها نادرة جدًا. تبلغ نسبة حدوث المضاعفات:
تُدرج المضاعفات الكبرى والصغرى في الجدول التالي:
| المضاعفات الكبرى للاستئصال بالمجال النبضي | |
|---|---|
| الإجمالي | 0.98 % |
| اندحاس تاموري | 0.36 % |
| مضاعفة وعائية (تتطلب تدخلاً) | 0.30 % |
| تشنج إكليلي | 0.14 % |
| سكتة دماغية | 0.12 % |
| انحلال دم مع فشل كلوي حاد | 0.03 % |
| وفاة | 0.03 % |
| أخرى (خثار، صمة هوائية إكليلية) | 0.006 % |
| ناسور مريئي | 0 % |
| تضيق الوريد الرئوي | 0 % |
| إصابة العصب الحجابي (دائمة) | 0 % |
| المضاعفات الصغرى للاستئصال بالمجال النبضي | |
|---|---|
| الإجمالي | 3.21 % |
| مضاعفات وعائية (لا تتطلب تدخلاً) | 2.20 % |
| انصباب تاموري (لا يتطلب تدخلاً) | 0.33 % |
| مضاعفات صغرى أخرى (ورم دموي، اضطرابات نظم) | 0.32 % |
| التهاب التامور | 0.17 % |
| نوبة نقص تروية عابرة | 0.12 % |
| إصابة العصب الحجابي (مؤقتة) | 0.06 % |
لدى 5–15% من المرضى يحدث نقص تروية دماغية صامتة لا عرضية أثناء الاستئصال بالمجال النبضي.
| استئصال الرجفان الأذيني | الفئة |
|---|---|
| يُوصى بالاستئصال بالمجال النبضي (وليس بالترددات الراديوية أو بالتبريد) كطريقة مفضلة لاستئصال الرجفان الأذيني. | I |
يُوصى بالاستئصال بالمجال النبضي لدى مرضى الرجفان الأذيني الانتيابي أو المستمر إذا كان الرجفان الأذيني عرضيًا:
|
I |
| يُوصى بالاستئصال بالمجال النبضي لدى المرضى المصابين باعتلال عضلة قلب مُحَرَّض بالتسرع بسبب الرجفان الأذيني. | I |
| ينبغي النظر في الاستئصال بالمجال النبضي لدى مرضى الرجفان الأذيني الذين لديهم توقفات عرضية ما قبل-تلقائية. | IIa |
في نكس الرجفان الأذيني، يمكن تكرار الاستئصال بالمجال النبضي (ليس قبل 3 أشهر) إذا كان الرجفان الأذيني عرضيًا:
|
IIa |
| قبل استئصال الرجفان الأذيني، ينبغي النظر في تصوير الأذين الأيسر والأوردة الرئوية بالتصوير الوعائي بالطبقي المحوري أو بالرنين المغناطيسي لتقييم تشريح الأوردة الرئوية. | IIa |
يمكن النظر في استراتيجية “pace and ablate” لدى مرضى الرجفان الأذيني العرضي الذين فشل لديهم ما يلي:
|
IIa |
| العلاج المضاد للتخثر واستئصال الرجفان الأذيني | الفئة |
|---|---|
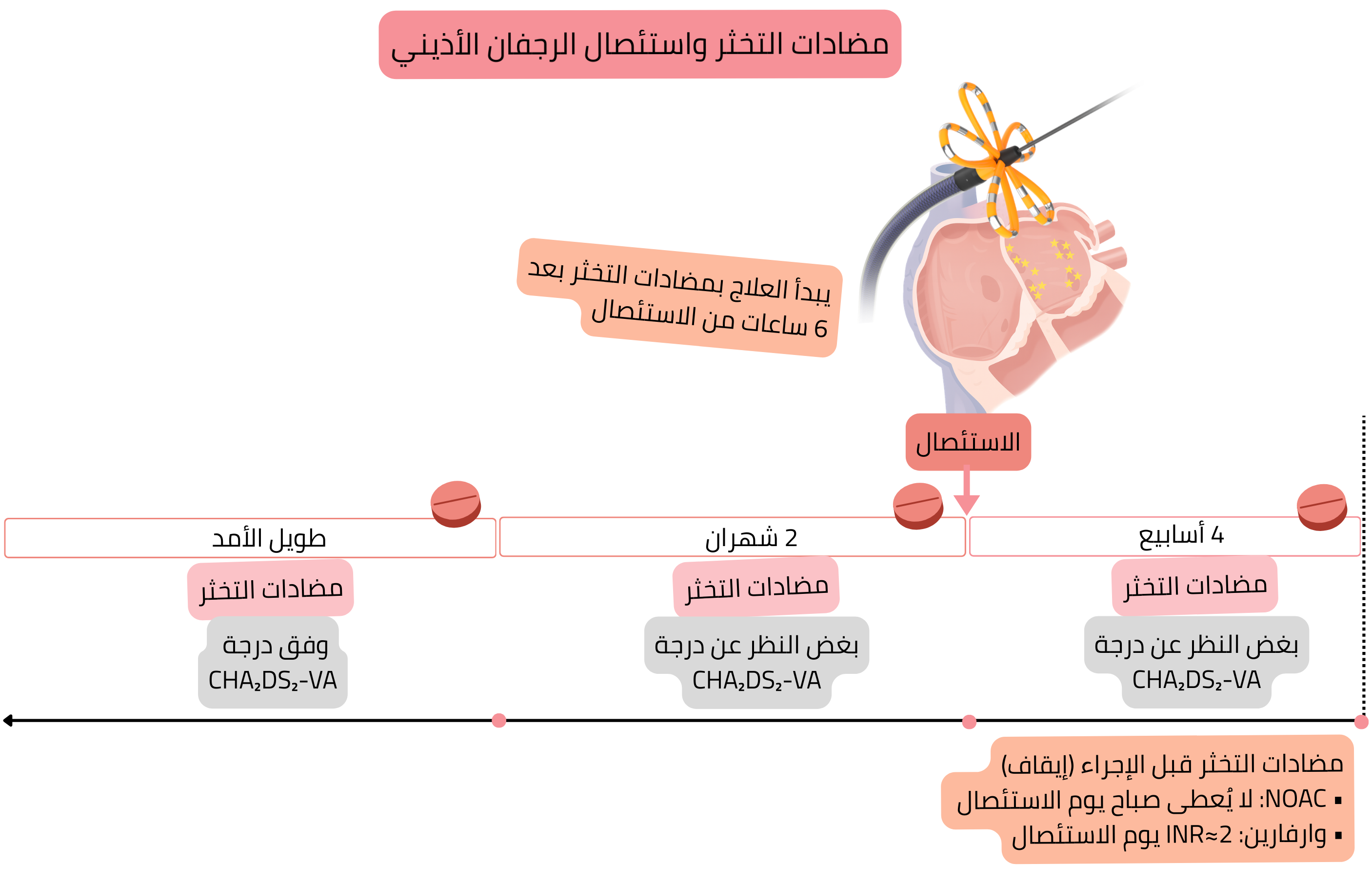
| يُوصى بالعلاج المضاد للتخثر لمدة لا تقل عن 4 أسابيع قبل استئصال الرجفان الأذيني، بغض النظر عن درجة CHA₂DS₂-VA. | I |
| يُوصى بعدم تناول العلاج المضاد للتخثر من نوع NOAC في صباح يوم استئصال الرجفان الأذيني. | I |
| يُوصى ببدء العلاج المضاد للتخثر من نوع NOAC بعد 6 ساعات من استئصال الرجفان الأذيني إذا لم تكن هناك علامات نزف. | I |
| أثناء علاج الوارفارين، يُوصى بإجراء استئصال الرجفان الأذيني مع INR علاجي يقارب 2.0 في يوم الإجراء. | I |
| يُوصى بالعلاج المضاد للتخثر خلال الشهرين الأولين بعد استئصال الرجفان الأذيني، بغض النظر عن نجاح الاستئصال وبغض النظر عن درجة CHA₂DS₂-VA. | I |
| بعد شهرين من استئصال الرجفان الأذيني، يُستطب العلاج المضاد للتخثر طويل الأمد وفقًا لدرجة CHA₂DS₂-VA، بغض النظر عن نجاح الاستئصال. | I |
| يُوصى بالعلاج المضاد لاضطراب النظم (بروبافينون، فليكاينيد، سوتالول، حاصرات بيتا) خلال الأشهر الثلاثة الأولى بعد استئصال الرجفان الأذيني، بغض النظر عن نجاح الاستئصال. | I |
| بعد 3 أشهر من استئصال الرجفان الأذيني، يُستطب العلاج المضاد لاضطراب النظم وفقًا لنكس الرجفان الأذيني. | I |
| يمكن النظر في استئصال الرجفان الأذيني إذا كان المريض يتلقى علاجًا مزدوجًا مضادًا للتخثر/الصفيحات (مثلًا NOAC + كلوبيدوغريل). | IIa |
| استئصال الرجفان الأذيني أثناء جراحة القلب | الفئة |
|---|---|
| لدى مريض يخضع لجراحة قلب على الصمام التاجي، يُوصى بإجراء استئصال جراحي متزامن للرجفان الأذيني باستخدام إجراء Cox-Maze IV. | I |
| لدى مريض يخضع لجراحة قلب غير جراحة الصمام التاجي، ينبغي النظر في إجراء استئصال جراحي متزامن للرجفان الأذيني باستخدام إجراء Cox-Maze IV. | IIa |
| أثناء جراحة القلب، يُوصى باستبعاد وجود خثرة في الأذين الأيسر قبل الاستئصال الجراحي للرجفان الأذيني. | I |
هذه الإرشادات غير رسمية ولا تمثل إرشادات رسمية صادرة عن أي جمعية مهنية في أمراض القلب. وهي مخصصة لأغراض تعليمية وإعلامية فقط.
