

내분비질환은 호르몬 및 대사 변화를 유발하며, 이는 심방 재형성을 초래하여 점진적으로 심방세동의 기질을 형성한다.
내분비질환의 적절한 치료는 심방세동의 예방 및 관리에 필수적이다.
새로 진단된 모든 심방세동 환자에서 갑상선 기능(TSH, fT4)을 평가해야 한다.
Amiodarone은 1–3개월 치료 후 환자의 15–20%에서 갑상선 기능 이상을 유발한다:
Amiodarone 300 mg 볼루스는 일시적으로 fT4 또는 TSH 수치를 변화시킬 수 있으나,
심방세동과 관련된 내분비질환:
| 심방세동과 관련된 내분비질환 | |
|---|---|
갑상선기능저하증
| |
갑상선기능항진증
| |
말단비대증
| |
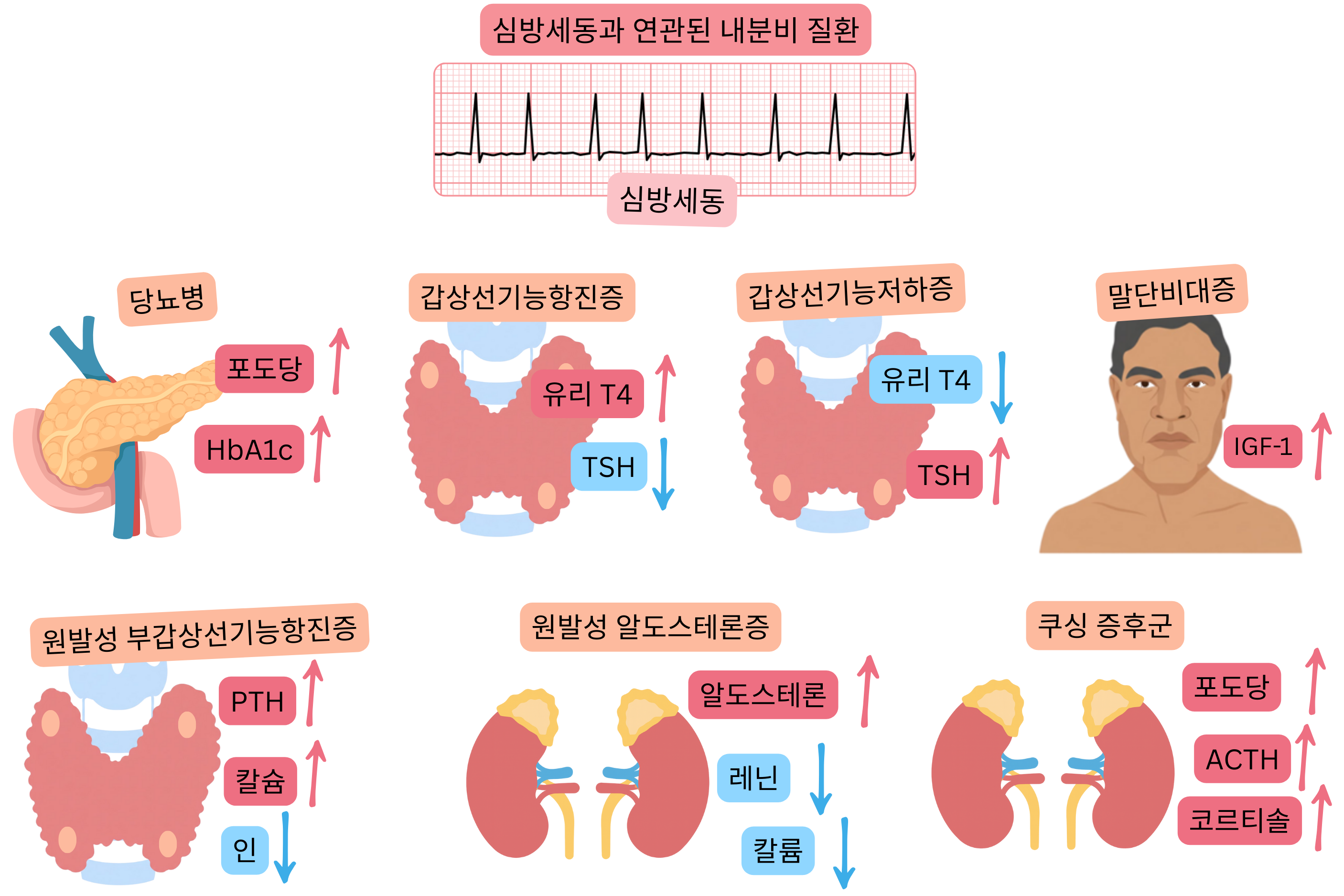
| 심방세동과 관련된 내분비질환 | |
|---|---|
원발성 알도스테론증
| |
당뇨병 (DM)
| |
원발성 부갑상선기능항진증
| |
쿠싱 증후군
| |
| 내분비질환과 심방세동 | 권고 등급 |
|---|---|
새로 진단된 모든 심방세동 환자에서 다음을 권고한다:
|
I |
이 지침은 비공식적이며 어떤 전문 심장학 학회에서 발행한 공식 지침을 대표하지 않습니다. 교육 및 정보 제공 목적으로만 사용됩니다.
