Endokrinopathien und Vorhofflimmern
Endokrine Erkrankungen führen zu hormonellen und metabolischen Veränderungen, die ebenfalls ein atriales Remodelling verursachen und dadurch progredient ein Substrat für Vorhofflimmern (VHF) schaffen.
Eine adäquate Behandlung der endokrinen Erkrankung ist essenziell für die Prävention und das Management von VHF.
Bei jedem neu diagnostizierten VHF muss die Schilddrüsenfunktion (TSH, fT4) bestimmt werden.
Amiodaron induziert bei 15–20% der Patienten nach 1–3 Monaten Therapie eine Schilddrüsenfunktionsstörung:
- es verursacht häufiger eine Hypothyreose als eine Hyperthyreose im Verhältnis 4:1.
Ein Amiodaron-Bolus von 300 mg kann fT4- oder TSH-Werte vorübergehend verändern,
- die Hormonspiegel kehren innerhalb von 48 Stunden zum Ausgangswert zurück.
- es verursacht keine klinisch relevante Hypothyreose oder Hyperthyreose (bei Patienten ohne vorbestehende Schilddrüsenerkrankung).
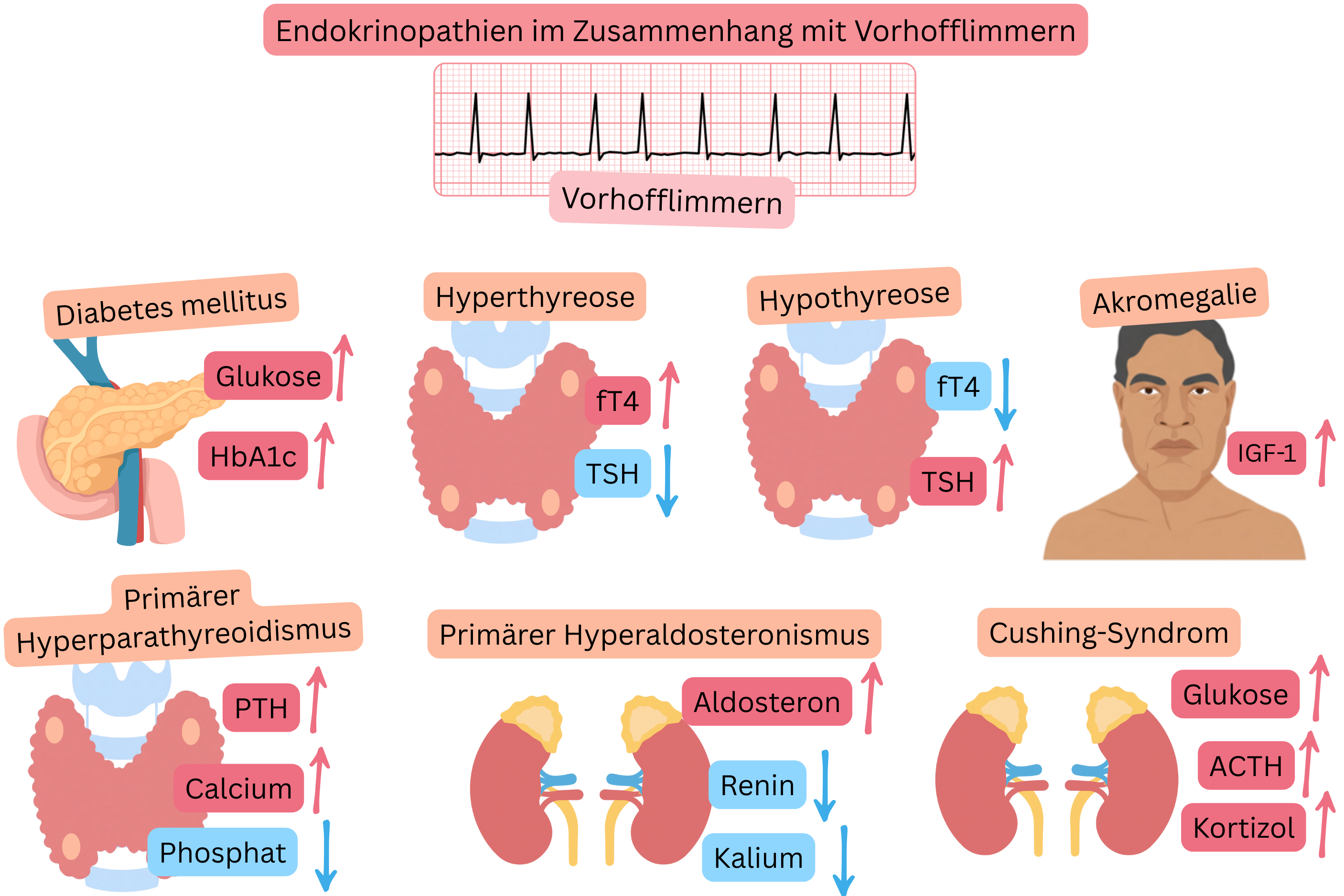
Endokrine Erkrankungen, die mit VHF assoziiert sind:
| Endokrine Erkrankungen, die mit Vorhofflimmern assoziiert sind |
Hypothyreose
- Prävalenz: 1%
- Diagnostik: fT4, TSH
- VHF-Prävalenz: 1%
- Mechanismus von VHF: Diastolische Dysfunktion → Vorhofdilatation und Remodelling
|
Hyperthyreose
- Prävalenz: 1%
- Diagnostik: fT4, TSH
- VHF-Prävalenz: 10–25%
- Mechanismus von VHF: T4/T3 erhöhen die Sensitivität β-adrenerger Rezeptoren → atriales Remodelling
|
Akromegalie
- Prävalenz: 1/10 000
- Diagnostik: Wachstumshormon (GH)
- VHF-Prävalenz: 7%
- Mechanismus von VHF: Vorhofvergrößerung und Fibrose
|
| Endokrine Erkrankungen, die mit Vorhofflimmern assoziiert sind |
Primärer Hyperaldosteronismus
- Prävalenz: 5–10% bei hypertensiven Patienten, 20–30% bei therapieresistenter Hypertonie
- Diagnostik: Hypokaliämie, schlecht kontrollierte Hypertonie, Renin
- VHF-Prävalenz: 5–15%, bei therapieresistenter Hypertonie 15–25%
- Mechanismus von VHF: Hypertonie und Hypokaliämie → Vorhofdilatation und elektrisches Remodelling
|
Diabetes mellitus (DM)
- Prävalenz: 10% (DM2 = 90%, DM1 = 10%)
- Diagnostik: Nüchternglukose, HbA1c
- VHF-Prävalenz: 5–15%
- Mechanismus von VHF: Hyperglykämie → diastolische Dysfunktion → Vorhofdilatation und Remodelling
|
Primärer Hyperparathyreoidismus
- Prävalenz: 0.1%
- Diagnostik: Hyperkalzämie, Hypophosphatämie, ↑ Parathormon
- VHF-Prävalenz: 5–15%
- Mechanismus von VHF: Hyperkalzämie → elektrisches Remodelling → ektopische Aktivität + atriales Remodelling
|
Cushing-Syndrom
- Prävalenz: 1/100 000 (80% zentral, 20% peripher)
- Diagnostik: ACTH, 24-Stunden-Urin-Kortisol, Dexamethason-Test
- VHF-Prävalenz: 5–10%
- Mechanismus von VHF: Kortisolüberproduktion → Hypertonie, LV-Hypertrophie, atriales Remodelling
|
| Endokrinopathien und Vorhofflimmern |
Klasse |
Bei jedem Patienten mit neu diagnostiziertem Vorhofflimmern werden folgende Untersuchungen empfohlen:
- TSH, fT4 (Schilddrüsenparameter)
- Nüchternglukose, HbA1c (Diabetes mellitus)
- K (primärer Hyperaldosteronismus)
- Ca, P (primärer Hyperparathyreoidismus)
|
I |




