

内分泌疾患はホルモンおよび代謝変化を来し、心房リモデリングを惹起することで、進行性に心房細動の基質を形成する。
心房細動の予防および管理には、内分泌疾患の適切な治療が不可欠である。
新規診断の心房細動では、すべての症例で甲状腺機能(TSH、fT4)を評価する。
アミオダロンは治療開始後1–3か月で15–20%の患者に甲状腺機能異常を誘発する:
アミオダロン300 mgのボーラス投与は一過性にfT4またはTSH値を変動させることがあるが、
心房細動と関連する内分泌疾患:
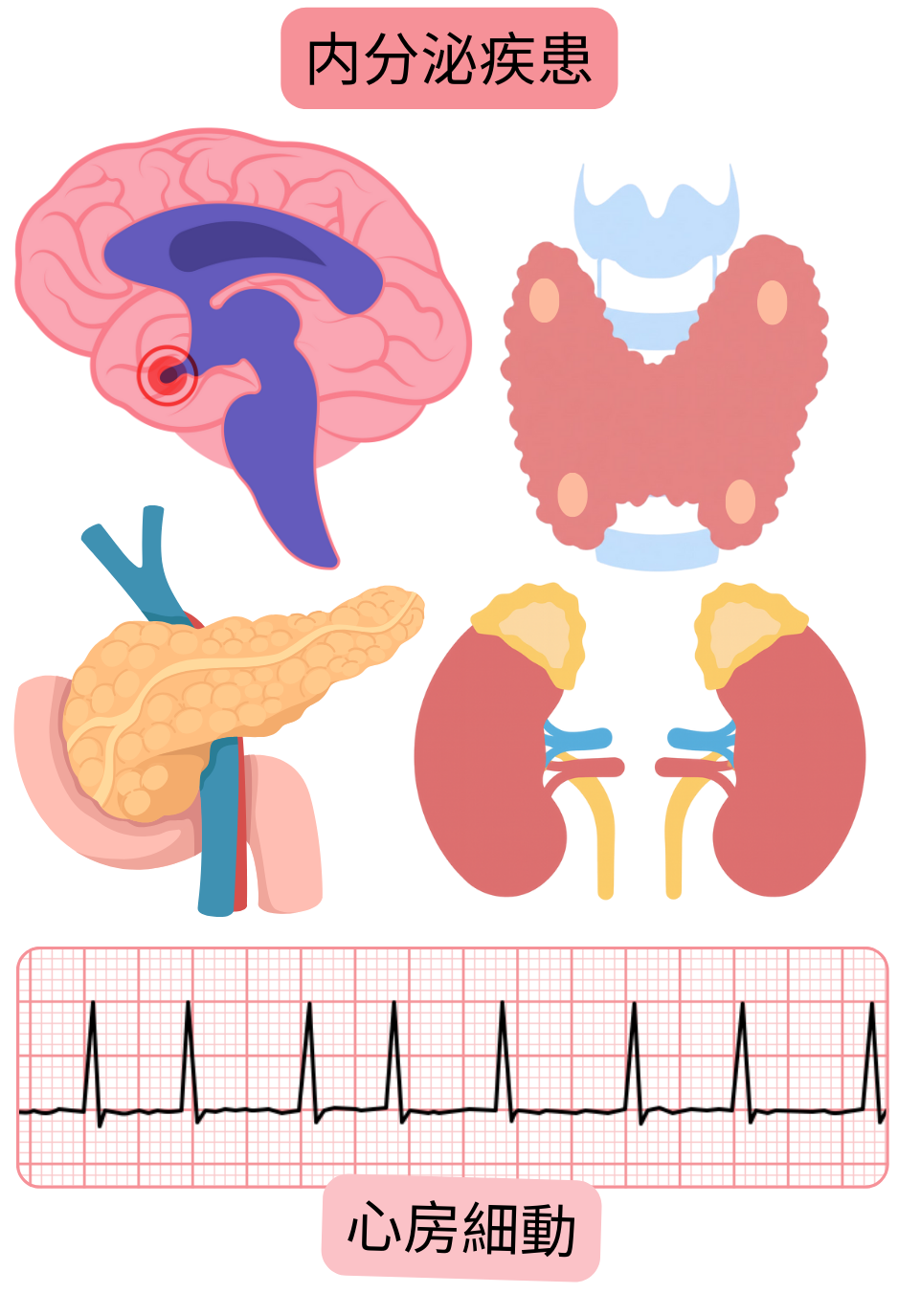
| 心房細動と関連する内分泌疾患 | |
|---|---|
甲状腺機能低下症
| |
甲状腺機能亢進症
| |
先端巨大症
| |

| 心房細動と関連する内分泌疾患 | |
|---|---|
原発性アルドステロン症
| |
糖尿病(DM)
| |
原発性副甲状腺機能亢進症
| |
クッシング症候群
| |
| 内分泌疾患と心房細動 | クラス |
|---|---|
新規診断の心房細動患者では、以下を推奨する:
|
I |
これらのガイドラインは非公式であり、いかなる専門的な心臓病学会が発行した正式なガイドラインを代表するものではありません。教育および情報提供のみを目的としています。
