

誘発性心房細動とは、心房細動発作に明確な誘因が存在することを指す。
心房細動の代表的誘因として、急性重篤病態または急性高リスク病態がある。
敗血症は、心房細動の既往がない患者の最大20–46%で心房細動を来す。
急性重篤病態
| 急性重篤病態と心房細動発症率 | |
|---|---|
| 急性重篤病態 | 心房細動発症率(%) |
| 心臓手術 | 30 – 60 % |
| 急性心不全 | 25 – 50 % |
| 敗血症 | 20 – 46 % |
| 急性呼吸窮迫症候群(ARDS) | 20 – 40 % |
| 脳卒中 | 10 – 30 % |
| 心筋梗塞(STEMI / NSTEMI) | 10 – 22 % |
| 集中治療室入室患者 | 5 – 25 % |
| 肺塞栓症 | 5 – 15 % |
| 大量出血 | 3 – 5 % |
急性高リスク病態
| 急性高リスク病態と心房細動発症率 | |
|---|---|
| 急性高リスク病態 | 心房細動発症率(%) |
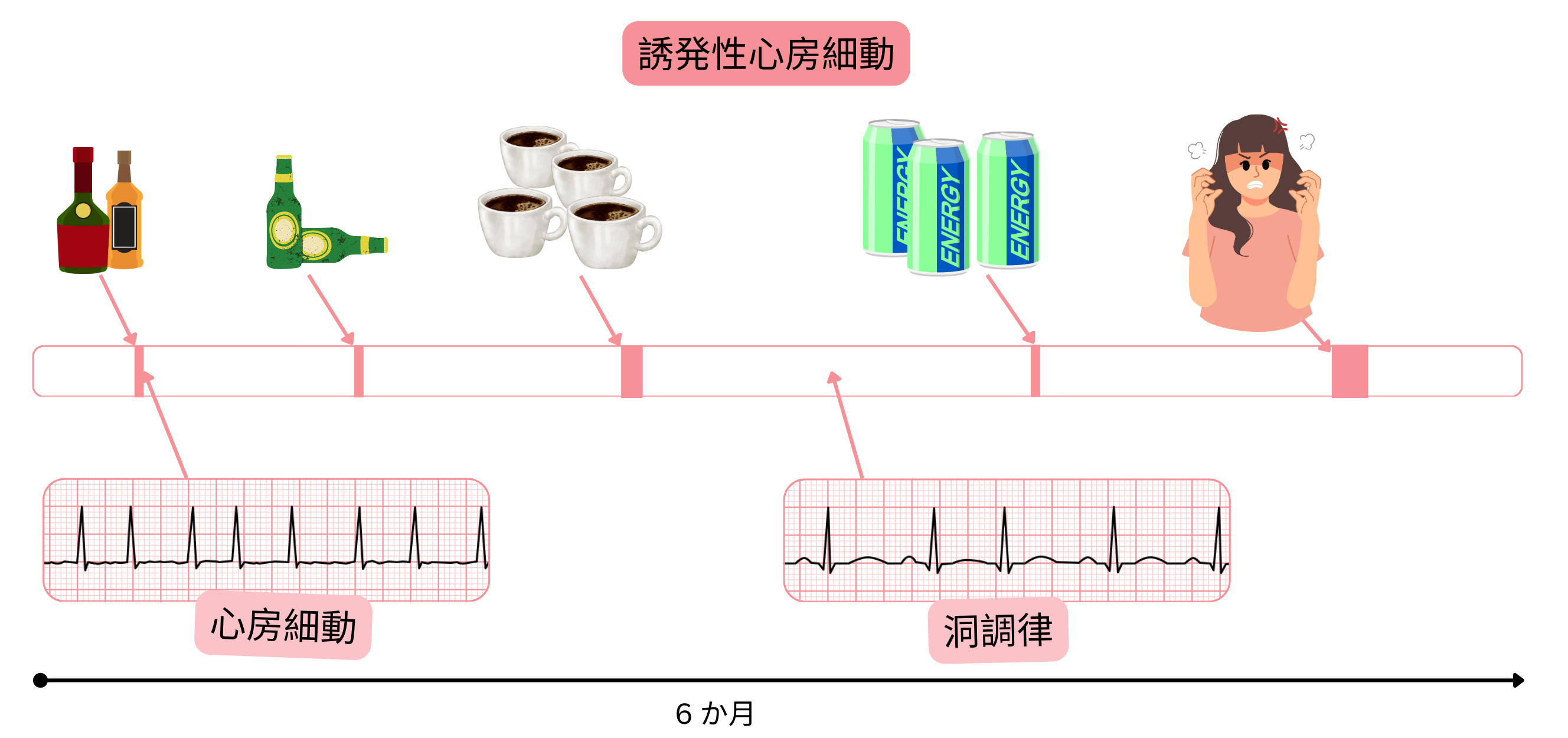
| 過度の飲酒 | 20 – 30 % |
| 薬物使用(コカイン、メタンフェタミン、エクスタシー) | 5 – 15 % |
| 過度の身体活動 | 2 – 4 % |
| 極度のストレス | 2 – 4 % |
| 過度の日光曝露 | 1 – 3 % |
| 過度のコーヒー摂取 | 1 – 2 % |
| エナジードリンク過剰摂取 | 1 – 2 % |
| 薬物使用(マリファナ) | 1 – 2 % |
しかし臨床的には、誘因を除去すれば心房細動が消失するとは限らない。
既知の誘因後にのみ発作が生じる誘発性心房細動は極めて稀である。
ループレコーダーにより誘発性心房細動が明確に確認され、
誘発性心房細動の治療は、可能であれば誘因の除去と、SKCアルゴリズムに基づく管理である。
誘発性心房細動と「通常」の心房細動は血栓塞栓症リスクが同等である。
誘発性心房細動における抗凝固療法は、CHA2DS2-VAスコアに基づき適応判断する。
| 誘発性心房細動 | クラス |
|---|---|
| 誘発性心房細動における抗凝固療法の適応は、CHA2DS2-VAスコアに基づき判断する。 | I |
| 誘発性心房細動が疑われる場合、症状出現中に心電図スマートデバイス(心電図機能付き時計、心電図機能付き血圧計、心電図カード)を用いて心電図記録を行うべきである。 | IIa |
| 明確な誘因(過度の飲酒、敗血症、ストレス、エナジードリンク)が除去された場合、抗凝固療法の中止を考慮してよい。 | IIb |
| 誘発性心房細動を確定的に確認するため、植込み型ループレコーダーの植込みを考慮してよい。 | IIb |
これらのガイドラインは非公式であり、いかなる専門的な心臓病学会が発行した正式なガイドラインを代表するものではありません。教育および情報提供のみを目的としています。
