O flutter auricular (AFl) partilha os mesmos fatores de risco que a fibrilhação auricular (FA). Em aurículas remodeladas, mais frequentemente na aurícula direita, desenvolve-se um circuito de reentrada ao longo do qual o impulso elétrico pode circular, mais frequentemente a uma frequência de 240–300/min.
Para que o impulso comece a circular num circuito de reentrada, é necessário um trigger; os triggers mais frequentes são:
- extrassístole auricular
- FA (episódio curto)
20 % dos doentes com FA também apresentam AFl (típico ou atípico).
Em 50 % dos doentes com AFl, a FA desenvolve-se no futuro.
O risco tromboembólico no AFl é o mesmo que na FA:
- por conseguinte, a anticoagulação no AFl é iniciada como na FA, de acordo com o score CHA2DS2-VA.
O AFl é classificado de acordo com a localização do circuito de reentrada e a direção de rotação do impulso em:
- AFl típico
- AFl típico CCW (Counter-Clockwise)
- AFl típico CW (Clockwise)
- AFl atípico
O AFl está presente em 1 % da população, dos quais:
- AFl típico CCW (80 %)
- AFl típico CW (10 %)
- AFl atípico (10 %)
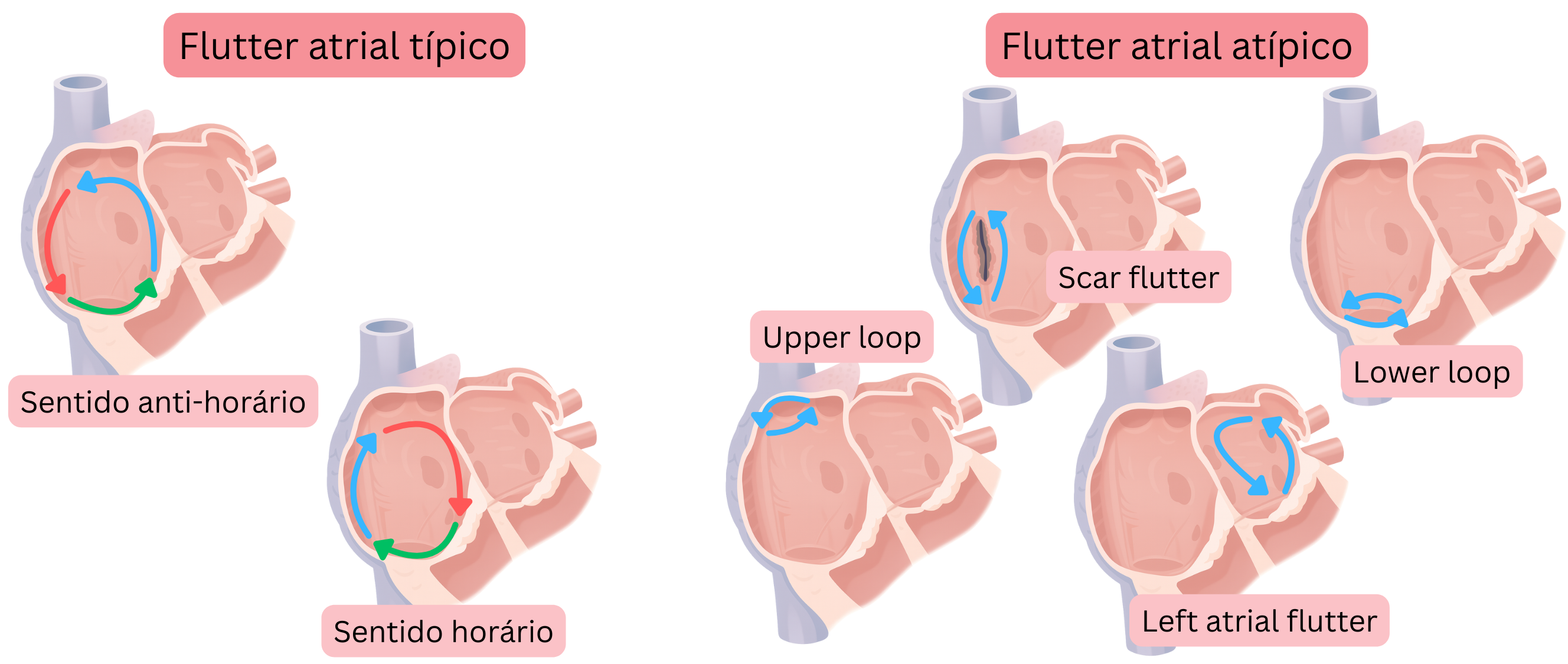
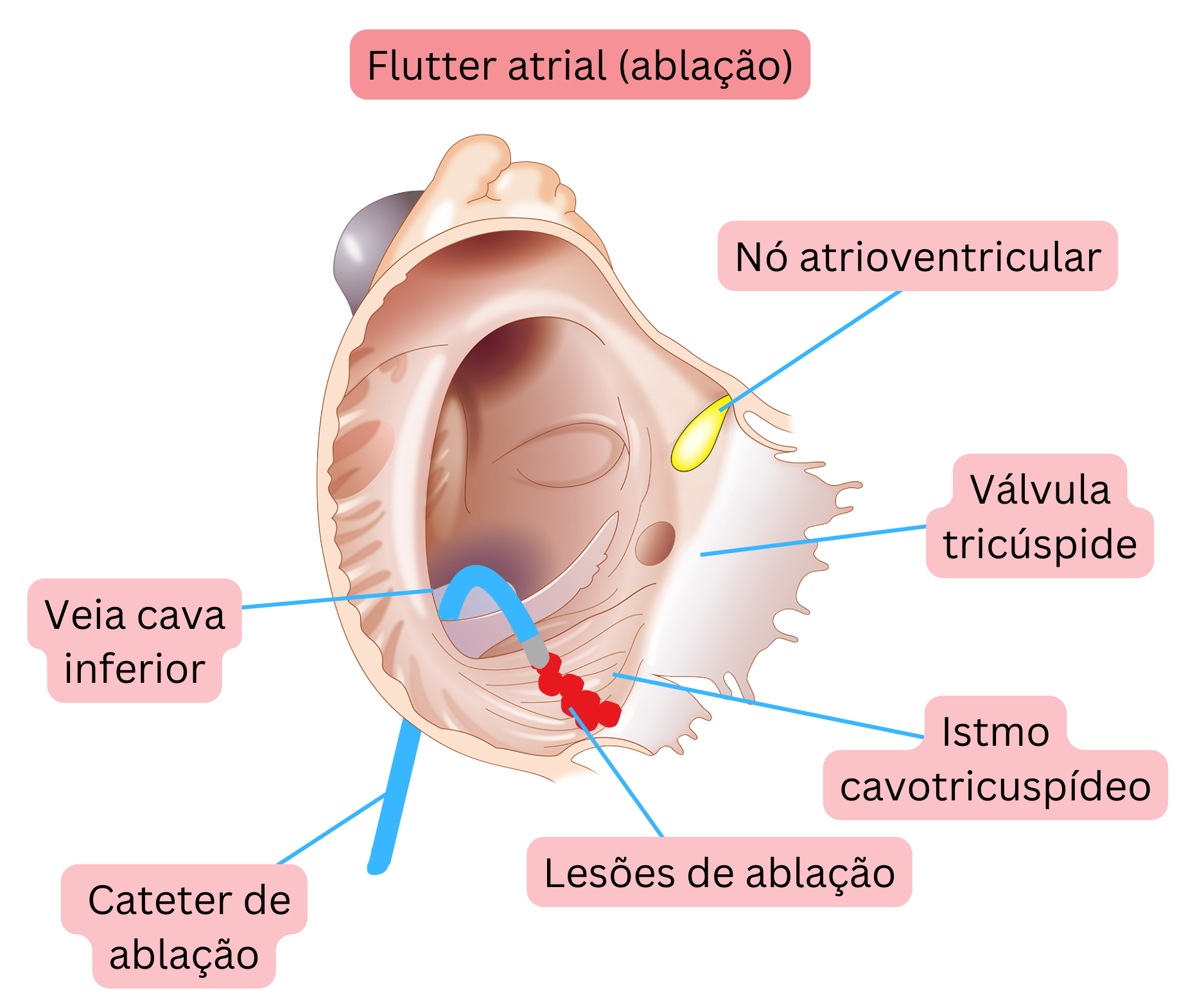
AFl típico significa que o circuito de reentrada está localizado na aurícula direita e decorre da seguinte forma:
- Descendo pela parede livre da aurícula direita (anterior à crista terminalis)
- Através do istmo cavotricúspide (CTI)
- Subindo pelo septo auricular
- Depois através do teto da aurícula direita de volta à parede livre da aurícula direita.
- O diâmetro da reentrada é aproximadamente 3 cm, correspondendo a um comprimento do trajeto de reentrada de aproximadamente 9 cm.
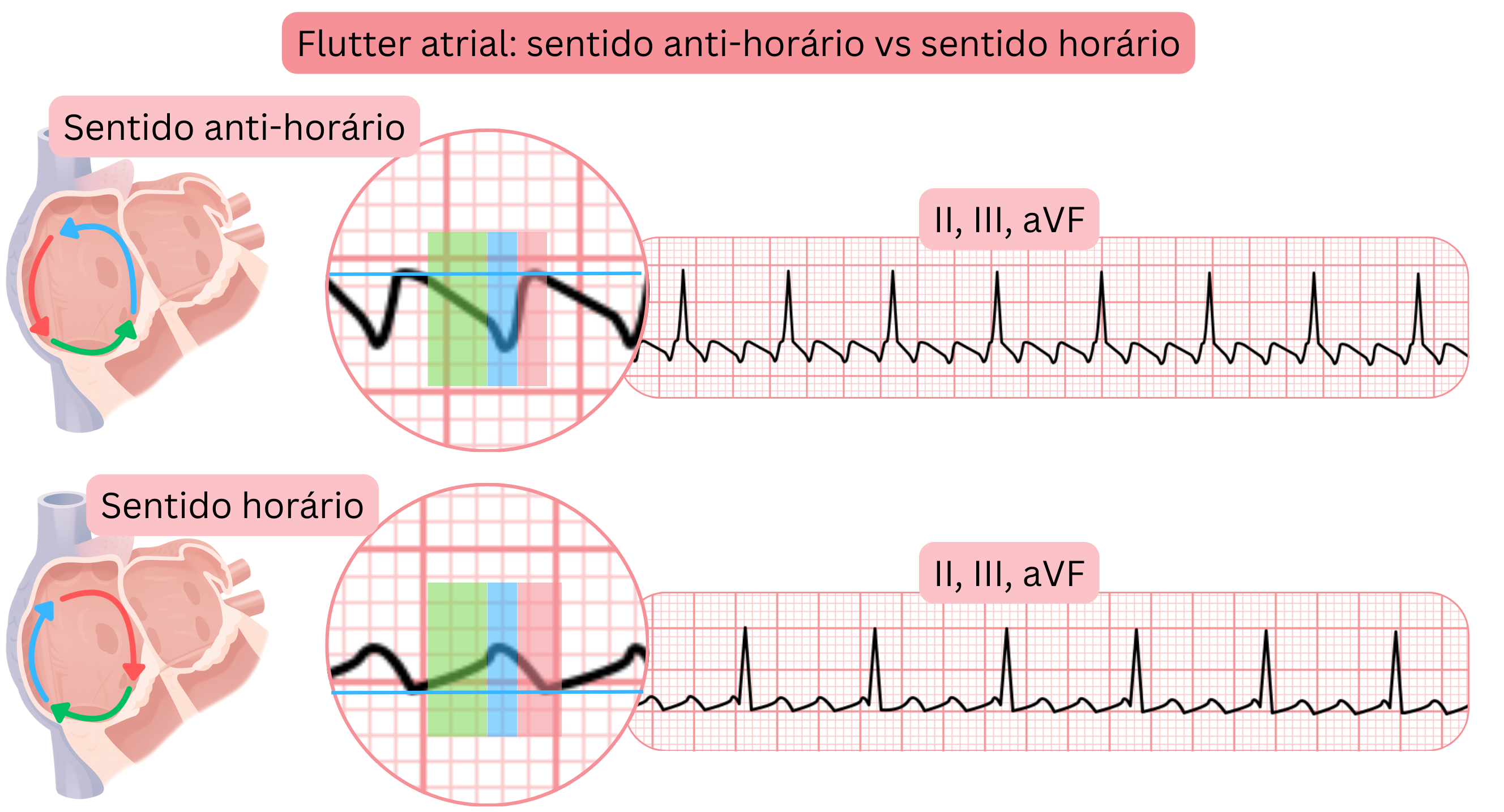
- Dependendo da direção de rotação do impulso dentro do circuito de reentrada, o AFl típico divide-se em:
- AFl CCW (Counter-Clockwise)
- o impulso roda no sentido anti-horário
- AFl CW (Clockwise)
- o impulso roda no sentido horário
AFl atípico significa que o circuito de reentrada difere do AFl típico.
- No AFl atípico, a reentrada pode ocorrer em qualquer região anatómica da aurícula esquerda ou direita.
- O AFl atípico não é classificado de acordo com a direção de rotação do impulso.
- O diâmetro da reentrada no AFl atípico é de pelo menos 1 cm, correspondendo a um comprimento do trajeto de reentrada de aproximadamente 3 cm.
AFl sem bloqueio significa que o nó AV começa a conduzir os impulsos de AFl para os ventrículos com condução 1:1 (sem bloqueio).
- A frequência ventricular resultante é 240–300/min (o doente encontra-se hemodinamicamente instável).
- O AFl sem bloqueio pode ocorrer
- durante o tratamento da FA com antiarrítmicos da classe IC (Propafenona, Flecainida).
- Por conseguinte, os antiarrítmicos da classe IC são administrados em conjunto com fármacos que abrandam a condução nodal AV (betabloqueadores, Verapamilo, Diltiazem).
- O risco de AFl sem bloqueio é 2–6 %
- em doentes com FA ou AFl tratados com antiarrítmicos da classe IC sem fármacos bloqueadores do nó AV,
- 20 % dos doentes com FA também apresentam AFl, que pode não estar documentado no ECG.
Mecanismo de AFl sem bloqueio durante terapêutica com antiarrítmicos da classe IC em doentes com AFl:
- Os antiarrítmicos da classe IC abrandam a condução dentro do circuito de reentrada.
- Um impulso que circula a aproximadamente 300/min é abrandado para 200–240/min.
- O impulso passa assim a circular mais lentamente no circuito de reentrada e, a cada “volta”, começa a conduzir para os ventrículos através do nó AV,
- porque os impulsos atingem o nó AV a uma frequência em que a condução 1:1 se torna possível.
- A frequências mais elevadas, os impulsos encontram o período refratário efetivo do nó AV,
- e o nó AV bloqueia a condução, por exemplo com condução 2:1 ou 3:1.
Ao tratar FA ou AFl com antiarrítmicos da classe IC, devem sempre ser coadministrados fármacos bloqueadores do nó AV:
- Betabloqueadores, Verapamilo ou Diltiazem,
- os fármacos bloqueadores do nó AV previnem a ocorrência de AFl 1:1 sem bloqueio.
Para o tratamento do AFl, recomenda-se ablação por radiofrequência, uma vez que a terapêutica antiarrítmica tem efeito limitado.
- O princípio do tratamento farmacológico do AFl é abrandar a condução do AFl através do nó AV,
- de modo que o AFl seja conduzido aos ventrículos a uma frequência <100/min.
- Utilizam-se fármacos bloqueadores do nó AV: betabloqueadores, Verapamilo, Diltiazem.
- A terapêutica farmacológica geralmente não consegue terminar o circuito de reentrada.
- Os antiarrítmicos da classe IC abrandam a reentrada, mas não a terminam; existe risco de AFl 1:1 sem bloqueio,
- por isso, os antiarrítmicos da classe IC são sempre administrados em conjunto com fármacos bloqueadores do nó AV:
- betabloqueadores, Verapamilo, Diltiazem.
| Flutter Auricular e Fibrilhação Auricular |
Classe |
| A anticoagulação no flutter auricular está indicada de acordo com o score CHA2DS2-VA. |
I |
| Para o tratamento do flutter auricular, recomenda-se ablação por radiofrequência. |
I |
Ao tratar fibrilhação auricular com antiarrítmicos da classe IC (Propafenona, Flecainida), recomenda-se também administrar
- fármacos bloqueadores do nó AV (betabloqueadores, Verapamilo ou Diltiazem),
- para prevenir flutter auricular 1:1 sem bloqueio
- (20 % dos doentes com fibrilhação auricular também apresentam flutter auricular).
|
I |