El aleteo auricular (AFl) comparte los mismos factores de riesgo que la fibrilación auricular (FA). En aurículas remodeladas, con mayor frecuencia en la aurícula derecha, se desarrolla un circuito de reentrada por el que el impulso eléctrico puede circular, habitualmente a una frecuencia de 240–300/min.
Para que el impulso comience a circular dentro de un circuito de reentrada, se requiere un desencadenante; los desencadenantes más frecuentes son:
- extrasístole auricular
- FA (episodio corto)
El 20 % de los pacientes con FA también presentan AFl (típico o atípico).
En el 50 % de los pacientes con AFl, la FA se desarrolla en el futuro.
El riesgo tromboembólico en el AFl es el mismo que en la FA:
- por lo tanto, el tratamiento anticoagulante en el AFl se inicia como en la FA, según la puntuación CHA2DS2-VA.
El AFl se clasifica según la localización del circuito de reentrada y la dirección de rotación del impulso en:
- AFl típico
- AFl típico CCW (Counter-Clockwise AFl)
- AFl típico CW (Clockwise AFl)
- AFl atípico
El AFl está presente en el 1 % de la población, de los cuales:
- AFl típico CCW (80 %)
- AFl típico CW (10 %)
- AFl atípico (10 %)
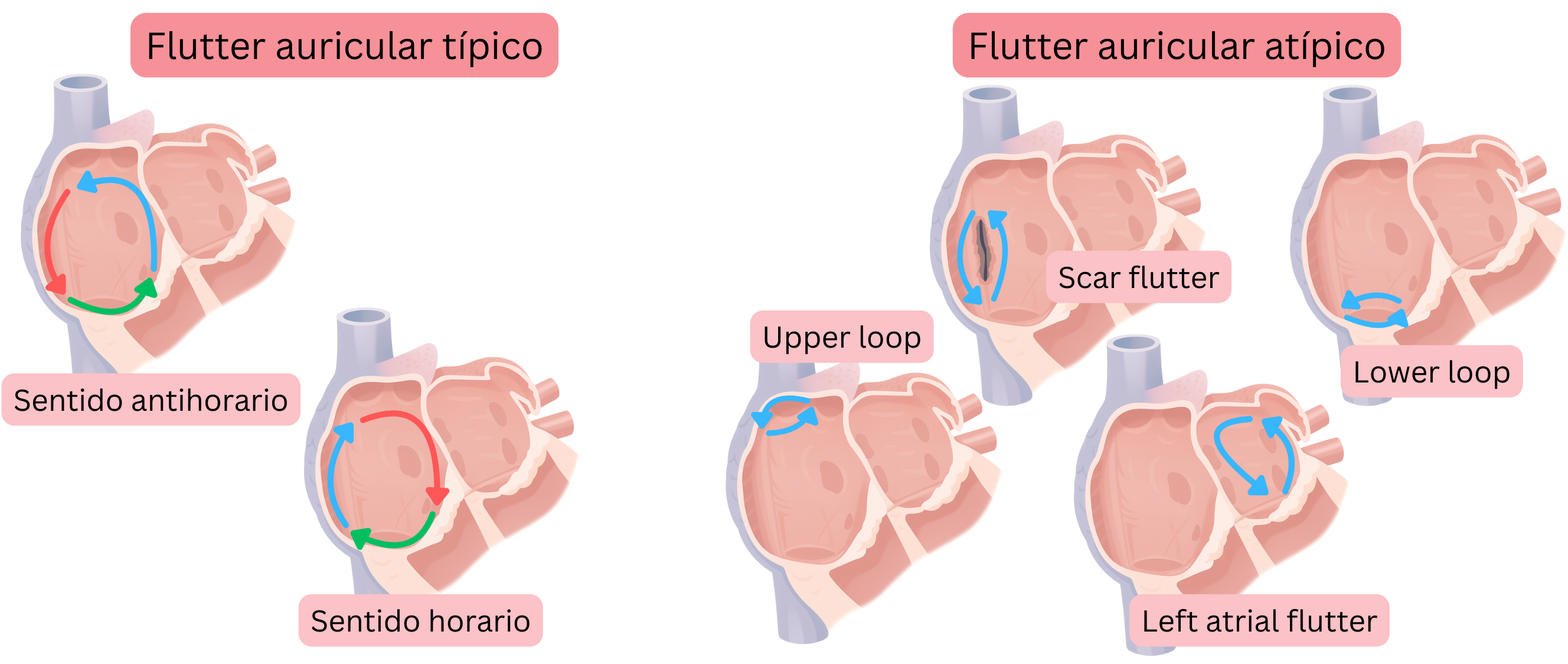
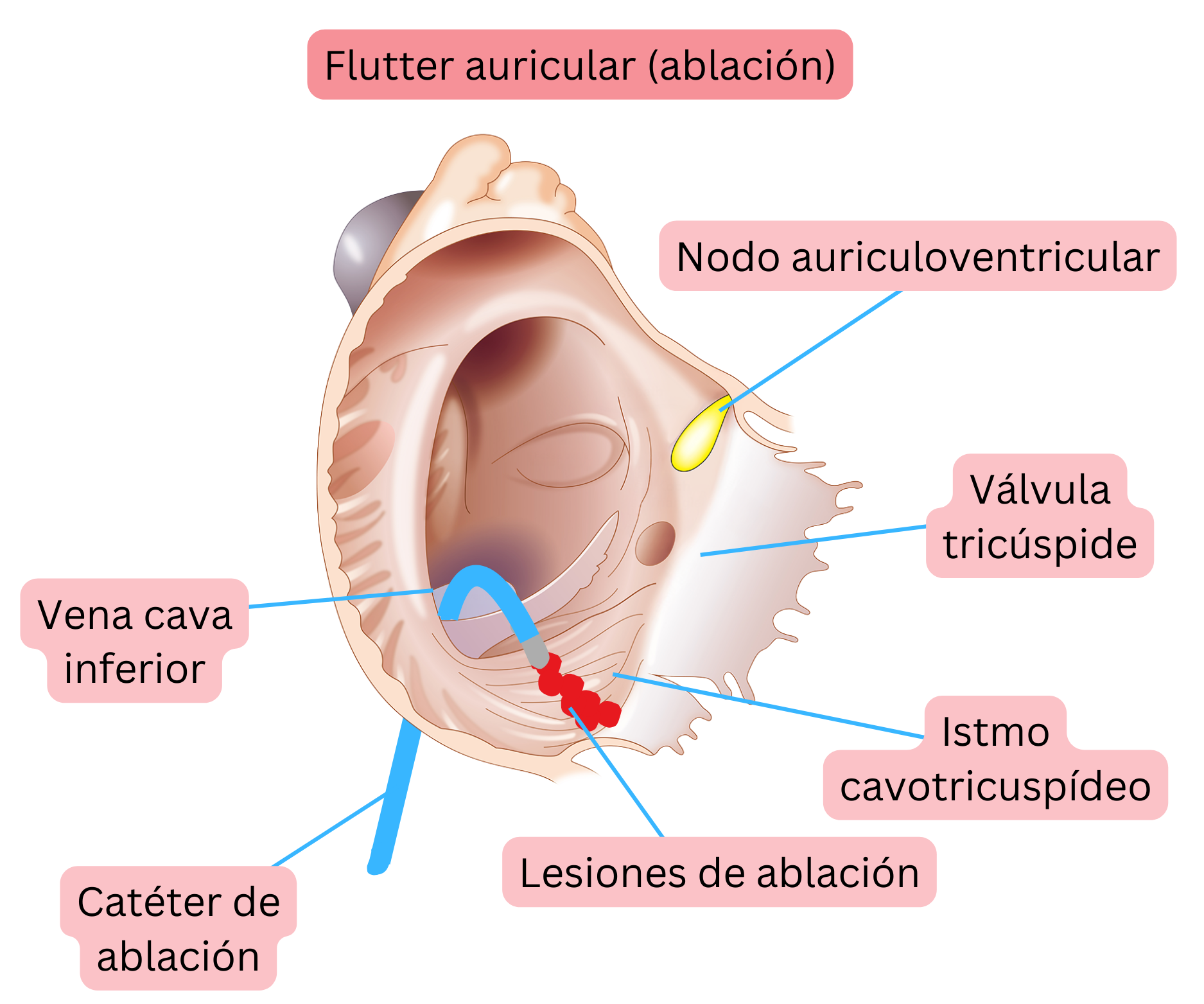
AFl típico significa que el circuito de reentrada se localiza en la aurícula derecha y progresa de la siguiente manera:
- Desciende por la pared libre de la aurícula derecha (anterior a la crista terminalis)
- A través del istmo cavotricuspídeo (CTI)
- Asciende por el septo auricular
- Luego cruza el techo de la aurícula derecha de regreso a la pared libre de la aurícula derecha.
- El diámetro de la reentrada es aproximadamente de 3 cm, lo que corresponde a una longitud del trayecto de reentrada de aproximadamente 9 cm.
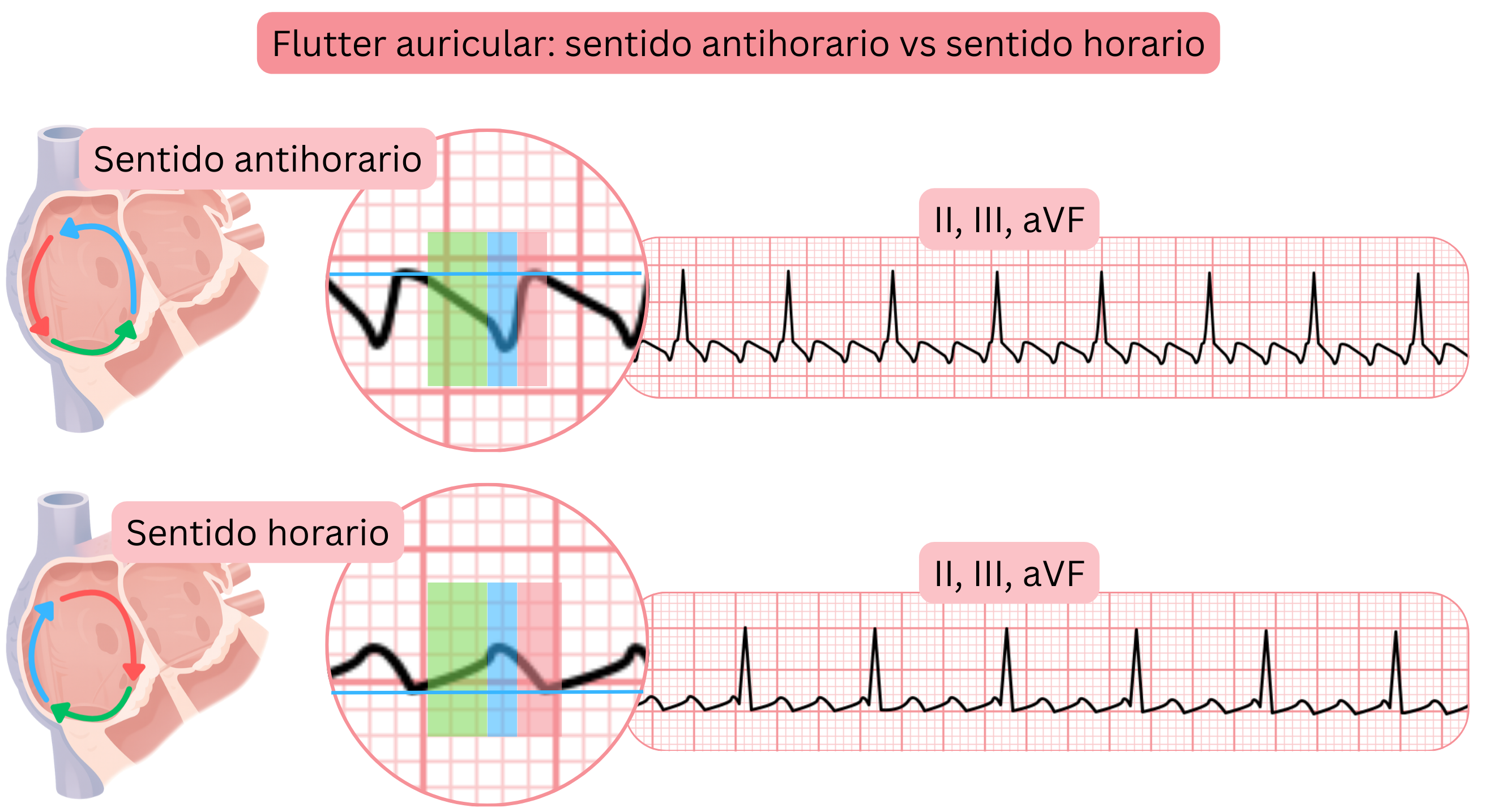
- Según la dirección de rotación del impulso dentro del circuito de reentrada, el AFl típico se divide en:
- AFl CCW (Counter-Clockwise)
- el impulso rota en sentido antihorario
- AFl CW (Clockwise)
- el impulso rota en sentido horario
AFl atípico significa que el circuito de reentrada difiere del AFl típico.
- En el AFl atípico, la reentrada puede producirse a través de cualquier región anatómica de la aurícula izquierda o derecha.
- El AFl atípico no se clasifica según la dirección de rotación del impulso.
- El diámetro de la reentrada en el AFl atípico es al menos de 1 cm, lo que corresponde a una longitud del trayecto de reentrada de aproximadamente 3 cm.
AFl no bloqueado significa que el nodo AV comienza a conducir los impulsos de AFl a los ventrículos con conducción 1:1 (sin bloqueo).
- La frecuencia ventricular resultante es de 240–300/min (el paciente está hemodinámicamente inestable).
- El AFl no bloqueado puede ocurrir
- durante el tratamiento de la FA con fármacos antiarrítmicos de clase IC (Propafenona, Flecainida).
- Por lo tanto, los antiarrítmicos de clase IC se administran junto con fármacos que enlentecen la conducción a través del nodo AV (betabloqueantes, Verapamilo, Diltiazem).
- El riesgo de AFl no bloqueado es del 2–6 %
- en pacientes con FA o AFl que reciben antiarrítmicos de clase IC sin fármacos bloqueadores del nodo AV,
- el 20 % de los pacientes con FA también presentan AFl, que puede no estar documentado en el ECG.
Mecanismo del AFl no bloqueado durante el tratamiento con antiarrítmicos de clase IC en pacientes con AFl:
- Los antiarrítmicos de clase IC enlentecen la conducción dentro del circuito de reentrada.
- Un impulso que circula a aproximadamente 300/min se enlentece a 200–240/min.
- El impulso circula así más lentamente dentro del circuito de reentrada y con cada “vuelta” comienza a conducirse a los ventrículos a través del nodo AV,
- porque los impulsos alcanzan el nodo AV a una frecuencia a la que la conducción 1:1 se vuelve posible.
- A frecuencias más altas, los impulsos encuentran el período refractario efectivo del nodo AV,
- y el nodo AV bloquea la conducción, por ejemplo con conducción 2:1 o 3:1.
Al tratar la FA o el AFl con antiarrítmicos de clase IC, siempre deben coadministrarse fármacos bloqueadores del nodo AV:
- betabloqueantes, Verapamilo o Diltiazem,
- los fármacos bloqueadores del nodo AV previenen la aparición de AFl no bloqueado 1:1.
Para el tratamiento del AFl, se recomienda la ablación por radiofrecuencia, ya que el tratamiento antiarrítmico tiene un efecto mínimo.
- El principio del tratamiento farmacológico del AFl es enlentecer la conducción del AFl a través del nodo AV,
- de modo que el AFl se conduzca a los ventrículos a una frecuencia de <100/min.
- Se utilizan fármacos bloqueadores del nodo AV: betabloqueantes, Verapamilo, Diltiazem.
- El tratamiento farmacológico habitualmente no puede interrumpir el circuito de reentrada.
- Los antiarrítmicos de clase IC enlentecen la reentrada pero no la interrumpen; existe riesgo de AFl no bloqueado 1:1,
- por lo tanto, los antiarrítmicos de clase IC siempre se administran junto con fármacos bloqueadores del nodo AV:
- betabloqueantes, Verapamilo, Diltiazem.
| Aleteo auricular y fibrilación auricular |
Clase |
| El tratamiento anticoagulante en el aleteo auricular está indicado según la puntuación CHA2DS2-VA. |
I |
| Para el tratamiento del aleteo auricular, se recomienda la ablación por radiofrecuencia. |
I |
Al tratar la fibrilación auricular con antiarrítmicos de clase IC (Propafenona, Flecainida), se recomienda administrar también
- fármacos bloqueadores del nodo AV (betabloqueantes, Verapamilo o Diltiazem),
- para prevenir el aleteo auricular no bloqueado 1:1
- (el 20 % de los pacientes con fibrilación auricular también presentan aleteo auricular).
|
I |