Vorhofflattern (AFl) weist die gleichen Risikofaktoren auf wie Vorhofflimmern (VHF). In remodelierten Vorhöfen, am häufigsten im rechten Vorhof, entsteht ein Reentry-Kreis, entlang dessen der elektrische Impuls zirkulieren kann, typischerweise mit einer Frequenz von 240–300/min.
Damit der Impuls im Reentry-Kreis zu zirkulieren beginnt, ist ein Trigger erforderlich; die häufigsten Trigger sind:
- Vorhofextrasystole
- VHF (kurze Episode)
20 % der Patienten mit VHF haben zusätzlich ein AFl (typisch oder atypisch).
Bei 50 % der Patienten mit AFl entwickelt sich im weiteren Verlauf ein VHF.
Das thromboembolische Risiko bei AFl entspricht dem bei VHF:
- daher erfolgt die Einleitung einer Antikoagulation bei AFl wie bei VHF gemäß dem CHA2DS2-VA-Score.
AFl wird entsprechend der Lokalisation des Reentry-Kreises und der Richtung der Impulsrotation eingeteilt in:
- Typisches AFl
- CCW typisches AFl (Counter-Clockwise AFl)
- CW typisches AFl (Clockwise AFl)
- Atypisches AFl
AFl tritt bei 1 % der Bevölkerung auf, davon:
- CCW typisches AFl (80 %)
- CW typisches AFl (10 %)
- Atypisches AFl (10 %)
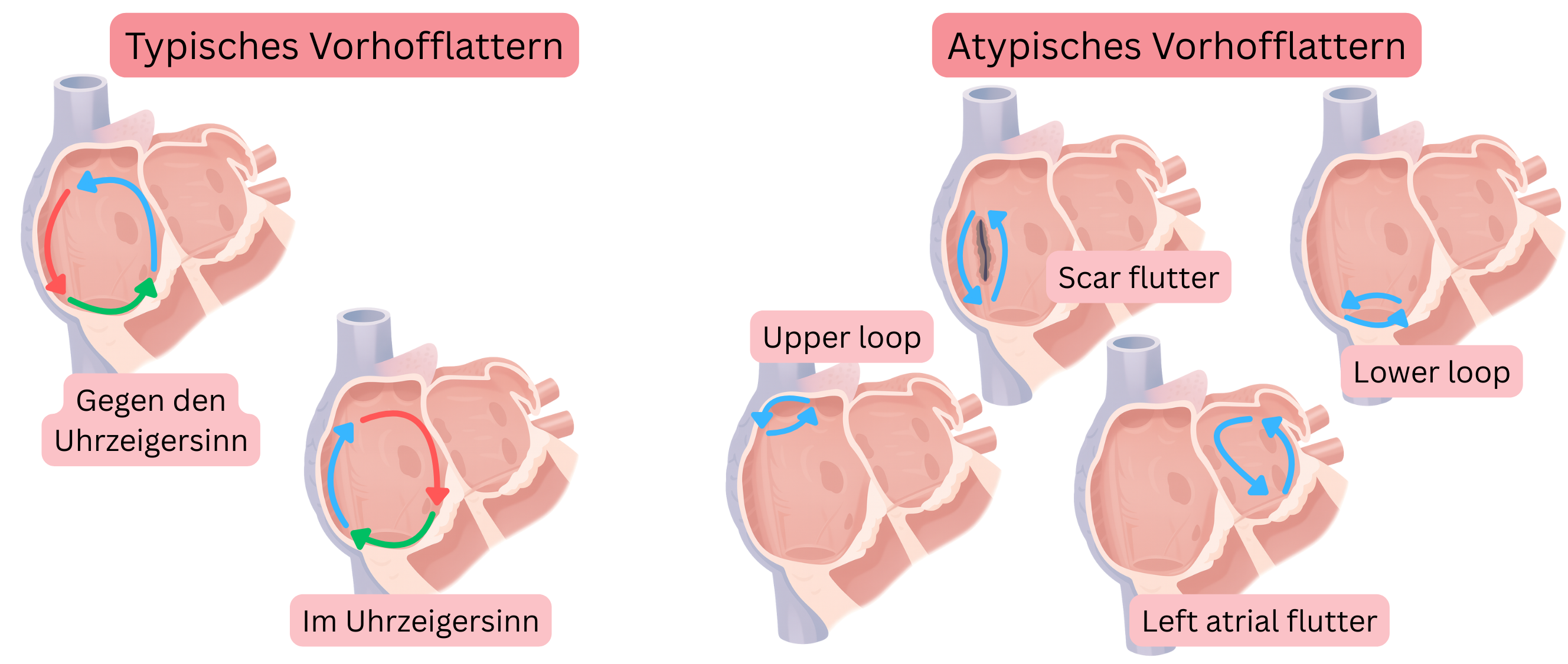
Typisches AFl bedeutet, dass der Reentry-Kreis im rechten Vorhof lokalisiert ist und wie folgt verläuft:
- Abwärts entlang der freien Wand des rechten Vorhofs (anterior der Crista terminalis)
- Durch den cavotrikuspidalen Isthmus (CTI)
- Aufwärts entlang des Vorhofseptums
- Anschließend über das Dach des rechten Vorhofs zurück zur freien Wand des rechten Vorhofs.
- Der Durchmesser des Reentry-Kreises beträgt etwa 3 cm, entsprechend einer Reentry-Strecke von etwa 9 cm.
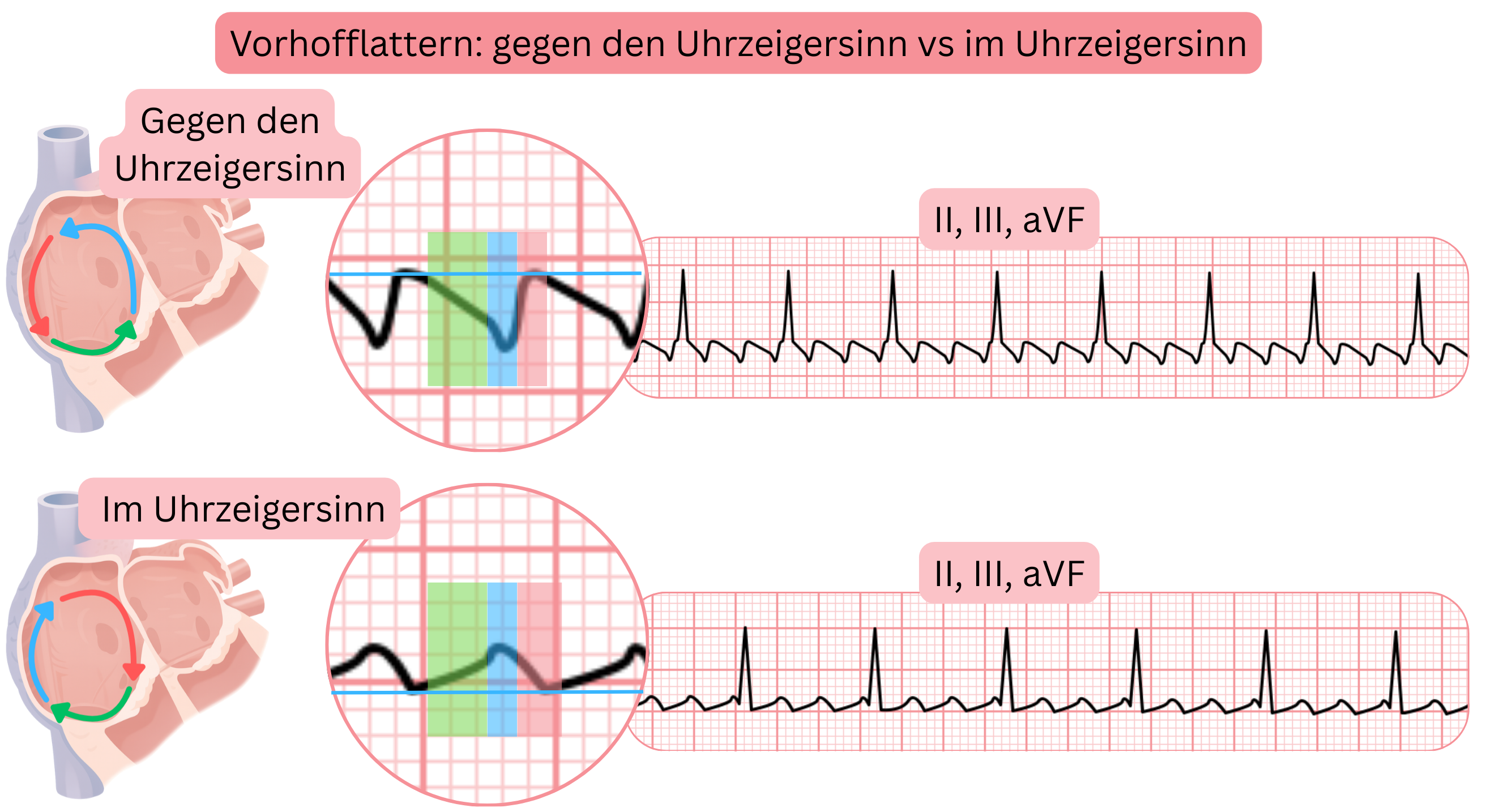
- Abhängig von der Rotationsrichtung des Impulses im Reentry-Kreis wird das typische AFl unterteilt in:
- CCW AFl (Counter-Clockwise)
- der Impuls rotiert gegen den Uhrzeigersinn
- CW AFl (Clockwise)
- der Impuls rotiert im Uhrzeigersinn
Atypisches AFl bedeutet, dass der Reentry-Kreis vom typischen AFl abweicht.
- Beim atypischen AFl kann Reentry über jede anatomische Region im linken oder rechten Vorhof erfolgen.
- Atypisches AFl wird nicht nach der Richtung der Impulsrotation klassifiziert.
- Der Durchmesser des Reentry-Kreises beträgt beim atypischen AFl mindestens 1 cm, entsprechend einer Reentry-Strecke von etwa 3 cm.
Unblockiertes AFl bedeutet, dass der AV-Knoten die AFl-Impulse mit 1:1-Überleitung (ohne Blockierung) auf die Ventrikel überträgt.
- Die resultierende Ventrikelfrequenz beträgt 240–300/min (der Patient ist hämodynamisch instabil).
- Unblockiertes AFl kann auftreten
- während der Behandlung von VHF mit Antiarrhythmika der Klasse IC (Propafenon, Flecainid).
- Daher werden Antiarrhythmika der Klasse IC gemeinsam mit AV-knotenverlangsamenden Substanzen verabreicht (Betablocker, Verapamil, Diltiazem).
- Das Risiko eines unblockierten AFl beträgt 2–6 %
- bei Patienten mit VHF oder AFl, die Klasse-IC-Antiarrhythmika ohne AV-knotenblockierende Substanzen erhalten,
- 20 % der Patienten mit VHF haben zusätzlich ein AFl, das im EKG nicht dokumentiert sein muss.
Mechanismus des unblockierten AFl unter Klasse-IC-Antiarrhythmika bei Patienten mit AFl:
- Klasse-IC-Antiarrhythmika verlangsamen die Leitung im Reentry-Kreis.
- Ein mit etwa 300/min zirkulierender Impuls wird auf 200–240/min verlangsamt.
- Der Impuls zirkuliert somit langsamer im Reentry-Kreis und beginnt mit jeder „Umdrehung“ über den AV-Knoten auf die Ventrikel überzuleiten,
- da die Impulse den AV-Knoten nun mit einer Frequenz erreichen, bei der eine 1:1-Überleitung möglich wird.
- Bei höheren Frequenzen treffen die Impulse auf die effektive Refraktärzeit des AV-Knotens,
- und der AV-Knoten blockiert die Überleitung, z. B. mit 2:1- oder 3:1-Überleitung.
Bei der Behandlung von VHF oder AFl mit Klasse-IC-Antiarrhythmika müssen stets AV-knotenblockierende Substanzen kombiniert werden:
- Betablocker, Verapamil oder Diltiazem,
- AV-knotenblockierende Substanzen verhindern das Auftreten eines unblockierten 1:1-AFl.
Zur Behandlung des AFl wird die Radiofrequenzablation empfohlen, da die antiarrhythmische Therapie nur eine geringe Wirksamkeit zeigt.
- Das Prinzip der medikamentösen Therapie des AFl besteht darin, die Überleitung des AFl über den AV-Knoten zu verlangsamen,
- sodass AFl mit einer Frequenz von <100/min auf die Ventrikel übergeleitet wird.
- Verwendet werden AV-knotenblockierende Substanzen: Betablocker, Verapamil, Diltiazem.
- Die medikamentöse Therapie kann den Reentry-Kreis in der Regel nicht terminieren.
- Klasse-IC-Antiarrhythmika verlangsamen den Reentry, terminieren ihn jedoch nicht; es besteht das Risiko eines unblockierten 1:1-AFl,
- daher werden Klasse-IC-Antiarrhythmika stets mit AV-knotenblockierenden Substanzen kombiniert:
- Betablocker, Verapamil, Diltiazem.
| Vorhofflattern und Vorhofflimmern |
Klasse |
| Eine Antikoagulation bei Vorhofflattern ist gemäß dem CHA2DS2-VA-Score indiziert. |
I |
| Zur Behandlung des Vorhofflatterns wird die Radiofrequenzablation empfohlen. |
I |
Bei der Behandlung des Vorhofflimmerns mit Klasse-IC-Antiarrhythmika (Propafenon, Flecainid) wird empfohlen, zusätzlich
- AV-knotenblockierende Substanzen (Betablocker, Verapamil oder Diltiazem) zu verabreichen,
- um ein unblockiertes 1:1-Vorhofflattern zu verhindern
- (20 % der Patienten mit Vorhofflimmern haben zusätzlich Vorhofflattern).
|
I |






