Il flutter atriale (AFl) condivide gli stessi fattori di rischio della fibrillazione atriale (FA). Negli atri rimodellati, più comunemente nell’atrio destro, si sviluppa un circuito di rientro lungo il quale l’impulso elettrico può circolare, più frequentemente a una frequenza di 240–300/min.
Affinché l’impulso inizi a circolare all’interno di un circuito di rientro, è necessario un trigger; i trigger più comuni sono:
- extrasistole atriale
- FA (episodio breve)
Il 20 % dei pazienti con FA presenta anche AFl (tipico o atipico).
Nel 50 % dei pazienti con AFl, in futuro si sviluppa FA.
Il rischio tromboembolico nell’AFl è sovrapponibile a quello della FA:
- pertanto, la terapia anticoagulante nell’AFl viene iniziata come nella FA, secondo lo score CHA2DS2-VA.
L’AFl è classificato in base alla sede del circuito di rientro e alla direzione di rotazione dell’impulso in:
- AFl tipico
- AFl tipico CCW (Counter-Clockwise)
- AFl tipico CW (Clockwise)
- AFl atipico
L’AFl è presente nell’1 % della popolazione, di cui:
- AFl tipico CCW (80 %)
- AFl tipico CW (10 %)
- AFl atipico (10 %)
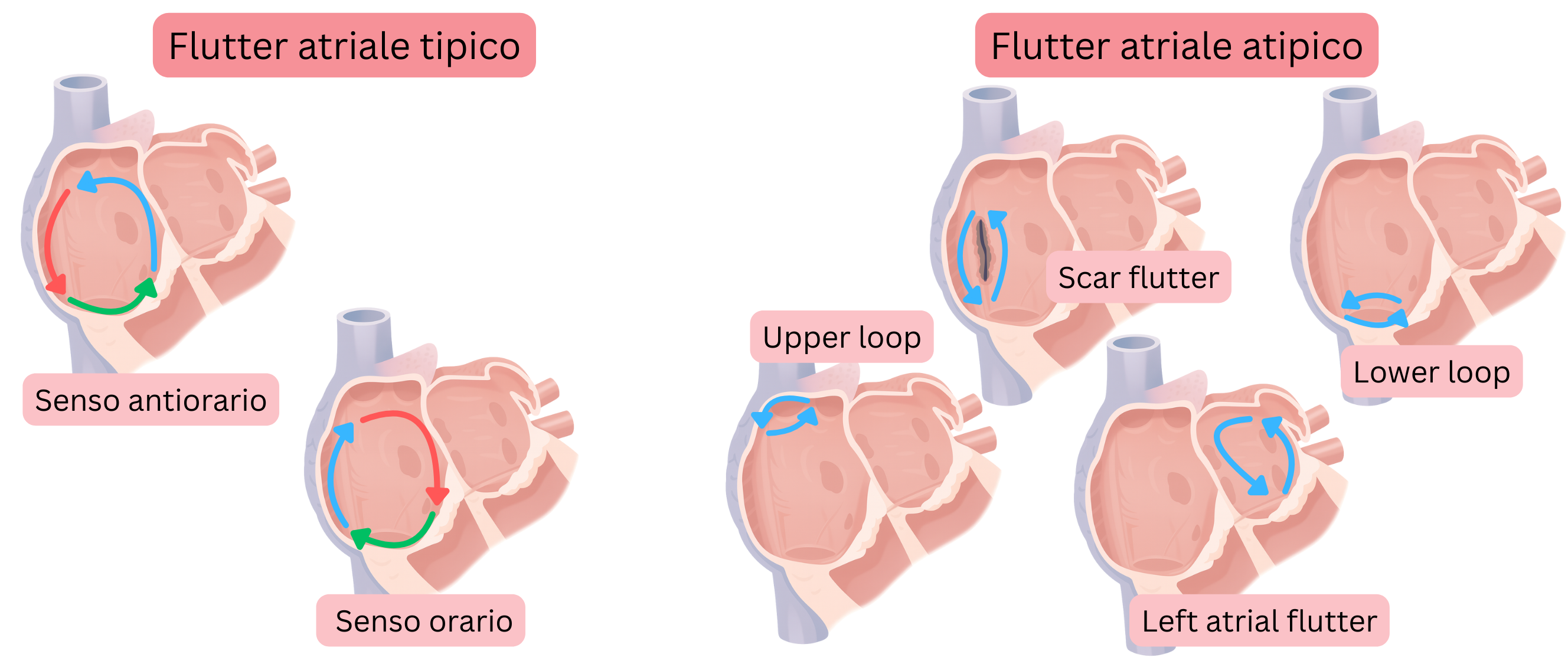
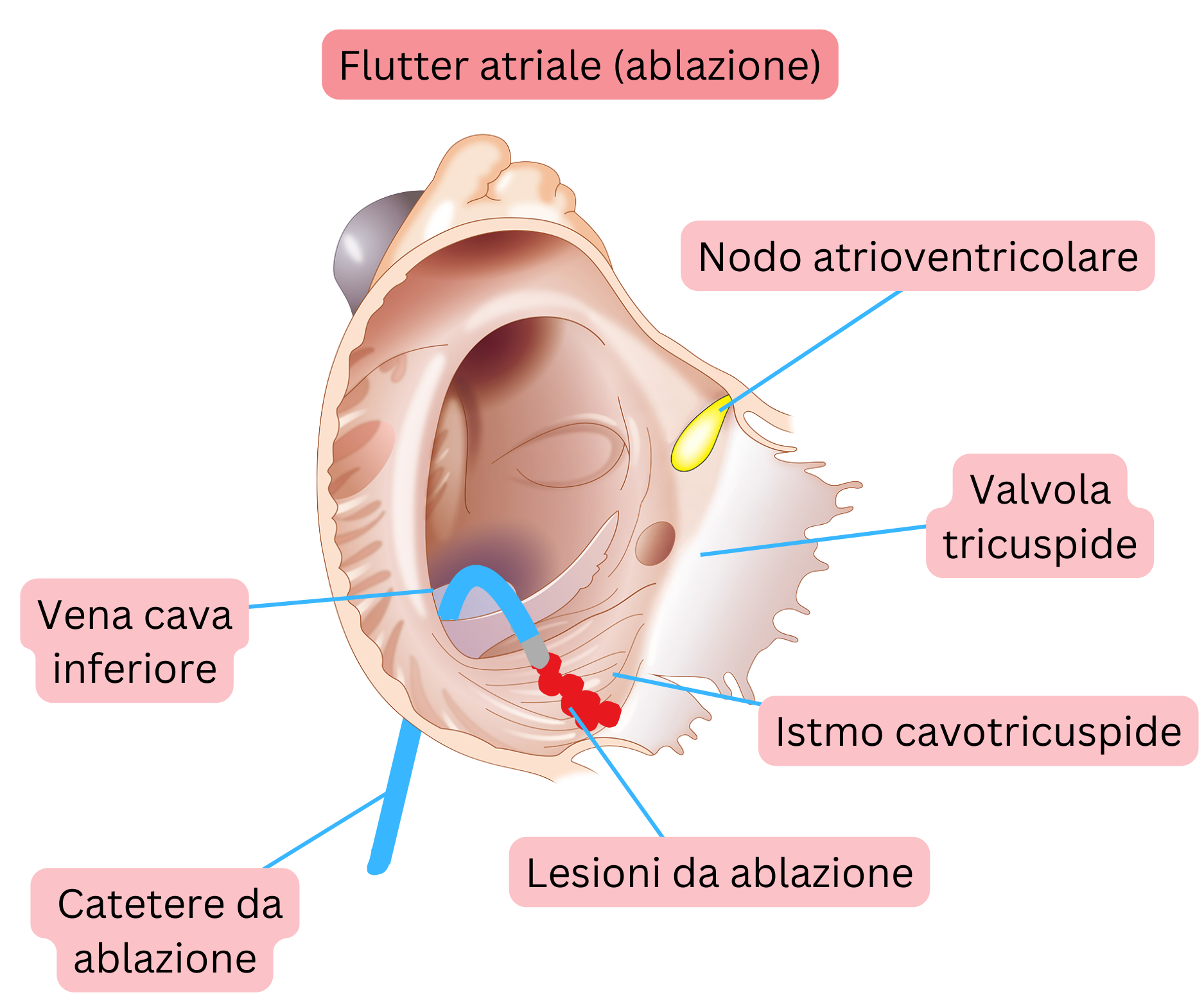
AFl tipico significa che il circuito di rientro è localizzato nell’atrio destro e procede come segue:
- Lungo la parete libera dell’atrio destro (anteriormente alla crista terminalis)
- Attraverso l’istmo cavotricuspide (CTI)
- Risalendo lungo il setto interatriale
- Quindi attraverso il tetto dell’atrio destro fino a ritornare alla parete libera dell’atrio destro.
- Il diametro del circuito di rientro è di circa 3 cm, corrispondente a una lunghezza del percorso di circa 9 cm.
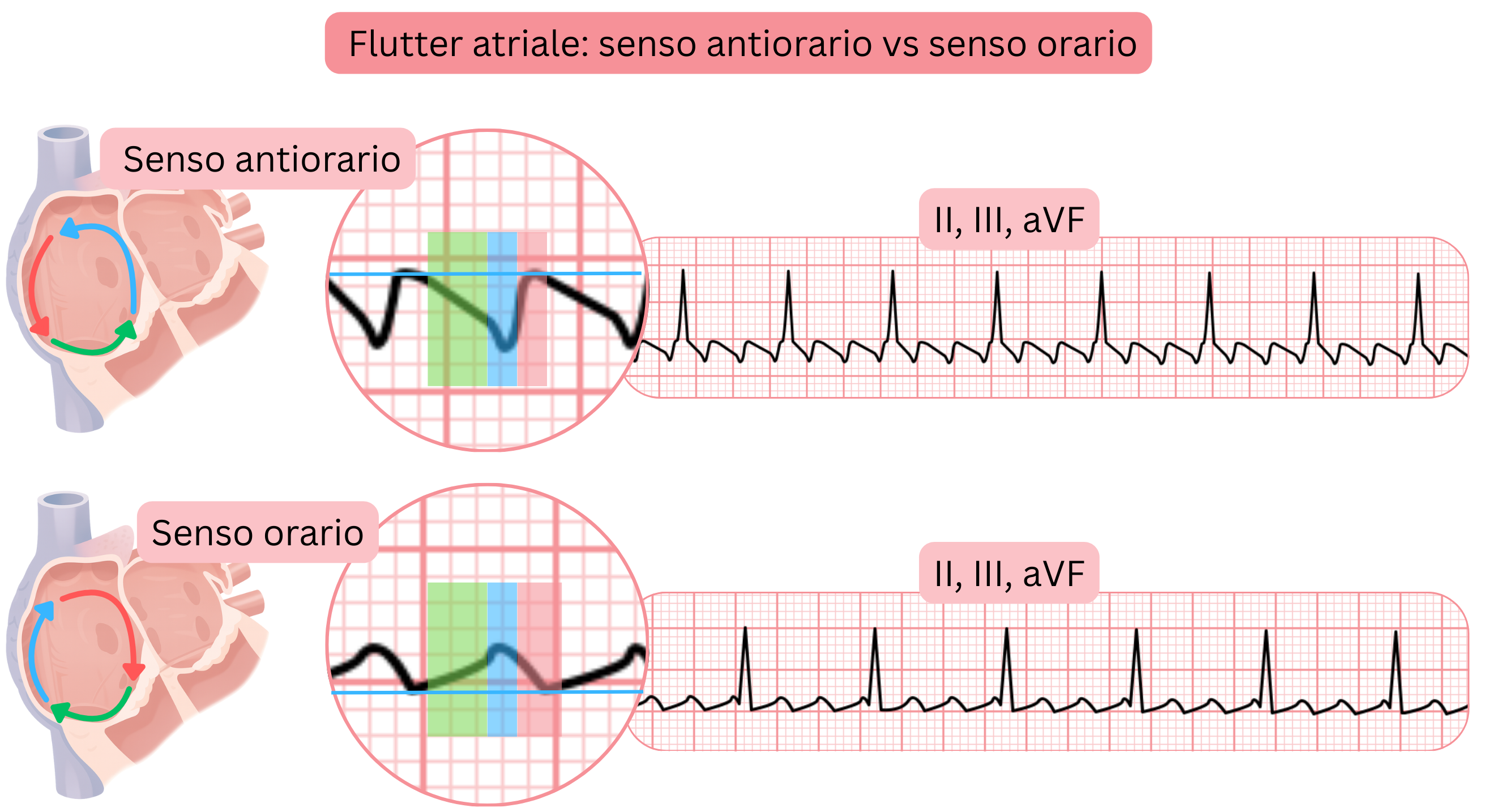
- In base alla direzione di rotazione dell’impulso nel circuito di rientro, l’AFl tipico si suddivide in:
- AFl CCW (Counter-Clockwise)
- l’impulso ruota in senso antiorario
- AFl CW (Clockwise)
- l’impulso ruota in senso orario
AFl atipico significa che il circuito di rientro differisce da quello dell’AFl tipico.
- Nell’AFl atipico, il rientro può verificarsi in qualsiasi regione anatomica dell’atrio sinistro o destro.
- L’AFl atipico non è classificato in base alla direzione di rotazione dell’impulso.
- Il diametro del circuito di rientro nell’AFl atipico è di almeno 1 cm, corrispondente a una lunghezza del percorso di circa 3 cm.
Per AFl non bloccato si intende che il nodo AV inizia a condurre gli impulsi dell’AFl ai ventricoli con conduzione 1:1 (senza blocco).
- La frequenza ventricolare risultante è 240–300/min (il paziente è emodinamicamente instabile).
- L’AFl non bloccato può verificarsi
- durante il trattamento della FA con farmaci antiaritmici di classe IC (Propafenone, Flecainide).
- Pertanto, gli antiaritmici di classe IC vengono somministrati insieme a farmaci che rallentano la conduzione nel nodo AV (beta-bloccanti, Verapamil, Diltiazem).
- Il rischio di AFl non bloccato è 2–6 %
- nei pazienti con FA o AFl trattati con antiaritmici di classe IC senza farmaci bloccanti il nodo AV,
- il 20 % dei pazienti con FA presenta anche AFl, che può non essere documentato all’ECG.
Meccanismo dell’AFl non bloccato durante terapia con antiaritmici di classe IC nei pazienti con AFl:
- Gli antiaritmici di classe IC rallentano la conduzione all’interno del circuito di rientro.
- Un impulso che circola a circa 300/min viene rallentato a 200–240/min.
- L’impulso quindi circola più lentamente nel circuito di rientro e, a ogni “giro”, inizia a condurre ai ventricoli attraverso il nodo AV,
- perché gli impulsi raggiungono il nodo AV a una frequenza alla quale la conduzione 1:1 diventa possibile.
- A frequenze più elevate, gli impulsi incontrano il periodo refrattario effettivo del nodo AV,
- e il nodo AV blocca la conduzione, ad esempio con conduzione 2:1 o 3:1.
Nel trattamento della FA o dell’AFl con antiaritmici di classe IC, i farmaci bloccanti il nodo AV devono essere sempre co-somministrati:
- beta-bloccanti, Verapamil o Diltiazem,
- i farmaci bloccanti il nodo AV prevengono l’insorgenza di AFl 1:1 non bloccato.
Per il trattamento dell’AFl è raccomandata l’ablazione con radiofrequenza, poiché la terapia antiaritmica ha un effetto limitato.
- Il principio del trattamento farmacologico dell’AFl è rallentare la conduzione dell’AFl attraverso il nodo AV,
- in modo che l’AFl sia condotto ai ventricoli con una frequenza <100/min.
- Si utilizzano farmaci bloccanti il nodo AV: beta-bloccanti, Verapamil, Diltiazem.
- La terapia farmacologica di solito non è in grado di interrompere il circuito di rientro.
- Gli antiaritmici di classe IC rallentano il rientro ma non lo interrompono; vi è il rischio di AFl 1:1 non bloccato,
- pertanto gli antiaritmici di classe IC vengono sempre somministrati insieme a farmaci bloccanti il nodo AV:
- beta-bloccanti, Verapamil, Diltiazem.
| Flutter atriale e fibrillazione atriale |
Classe |
| La terapia anticoagulante nel flutter atriale è indicata secondo lo score CHA2DS2-VA. |
I |
| Per il trattamento del flutter atriale è raccomandata l’ablazione con radiofrequenza. |
I |
Nel trattamento della fibrillazione atriale con antiaritmici di classe IC (Propafenone, Flecainide), è raccomandata la co-somministrazione di
- farmaci bloccanti il nodo AV (beta-bloccanti, Verapamil o Diltiazem),
- per prevenire il flutter atriale 1:1 non bloccato
- (il 20 % dei pazienti con fibrillazione atriale presenta anche flutter atriale).
|
I |