

A digoxina não se liga diretamente a recetores cardíacos, mas estimula o nervo vago,
Classificação:
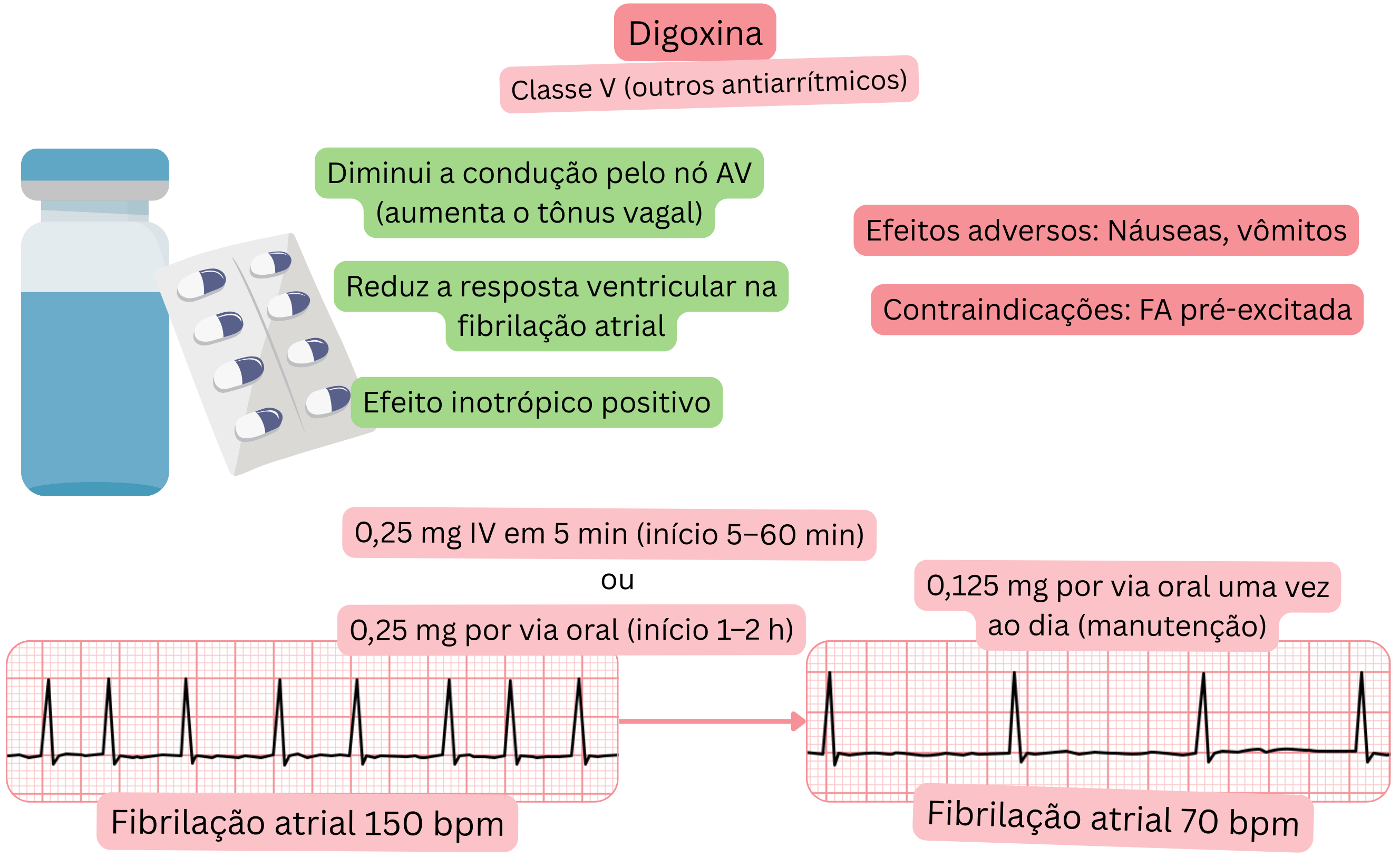
Mecanismo:
Efeito na FA:
| Digoxina e fibrilhação auricular (FA) |
|---|
| Nomes comerciais |
| Digoxin, Lanoxin, Lanicor, Lanacordin |
| Indicações |
|
| Posologia |
|
| Início de ação |
|
| Efeito |
|
| Duração de ação |
|
| Nível sérico terapêutico |
|
| Contraindicações |
|
Monitorização do doente após início de digoxina:
| Monitorização do doente após início de digoxina | ||
|---|---|---|
| Tempo desde o início | O que monitorizar | Motivo para interrupção do tratamento |
| Semana 1 |
ECG Frequência cardíaca Potássio (K⁺) Concentração sérica de digoxina |
Bradicardia < 50/min. Bloqueio AV de II ou III grau Concentração sérica de digoxina > 2,0 ng/ml Hipocaliemia |
| Mês 1 |
ECG Frequência cardíaca Potássio (K⁺) Concentração sérica de digoxina |
Bradicardia < 50/min. Bloqueio AV de II ou III grau Concentração sérica de digoxina > 2,0 ng/ml Hipocaliemia Resposta clínica inadequada |
| 6–12 meses |
ECG Frequência cardíaca Potássio (K⁺) Concentração sérica de digoxina |
Bradicardia < 50/min. Bloqueio AV de II ou III grau Concentração sérica de digoxina > 2,0 ng/ml Hipocaliemia Resposta clínica inadequada |
Efeitos adversos:
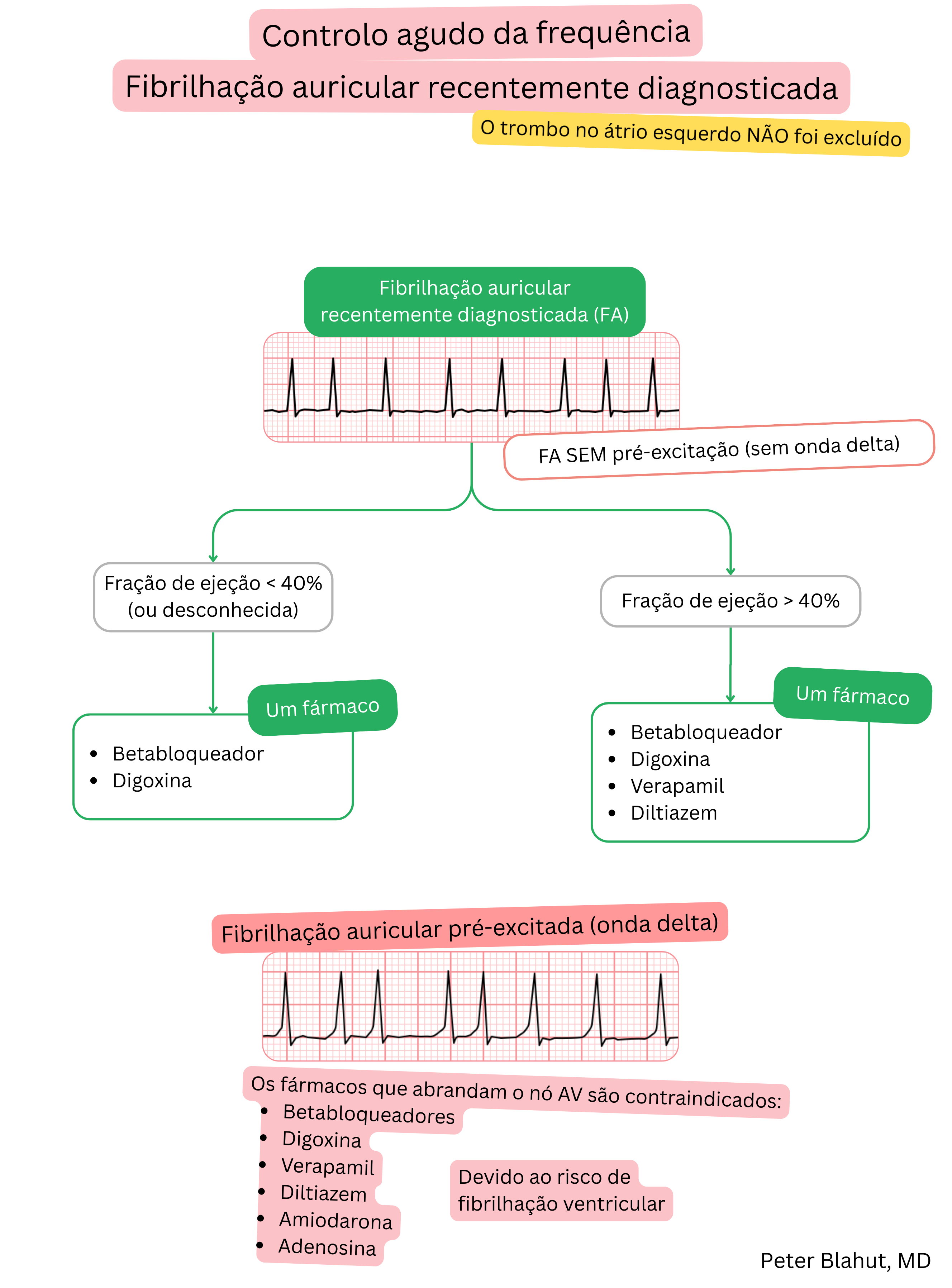
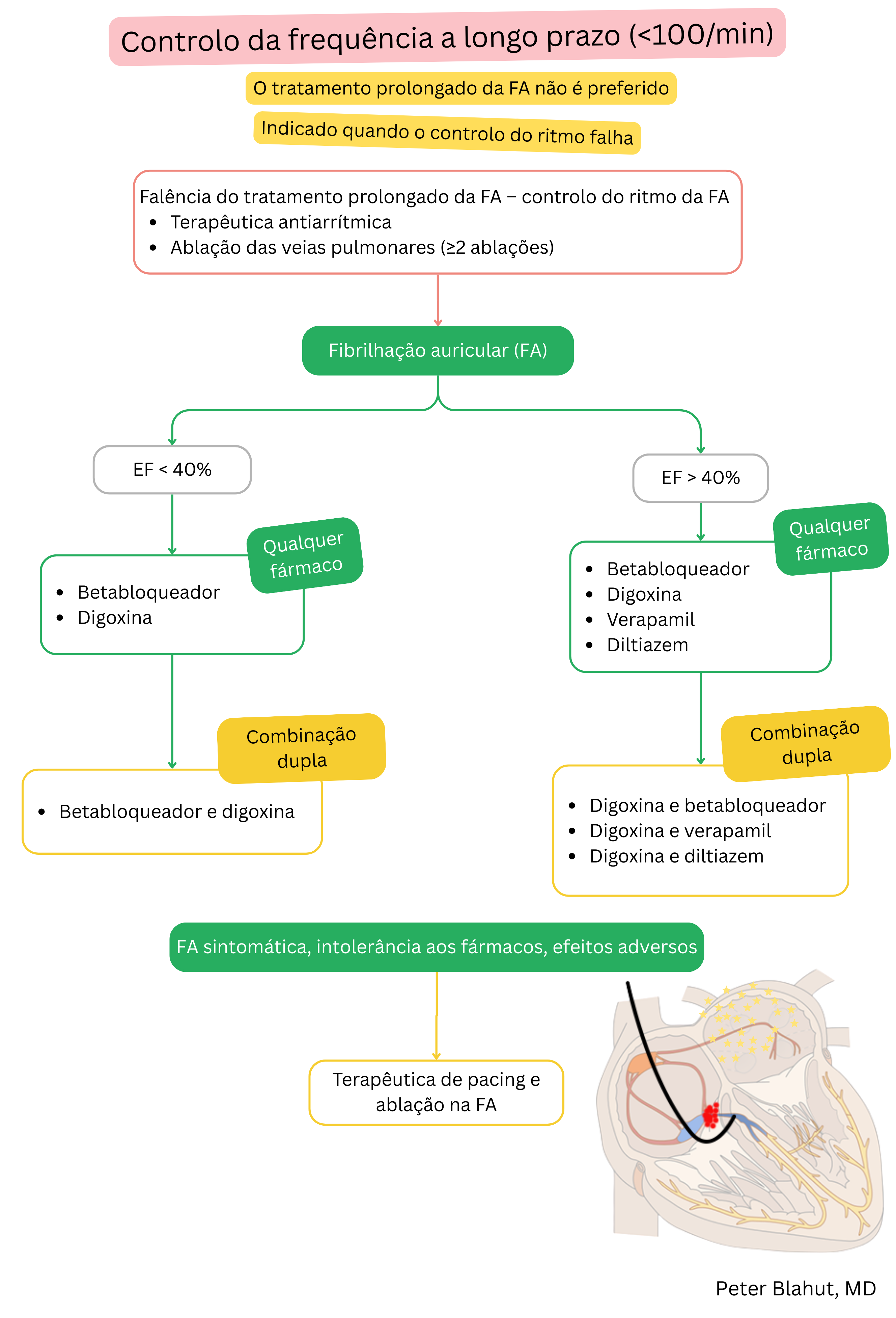
A digoxina e os bloqueadores beta são utilizados para controlo da frequência ventricular na FA (não para manutenção do ritmo sinusal).
| Digoxina vs. bloqueadores beta na fibrilhação auricular (FA) | ||
|---|---|---|
| Característica | Digoxina | Bloqueadores beta |
| Doentes preferenciais | Doentes sedentários com fração de ejeção < 40 % | A maioria dos doentes – sobretudo com doença arterial coronária e stress crónico |
| Efeito | Abranda a frequência sobretudo em repouso | Abranda a frequência em repouso e durante o esforço |
| Utilização | Frequentemente como terapêutica adjuvante aos bloqueadores beta ou aos bloqueadores dos canais de cálcio não di-hidropiridínicos | Fármaco de primeira linha para controlo da frequência |
| Limitações | Efeito limitado durante o esforço, risco de toxicidade | Cautela em bradicardia, asma/DPOC, hipotensão |
| Efeitos adversos | Náuseas, vómitos, arritmias (bloqueio AV, taquiarritmias ventriculares), alterações visuais (xantopsia) | Bradicardia, hipotensão, fadiga, broncospasmo, agravamento de insuficiência cardíaca em doentes descompensados |
CAD – doença arterial coronária, BB – bloqueadores beta, non-DHP CCB – bloqueadores dos canais de cálcio não di-hidropiridínicos
Estas diretrizes são não oficiais e não representam diretrizes formais emitidas por qualquer sociedade profissional de cardiologia. Destinam-se apenas a fins educacionais e informativos.
