

La digossina non si lega direttamente ai recettori cardiaci, ma stimola il nervo vago,
Classificazione:
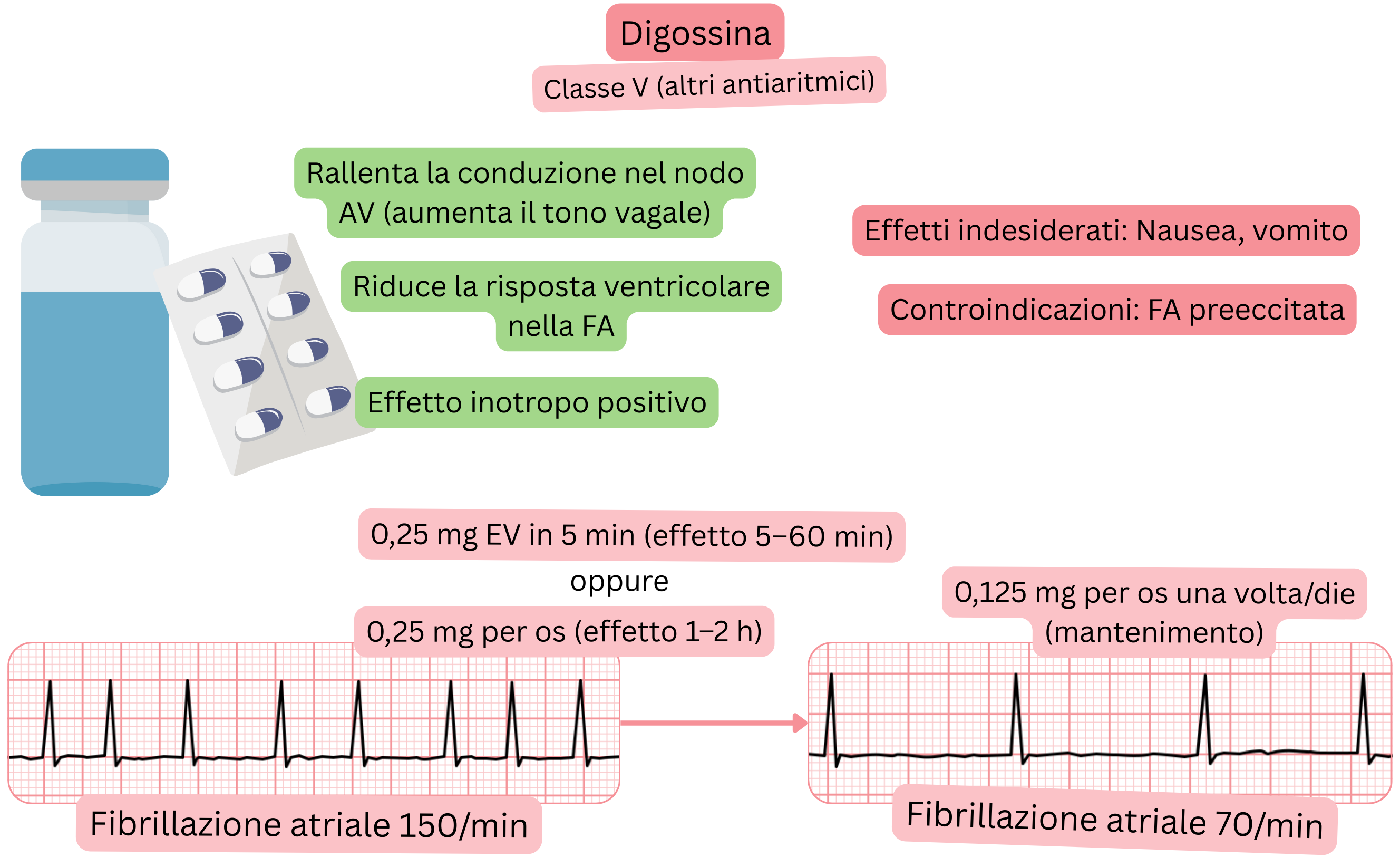
Meccanismo:
Effetto sulla FA:
| Digossina e fibrillazione atriale (FA) |
|---|
| Nomi commerciali |
| Digoxin, Lanoxin, Lanicor, Lanacordin |
| Indicazioni |
|
| Posologia |
|
| Inizio d’azione |
|
| Effetto |
|
| Durata d’azione |
|
| Livello sierico terapeutico |
|
| Controindicazioni |
|
Monitoraggio del paziente dopo l’inizio della digossina:
| Monitoraggio del paziente dopo l’inizio della digossina | ||
|---|---|---|
| Tempo dall’inizio | Cosa monitorare | Motivo di interruzione del trattamento |
| Settimana 1 |
ECG Frequenza cardiaca Potassio (K⁺) Livello sierico di digossina |
Bradicardia < 50/min Blocco AV di II o III grado Livello sierico di digossina > 2,0 ng/ml Ipokaliemia |
| Mese 1 |
ECG Frequenza cardiaca Potassio (K⁺) Livello sierico di digossina |
Bradicardia < 50/min Blocco AV di II o III grado Livello sierico di digossina > 2,0 ng/ml Ipokaliemia Risposta clinica inadeguata |
| 6–12 mesi |
ECG Frequenza cardiaca Potassio (K⁺) Livello sierico di digossina |
Bradicardia < 50/min Blocco AV di II o III grado Livello sierico di digossina > 2,0 ng/ml Ipokaliemia Risposta clinica inadeguata |
Effetti indesiderati:
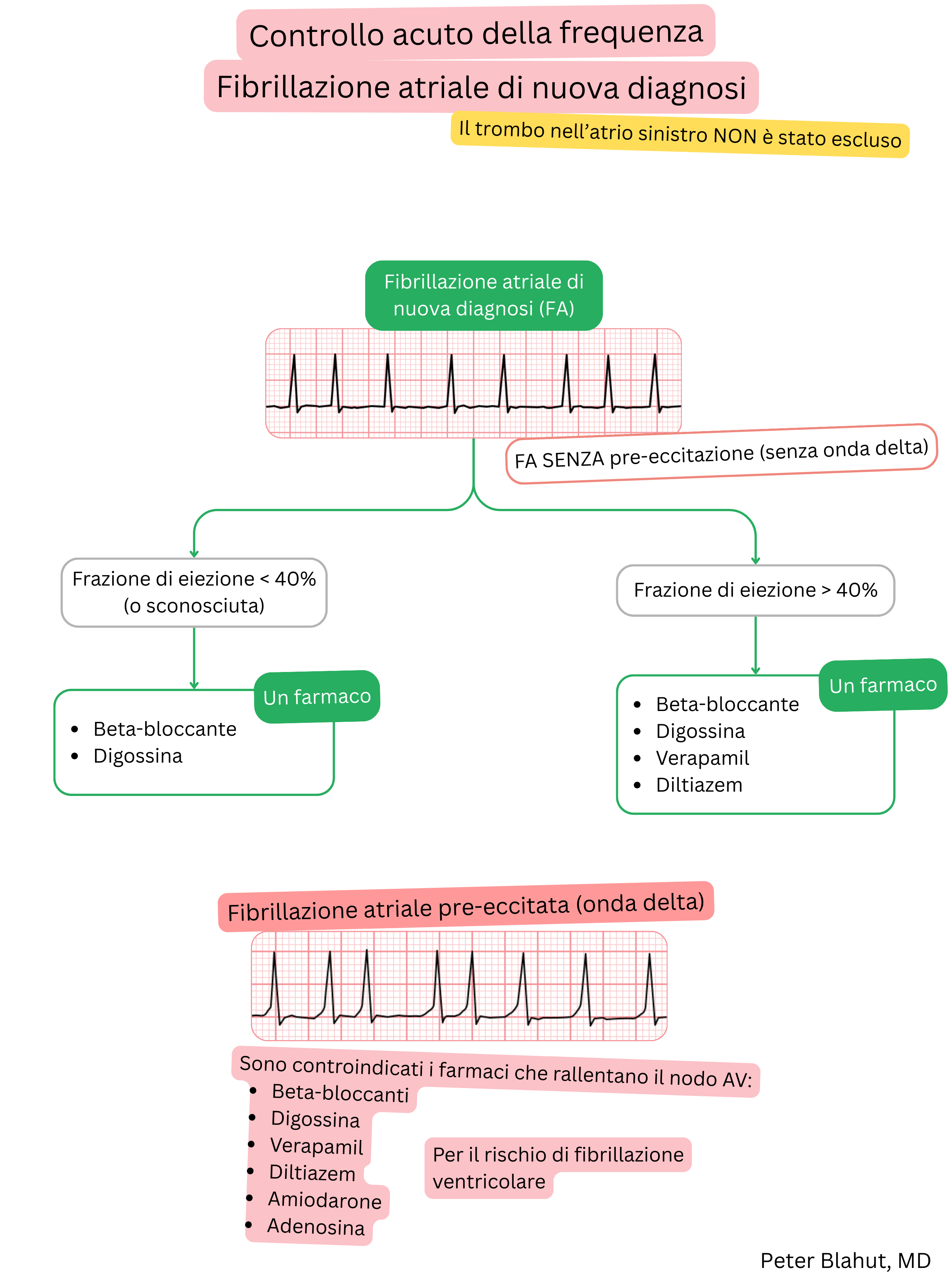
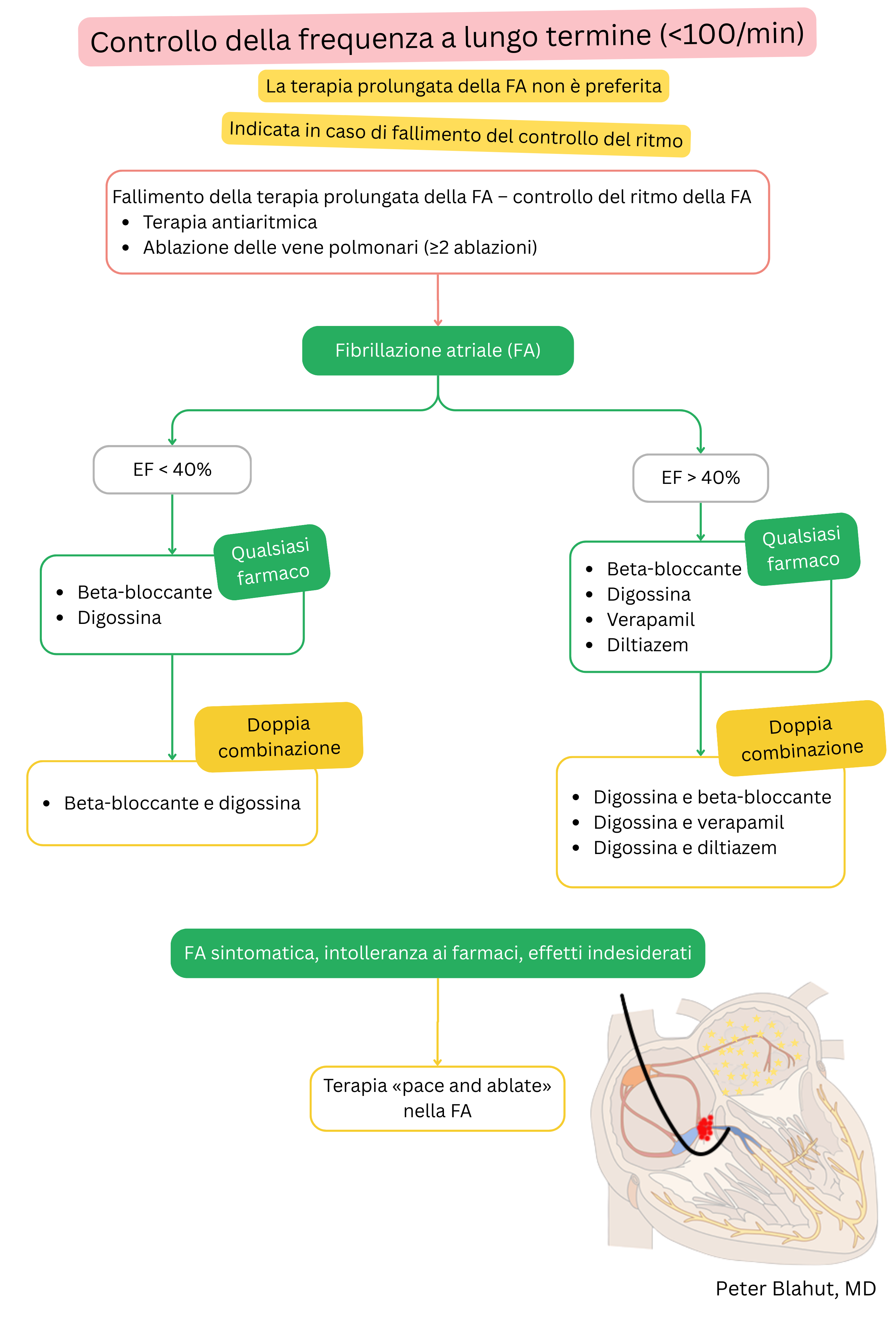
Digossina e beta-bloccanti sono utilizzati per il controllo della frequenza ventricolare nella FA (non per il mantenimento del ritmo sinusale).
| Digossina vs. beta-bloccanti nella fibrillazione atriale (FA) | ||
|---|---|---|
| Caratteristica | Digossina | Beta-bloccanti |
| Pazienti preferiti | Pazienti sedentari con frazione di eiezione < 40 % | La maggior parte dei pazienti – soprattutto con cardiopatia ischemica e stress cronico |
| Effetto | Rallenta la frequenza soprattutto a riposo | Rallentano la frequenza a riposo e sotto sforzo |
| Utilizzo | Spesso come terapia aggiuntiva a beta-bloccanti o calcioantagonisti non-DHP | Farmaco di prima linea per il controllo della frequenza |
| Limitazioni | Effetto limitato sotto sforzo, rischio di tossicità | Cautela in bradicardia, asma/BPCO, ipotensione |
| Effetti indesiderati | Nausea, vomito, aritmie (blocco AV, tachiaritmie ventricolari), disturbi visivi (xantopsia) | Bradicardia, ipotensione, affaticamento, broncospasmo, peggioramento dello scompenso nei pazienti scompensati |
CAD – coronaropatia, BB – beta-bloccanti, non-DHP CCB – calcioantagonisti non diidropiridinici
Queste linee guida sono non ufficiali e non rappresentano linee guida formali emesse da alcuna società professionale di cardiologia. Sono destinate esclusivamente a scopi educativi e informativi.
