

Digoksyna nie wiąże się bezpośrednio z receptorami sercowymi, lecz stymuluje nerw błędny,
Klasyfikacja:
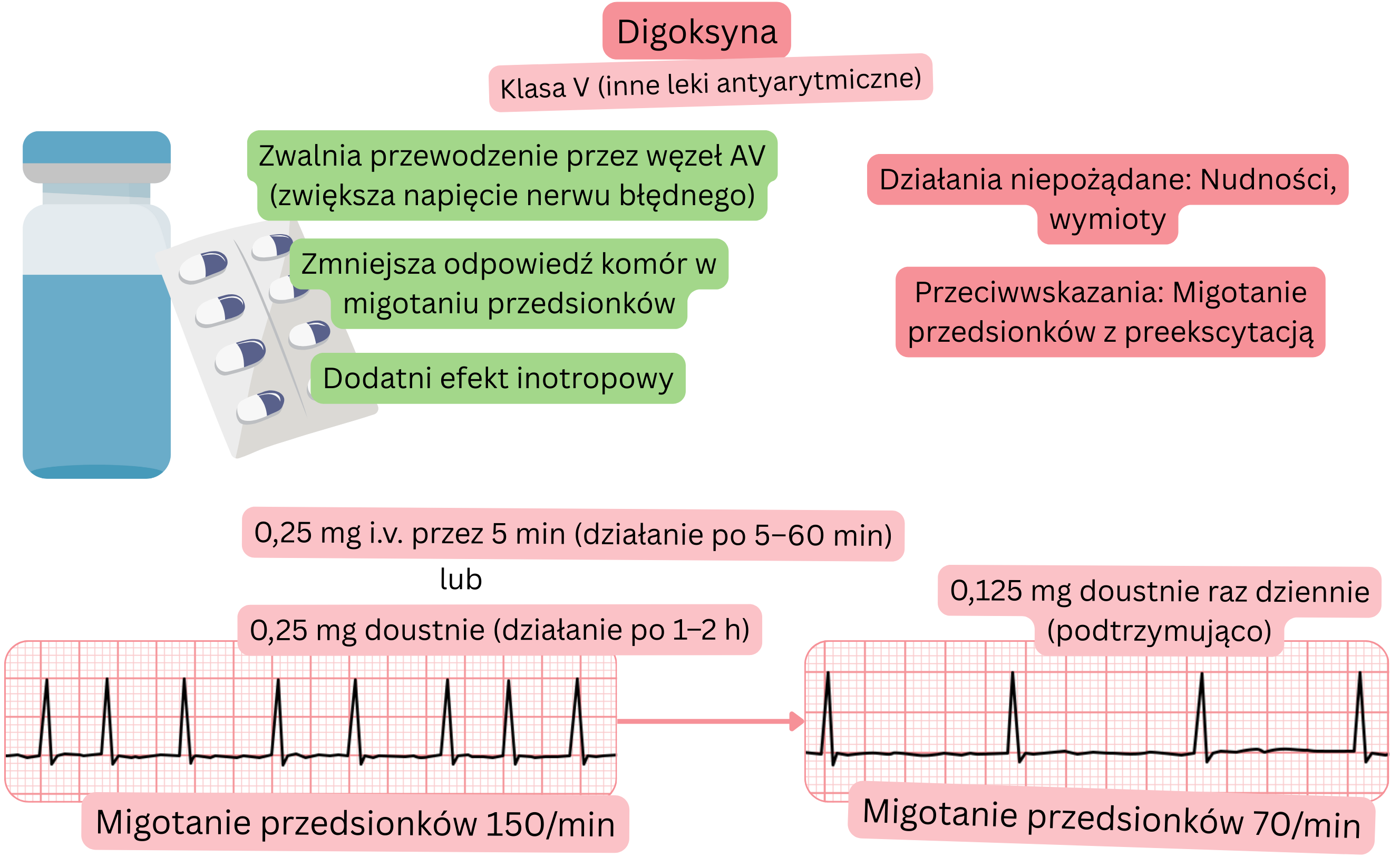
Mechanizm działania:
Wpływ na MP:
| Digoksyna a migotanie przedsionków (MP) |
|---|
| Nazwy handlowe |
| Digoxin, Lanoxin, Lanicor, Lanacordin |
| Wskazania |
|
| Dawkowanie |
|
| Początek działania |
|
| Efekt |
|
| Czas działania |
|
| Terapeutyczne stężenie w surowicy |
|
| Przeciwwskazania |
|
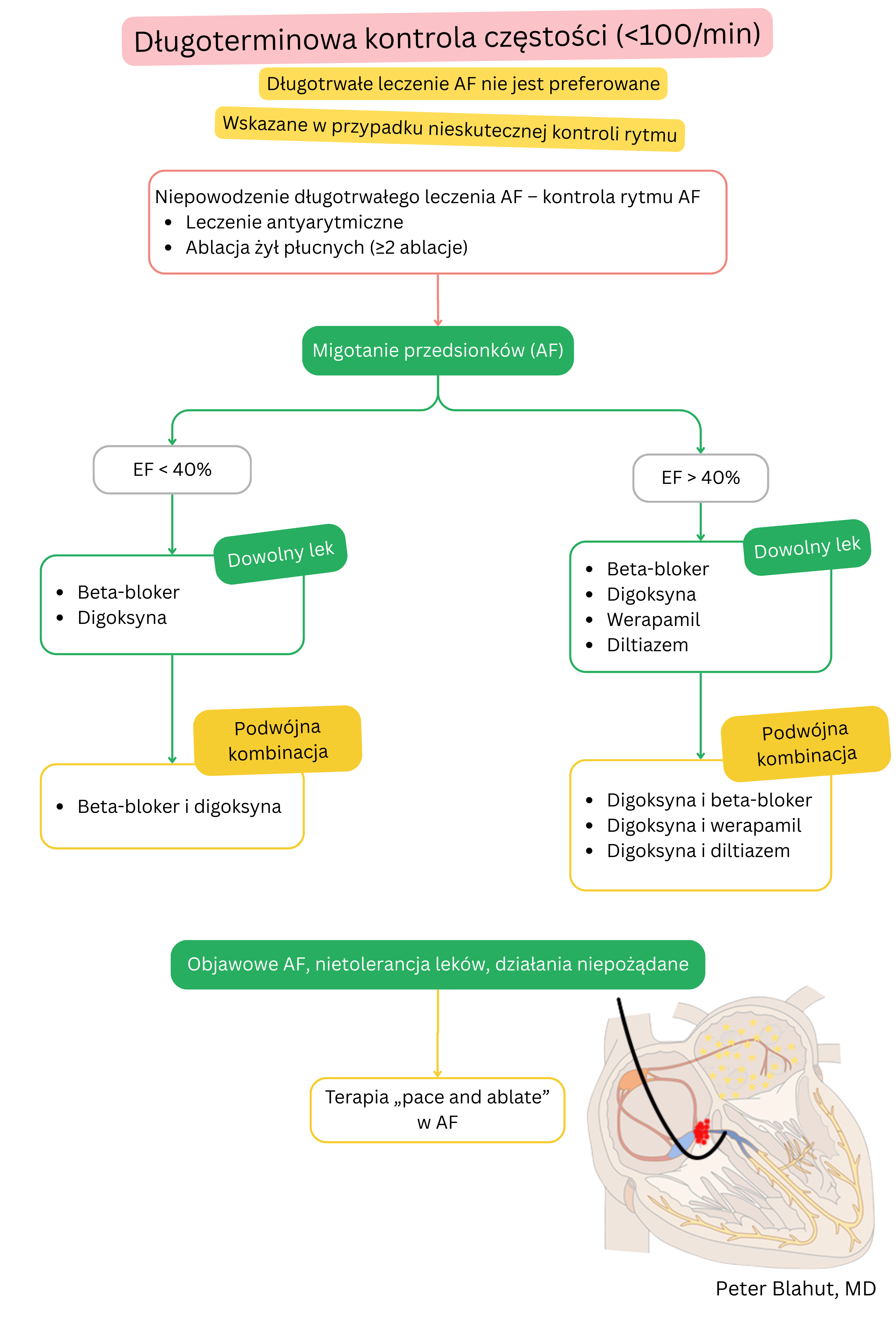
Monitorowanie pacjenta po rozpoczęciu terapii digoksyną:
| Monitorowanie pacjenta po rozpoczęciu terapii digoksyną | ||
|---|---|---|
| Czas od rozpoczęcia | Co monitorować | Powód przerwania leczenia |
| Tydzień 1 |
EKG Częstość rytmu serca Stężenie potasu (K⁺) Stężenie digoksyny w surowicy |
Bradykardia < 50/min Blok AV II lub III stopnia Stężenie digoksyny w surowicy > 2.0 ng/ml Hipokaliemia |
| Miesiąc 1 |
EKG Częstość rytmu serca Stężenie potasu (K⁺) Stężenie digoksyny w surowicy |
Bradykardia < 50/min Blok AV II lub III stopnia Stężenie digoksyny w surowicy > 2.0 ng/ml Hipokaliemia Niewystarczająca odpowiedź kliniczna |
| 6–12 miesięcy |
EKG Częstość rytmu serca Stężenie potasu (K⁺) Stężenie digoksyny w surowicy |
Bradykardia < 50/min Blok AV II lub III stopnia Stężenie digoksyny w surowicy > 2.0 ng/ml Hipokaliemia Niewystarczająca odpowiedź kliniczna |
Działania niepożądane:
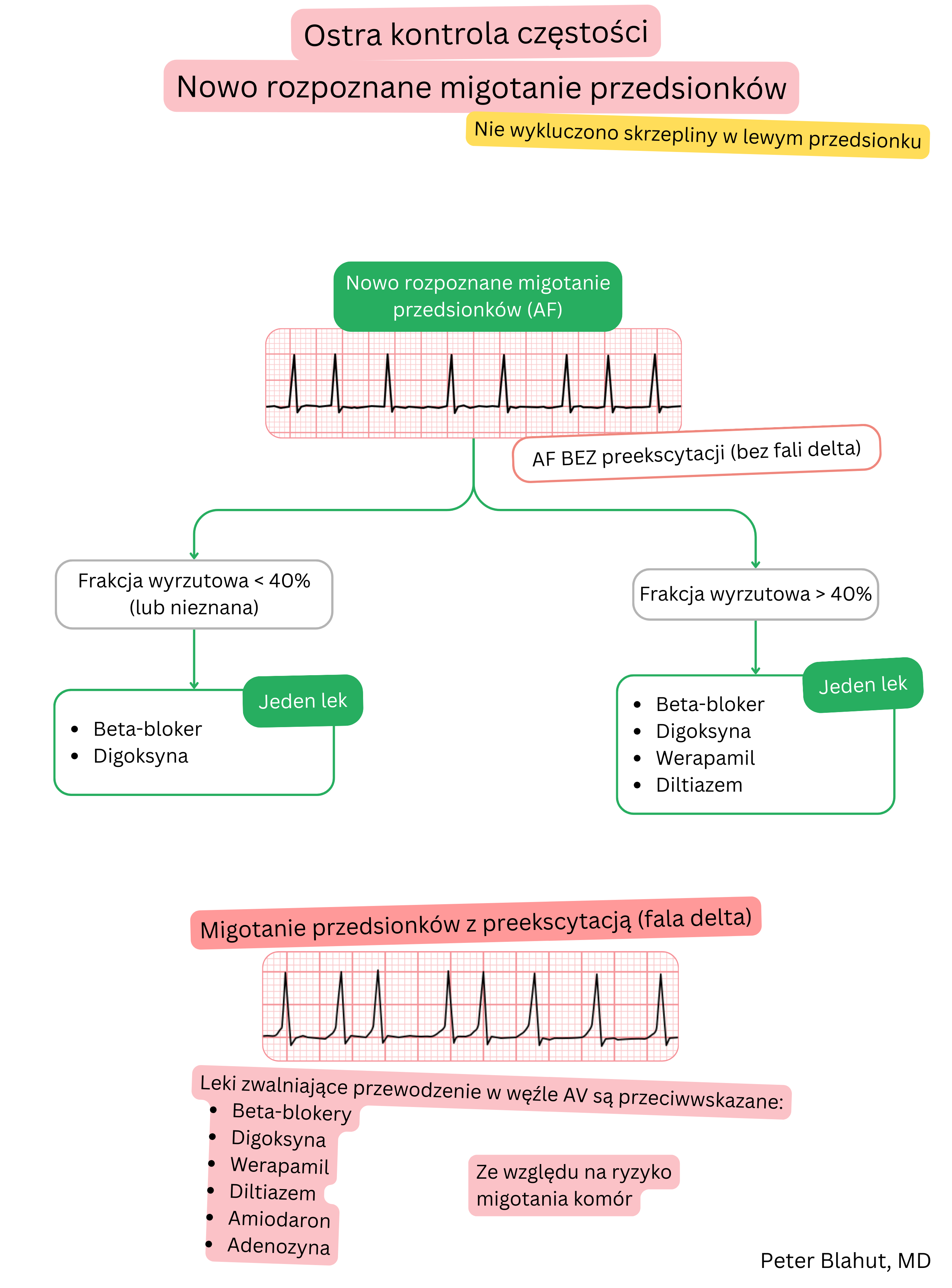
Digoksyna i beta-adrenolityki są stosowane do kontroli częstości rytmu komór w MP (nie do utrzymania rytmu zatokowego).
| Digoksyna vs. beta-adrenolityki w migotaniu przedsionków (MP) | ||
|---|---|---|
| Cecha | Digoksyna | Beta-adrenolityki |
| Preferowani pacjenci | Pacjenci mało aktywni z frakcją wyrzutową < 40 % | Większość pacjentów – zwłaszcza z chorobą wieńcową i przewlekłym stresem |
| Efekt | Zwalnia częstość rytmu głównie w spoczynku | Zwalniają częstość rytmu w spoczynku i podczas wysiłku |
| Zastosowanie | Często jako leczenie dodane do beta-adrenolityków lub niedihydropirydynowych blokerów kanału wapniowego | Lek pierwszego wyboru do kontroli częstości rytmu |
| Ograniczenia | Ograniczony efekt podczas wysiłku, ryzyko toksyczności | Ostrożnie w bradykardii, astmie/POChP, hipotensji |
| Działania niepożądane | Nudności, wymioty, arytmie (blok AV, tachyarytmie komorowe), zaburzenia widzenia (ksantopsja) | Bradykardia, hipotensja, zmęczenie, skurcz oskrzeli, pogorszenie NS u pacjentów w dekompensacji |
CAD – choroba wieńcowa, BB – beta-adrenolityki, non-DHP CCB – niedihydropirydynowe blokery kanału wapniowego
Niniejsze wytyczne są nieoficjalne i nie stanowią oficjalnych wytycznych wydanych przez żadne profesjonalne towarzystwo kardiologiczne. Służą wyłącznie celom edukacyjnym i informacyjnym.
