

Classificação:
| Bloqueadores beta na fibrilhação auricular (FA) | |||
|---|---|---|---|
| Fármaco | Seletividade / mecanismo | Principal utilização na FA | Administração |
| Metoprolol | Bloqueador β1 seletivo | Mais frequentemente utilizado, abrandamento eficaz da condução AV | intravenosa, por via oral |
| Bisoprolol | Bloqueador β1 altamente seletivo | Controlo da frequência a longo prazo, terapêutica crónica | por via oral |
| Atenolol | Bloqueador β1 seletivo | Atualmente utilizado com menor frequência | por via oral |
| Nebivolol | Bloqueador β1 altamente seletivo, vasodilatação mediada por NO | Adequado em doentes idosos e hipertensos. Menor risco de disfunção sexual. | por via oral |
| Carvedilol | Bloqueador beta não seletivo + bloqueio α1 | Preferido na FA com insuficiência cardíaca | por via oral |
| Esmolol | Bloqueador β1 de ação curta | Controlo agudo da frequência | intravenosa |
| Landiolol | Bloqueador β1 de ação curta, altamente seletivo | Controlo agudo da frequência (maior seletividade do que o esmolol) | intravenosa |
Mecanismo:
| Bloqueadores beta e seletividade | |
|---|---|
| Bloqueador beta | Razão de bloqueio β1/β2 |
| Não seletivo | < 5:1 |
| Seletivo | > 5:1 |
| Cardiosseletivo | > 20:1 |
| Altamente cardiosseletivo | > 100:1 |
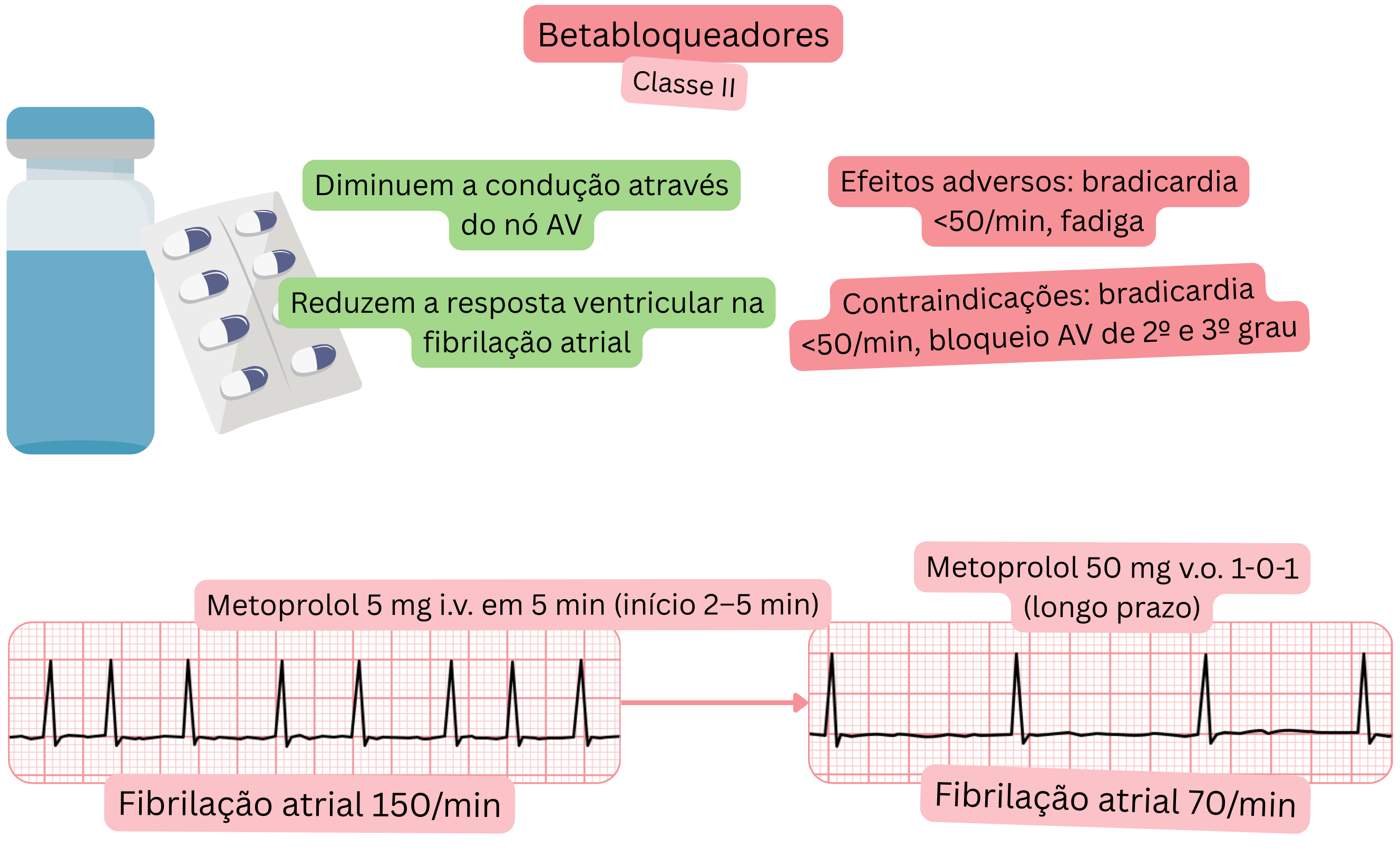
Efeito:
| Bloqueadores beta e fibrilhação auricular (FA) |
|---|
| Nomes comerciais |
| Betaloc (metoprolol), Concor (bisoprolol), Tenormin (atenolol), Nebilet (nebivolol), Brevibloc (esmolol), Rapibloc (landiolol) |
| Indicações |
|
| Posologia e características-chave |
|
| Início de ação |
|
| Efeito |
|
| Contraindicações |
|
| Posologia de bloqueadores beta (por via oral) e fibrilhação auricular | ||||
|---|---|---|---|---|
| Nome | β1/β2 | Início de ação | Duração de ação | Posologia |
| Metoprolol tartarato (por via oral) | 35:1 | 20–60 min. | 6–12 h | 25–100 mg duas vezes por dia |
| Metoprolol succinato (por via oral) | 35:1 | 1–2 h | 24 h | 50–200 mg uma vez por dia |
| Bisoprolol (por via oral) | 100:1 | 1–2 h | 24 h | 1.25–20 mg uma vez por dia |
| Atenolol (por via oral) | 5:1 | 30–60 min. | 12–24 h | 25–100 mg uma vez por dia |
| Nebivolol (por via oral) | 300:1 | 1–2 h | 24 h | 2,5–10 mg uma vez por dia |
| Carvedilol (por via oral) | 1:1 + α1 | 30–60 min. | 12–24 h | 3,125–50 mg duas vezes por dia |
| Posologia de bloqueadores beta (intravenosa) e fibrilhação auricular | ||||
|---|---|---|---|---|
| Nome | β1/β2 | Início de ação |
Duração de ação |
Posologia |
| Metoprolol tartarato (intravenoso) | 35:1 | 2–5 min. | 2–4 h |
2,5–5 mg em bólus durante 2 minutos, repetir a cada 5 minutos, até uma dose total máxima de 15 mg |
| Esmolol (intravenoso) | 33:1 | 2–10 min. | 10–30 min. |
500 µg/kg em bólus durante 1 minuto, depois perfusão contínua 50–300 µg/kg/min |
| Landiolol (intravenoso) | 255:1 | 1 min. | 10–15 min. |
100 µg/kg em bólus durante 1 minuto, depois perfusão contínua 10–40 µg/kg/min |
Monitorização do doente durante a administração intravenosa e após o início da terapêutica com bloqueador beta por via oral
| Monitorização do doente durante a administração intravenosa e após o início da terapêutica com bloqueador beta por via oral | ||
|---|---|---|
| Período de monitorização | O que monitorizar | Motivo para suspensão |
|
Durante a administração intravenosa (p. ex., metoprolol, esmolol, landiolol) |
ECG (bradicardia, bloqueio AV) Frequência cardíaca Pressão arterial Estado clínico (fraqueza, dispneia) |
Bradicardia < 50/min Bloqueio AV de II ou III grau Hipotensão < 90/60 mmHg Sinais clínicos de insuficiência cardíaca Broncoespasmo (especialmente em doentes asmáticos) |
| 30–120 min após a administração intravenosa |
ECG (intervalo PR, condução AV) Frequência cardíaca e pressão arterial Sintomas clínicos (fraqueza, dispneia) |
Bradicardia < 50/min Bloqueio AV de II ou III grau Hipotensão < 90/60 mmHg Deterioração clínica |
|
Durante a terapêutica oral (p. ex., bisoprolol, atenolol, nebivolol) |
Pressão arterial ECG (bradicardia, bloqueio AV) Estado clínico (fraqueza, fadiga, dispneia) Sinais de intolerância (p. ex., tonturas) |
Bradicardia < 50/min Bloqueio AV de II ou III grau Hipotensão < 90/60 mmHg Deterioração clínica Intolerância ao fármaco |
| Seguimento regular (dias a semanas) |
Pressão arterial ECG (se fraqueza, vertigem) Avaliação clínica (capacidade funcional) |
Bradicardia < 50/min Bloqueio AV de II ou III grau Hipotensão < 90/60 mmHg Deterioração clínica Intolerância ao fármaco |
Efeitos adversos
| Bloqueadores beta vs. BCC não di-hidropiridínicos (Verapamil / Diltiazem) na fibrilhação auricular | ||
|---|---|---|
| Característica | Bloqueadores beta | Verapamil / Diltiazem |
| Classe | II (bloqueadores dos recetores beta-adrenérgicos) | IV (bloqueadores dos canais de Ca²⁺) |
| Efeito no nó AV | Inibição forte da condução – abrandamento da condução AV | Inibição forte da condução – abrandamento da condução AV |
| Efeito no nó sinusal | Abrandamento mais pronunciado do nó sinusal | Abrandamento menos pronunciado do nó sinusal em comparação com BB |
| Redução da pressão arterial | Moderada (≈ 5–15 mmHg sistólica) | Mais pronunciada (≈ 10–20 mmHg sistólica) |
| Redução da frequência cardíaca em repouso | ≈ 15–30 batimentos/min | ≈ 10–20 batimentos/min |
| Redução da frequência cardíaca durante o esforço | Marcada (≈ 30–40 batimentos/min) | Moderada (≈ 20–30 batimentos/min) |
| Doentes preferenciais | FA com hipertensão, DAC, ICFEr (com cautela) | FA em doentes sem ICFEr, doentes mais jovens |
| Contraindicações | Bradicardia grave, bloqueio AV, insuficiência cardíaca aguda | ICFEr, bloqueio AV, hipotensão |
| Principais riscos | Bradicardia, hipotensão, broncoespasmo (agentes não seletivos) | Bradicardia, hipotensão, agravamento de ICFEr |
| Utilização típica | Controlo da frequência na FA, incluindo taquicardia relacionada com stress | Controlo da frequência na FA em doentes mais jovens sem insuficiência cardíaca |
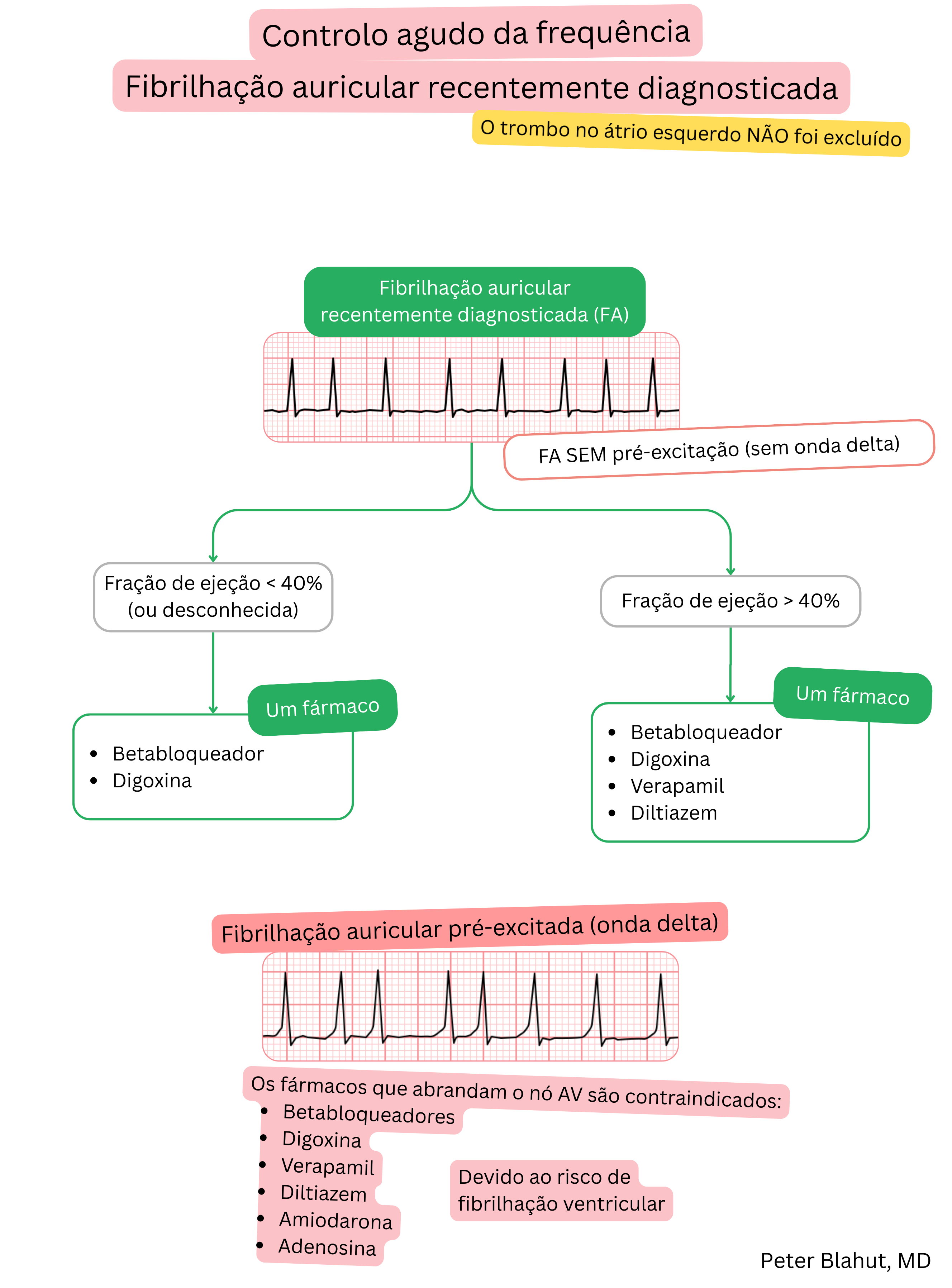
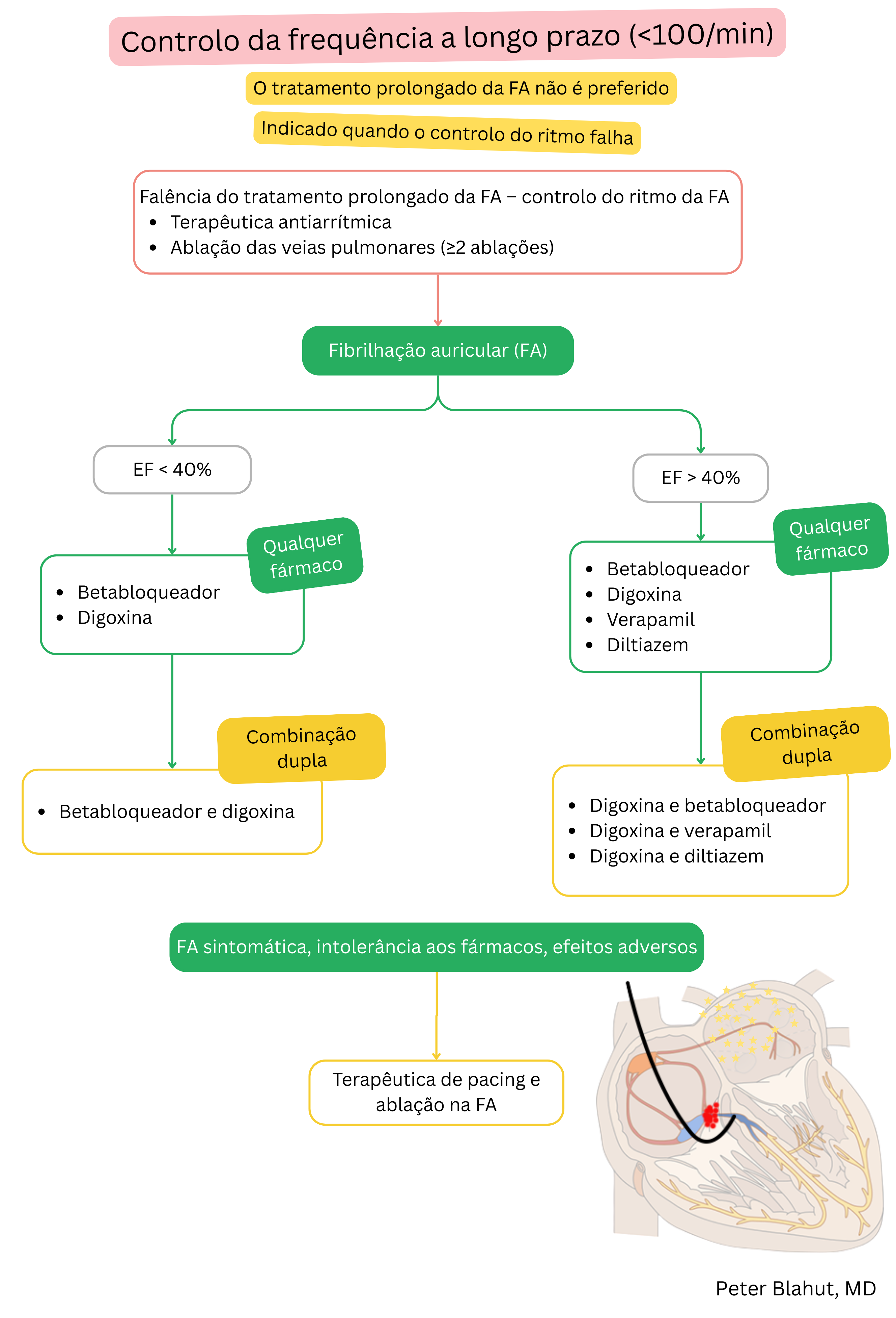
Estas diretrizes são não oficiais e não representam diretrizes formais emitidas por qualquer sociedade profissional de cardiologia. Destinam-se apenas a fins educacionais e informativos.
