

分類:
| 心房細動におけるβ遮断薬 | |||
|---|---|---|---|
| 薬剤 | 選択性/作用機序 | 心房細動における主な使用目的 | 投与経路 |
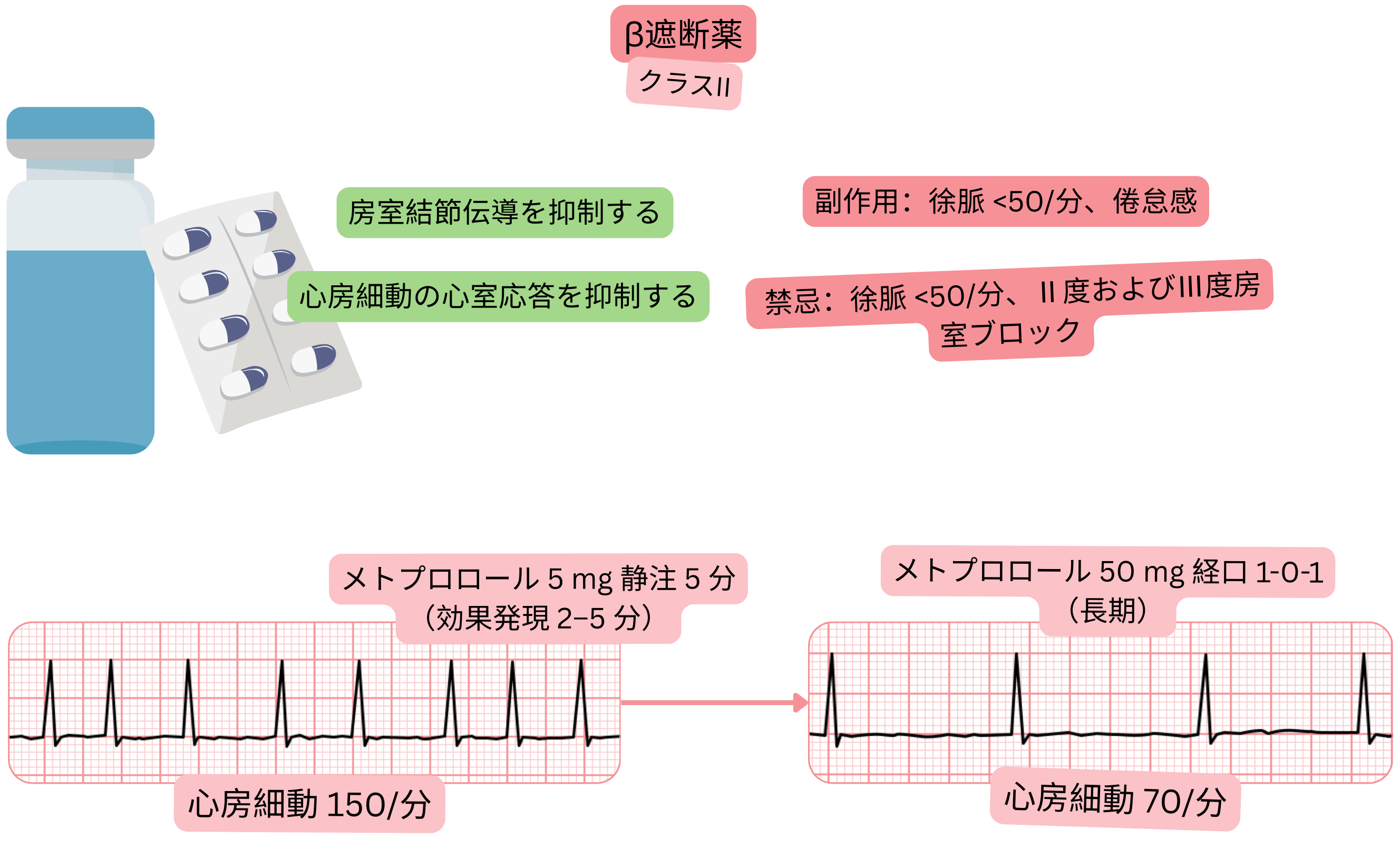
| メトプロロール | 選択的β1遮断薬 | 最も頻用され、房室伝導を有効に抑制する | 静脈内投与、経口投与 |
| ビソプロロール | 高度選択的β1遮断薬 | 長期レートコントロール、慢性期治療 | 経口投与 |
| アテノロール | 選択的β1遮断薬 | 近年は使用頻度が低下している | 経口投与 |
| ネビボロール | 高度選択的β1遮断薬、NO介在性血管拡張作用 | 高齢者および高血圧合併例に適する。性機能障害のリスクが最も低い。 | 経口投与 |
| カルベジロール | 非選択的β遮断作用+α1遮断作用 | 心不全合併心房細動で推奨される | 経口投与 |
| エスモロール | 短時間作用型β1遮断薬 | 急性期レートコントロール | 静脈内投与 |
| ランジオロール | 短時間作用型・高度選択的β1遮断薬 | 急性期レートコントロール(エスモロールより高選択性) | 静脈内投与 |
作用機序:
| β遮断薬と選択性 | |
|---|---|
| β遮断薬 | β1/β2遮断比 |
| 非選択的 | < 5:1 |
| 選択的 | > 5:1 |
| 心選択性 | > 20:1 |
| 高度心選択性 | > 100:1 |
効果:
| β遮断薬と心房細動 |
|---|
| 商品名 |
| Betaloc(メトプロロール)、Concor(ビソプロロール)、Tenormin(アテノロール)、Nebilet(ネビボロール)、Brevibloc(エスモロール)、Rapibloc(ランジオロール) |
| 適応 |
|
| 用量および主な特徴 |
|
| 作用発現時間 |
|
| 効果 |
|
| 禁忌 |
|
| β遮断薬の用量(経口)と心房細動 | ||||
|---|---|---|---|---|
| 名称 | β1/β2 | 作用発現時間 | 作用持続時間 | 用量 |
| メトプロロール酒石酸塩(経口投与) | 35:1 | 20–60 分 | 6–12 時間 | 25–100 mg 1日2回 |
| メトプロロールコハク酸塩(経口投与) | 35:1 | 1–2 時間 | 24 時間 | 50–200 mg 1日1回 |
| ビソプロロール(経口投与) | 100:1 | 1–2 時間 | 24 時間 | 1.25–20 mg 1日1回 |
| アテノロール(経口投与) | 5:1 | 30–60 分 | 12–24 時間 | 25–100 mg 1日1回 |
| ネビボロール(経口投与) | 300:1 | 1–2 時間 | 24 時間 | 2.5–10 mg 1日1回 |
| カルベジロール(経口投与) | 1:1 + α1 | 30–60 分 | 12–24 時間 | 3.125–50 mg 1日2回 |
| β遮断薬の用量(静脈内)と心房細動 | ||||
|---|---|---|---|---|
| 名称 | β1/β2 | 作用発現 時間 |
作用持続 時間 |
用量 |
| メトプロロール酒石酸塩(静脈内投与) | 35:1 | 2–5 分 | 2–4 時間 |
2.5–5 mgを2分間かけて静脈内投与、 5分ごとに反復投与、最大総投与量15 mgまで |
| エスモロール(静脈内投与) | 33:1 | 2–10 分 | 10–30 分 |
500 µg/kgを1分間でボーラス静脈内投与、 その後50–300 µg/kg/分で持続静脈内投与 |
| ランジオロール(静脈内投与) | 255:1 | 1 分 | 10–15 分 |
100 µg/kgを1分間でボーラス静脈内投与、 その後10–40 µg/kg/分で持続静脈内投与 |
静脈内投与中および経口β遮断薬開始後の患者モニタリング
| 静脈内投与中および経口β遮断薬開始後の患者モニタリング | ||
|---|---|---|
| モニタリング期間 | 観察項目 | 中止理由 |
|
静脈内投与中 (例:メトプロロール、エスモロール、ランジオロール) |
心電図(徐脈、房室ブロック) 心拍数 血圧 臨床状態(脱力、呼吸困難) |
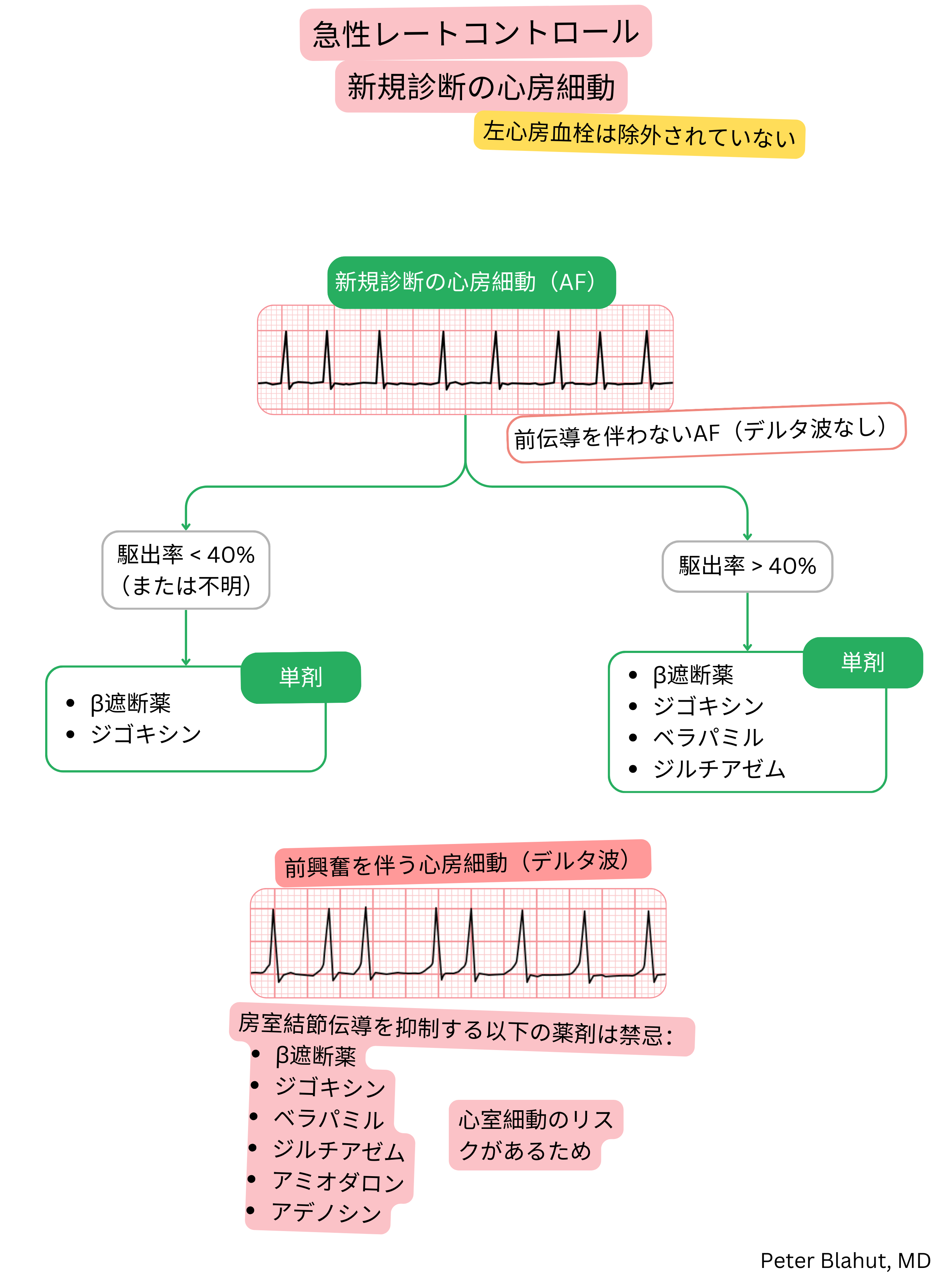
徐脈 < 50/分 II度またはIII度房室ブロック 低血圧 < 90/60 mmHg 心不全の臨床徴候 気管支攣縮(特に喘息患者) |
| 静脈内投与後30–120分 |
心電図(PR間隔、房室伝導) 心拍数および血圧 臨床症状(脱力、呼吸困難) |
徐脈 < 50/分 II度またはIII度房室ブロック 低血圧 < 90/60 mmHg 臨床状態の悪化 |
|
経口治療中 (例:ビソプロロール、アテノロール、ネビボロール) |
血圧 心電図(徐脈、房室ブロック) 臨床状態(脱力、倦怠感、呼吸困難) 不耐症状(例:めまい) |
徐脈 < 50/分 II度またはIII度房室ブロック 低血圧 < 90/60 mmHg 臨床状態の悪化 薬剤不耐 |
| 定期フォロー(数日~数週) |
血圧 心電図(脱力、めまい時) 臨床評価(機能的能力) |
徐脈 < 50/分 II度またはIII度房室ブロック 低血圧 < 90/60 mmHg 臨床状態の悪化 薬剤不耐 |
有害事象
| 心房細動におけるβ遮断薬と非DHP系CCB(ベラパミル/ジルチアゼム)の比較 | ||
|---|---|---|
| 項目 | β遮断薬 | ベラパミル/ジルチアゼム |
| 分類 | II(β受容体遮断薬) | IV(Ca²⁺チャネル遮断薬) |
| 房室結節への作用 | 強力な伝導抑制 ― 房室伝導を遅延させる | 強力な伝導抑制 ― 房室伝導を遅延させる |
| 洞結節への作用 | 洞結節抑制作用がより顕著 | β遮断薬と比較して洞結節抑制は軽度 |
| 血圧低下作用 | 中等度(約5–15 mmHg 収縮期) | より顕著(約10–20 mmHg 収縮期) |
| 安静時心拍数低下 | 約15–30 拍/分 | 約10–20 拍/分 |
| 労作時心拍数低下 | 顕著(約30–40 拍/分) | 中等度(約20–30 拍/分) |
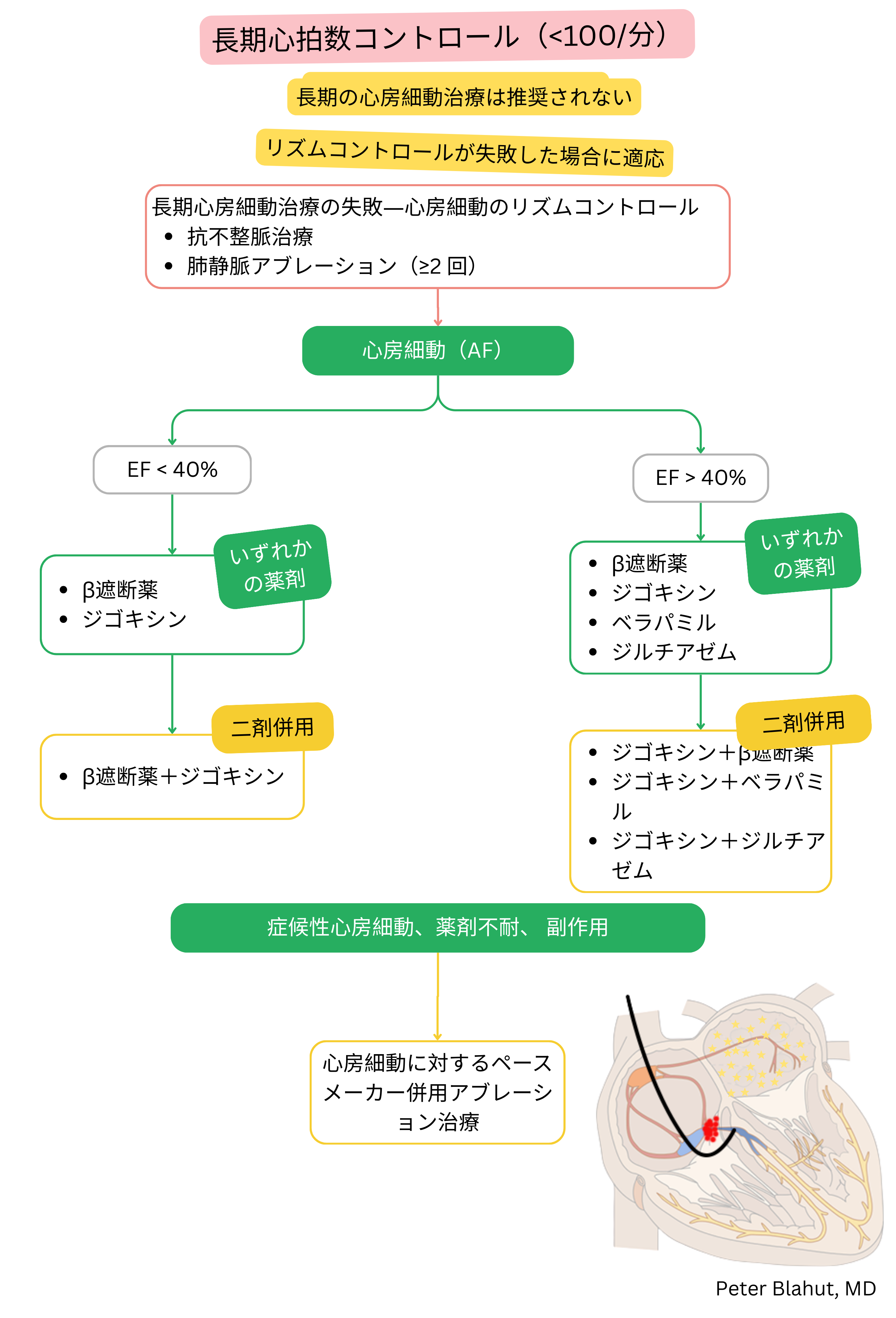
| 推奨される患者 | 高血圧、冠動脈疾患、HFrEF合併心房細動(慎重投与) | HFrEFを伴わない心房細動、若年患者 |
| 禁忌 | 重度徐脈、房室ブロック、急性心不全 | HFrEF、房室ブロック、低血圧 |
| 主なリスク | 徐脈、低血圧、気管支攣縮(非選択的薬剤) | 徐脈、低血圧、HFrEF増悪 |
| 主な使用目的 | ストレス関連頻脈を含む心房細動のレートコントロール | 心不全を伴わない若年患者の心房細動レートコントロール |
これらのガイドラインは非公式であり、いかなる専門的な心臓病学会が発行した正式なガイドラインを代表するものではありません。教育および情報提供のみを目的としています。
