

Classification :
| Bêta-bloquants dans la fibrillation atriale (FA) | |||
|---|---|---|---|
| Médicament | Sélectivité / mécanisme | Utilisation principale dans la FA | Administration |
| Metoprolol | Bêta1-bloquant sélectif | Le plus fréquemment utilisé, ralentissement efficace de la conduction AV | intraveineuse, orale |
| Bisoprolol | Bêta1-bloquant hautement sélectif | Contrôle chronique de la fréquence, traitement au long cours | orale |
| Atenolol | Bêta1-bloquant sélectif | Moins utilisé actuellement | orale |
| Nebivolol | Bêta1-bloquant hautement sélectif, vasodilatation médiée par le NO | Adapté chez les patients âgés et hypertendus. Risque le plus faible de dysfonction sexuelle. | orale |
| Carvedilol | Bêta-bloquant non sélectif + blocage α1 | Préféré en cas de FA avec insuffisance cardiaque | orale |
| Esmolol | Bêta1-bloquant d’action courte | Contrôle aigu de la fréquence | intraveineuse |
| Landiolol | Bêta1-bloquant d’action courte, hautement sélectif | Contrôle aigu de la fréquence (sélectivité plus élevée que l’esmolol) | intraveineuse |
Mécanisme :
| Bêta-bloquants et sélectivité | |
|---|---|
| Bêta-bloquant | Rapport de blocage β1/β2 |
| Non sélectif | < 5:1 |
| Sélectif | > 5:1 |
| Cardiosélectif | > 20:1 |
| Hautement cardiosélectif | > 100:1 |
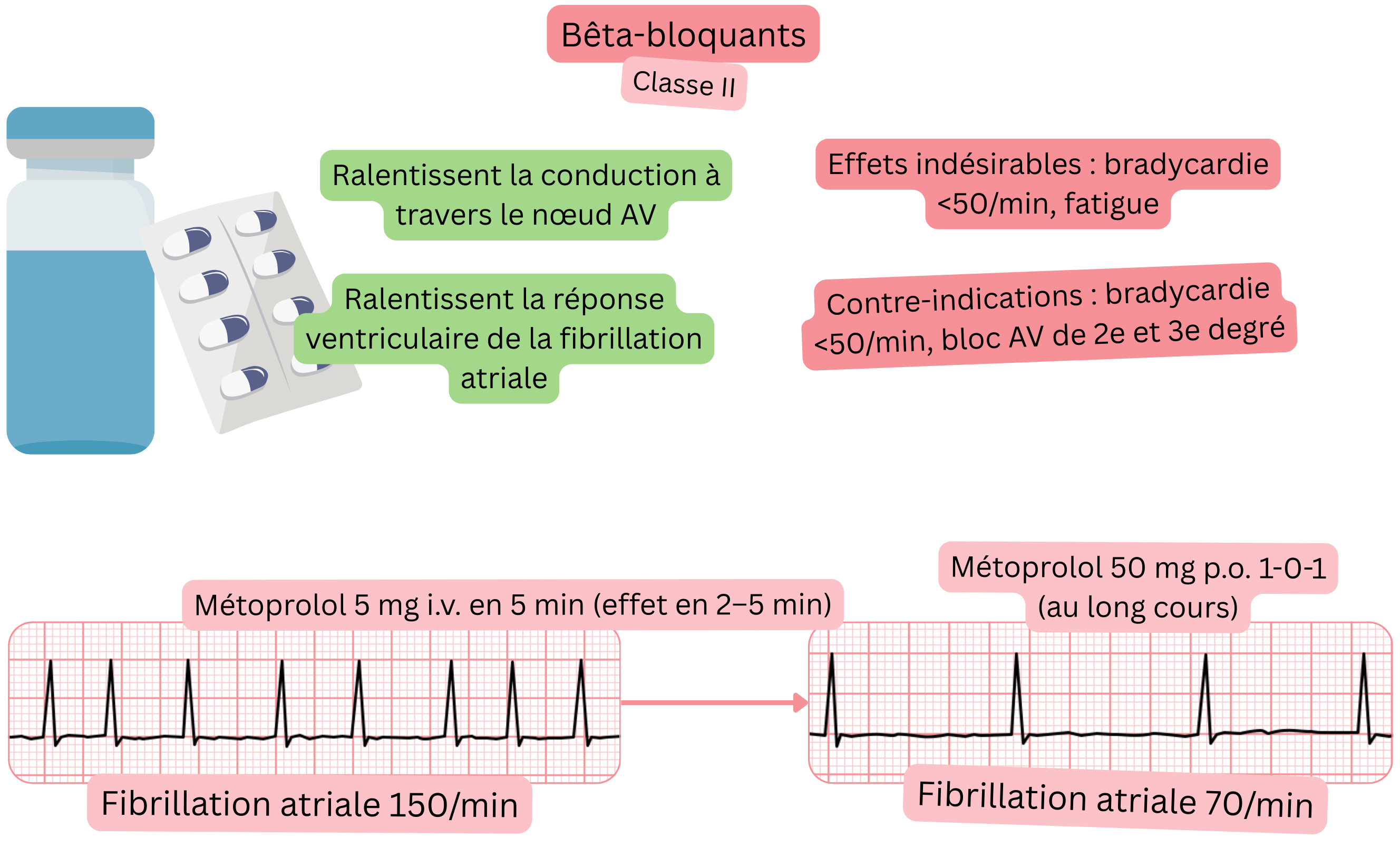
Effet :
| Bêta-bloquants et fibrillation atriale (FA) |
|---|
| Noms commerciaux |
| Betaloc (metoprolol), Concor (bisoprolol), Tenormin (atenolol), Nebilet (nebivolol), Brevibloc (esmolol), Rapibloc (landiolol) |
| Indications |
|
| Posologie et caractéristiques clés |
|
| Délai d’action |
|
| Effet |
|
| Contre-indications |
|
| Posologie des bêta-bloquants (oral) et fibrillation atriale | ||||
|---|---|---|---|---|
| Nom | β1/β2 | Délai d’action | Durée d’action | Posologie |
| Metoprolol tartrate (oral) | 35:1 | 20–60 min. | 6–12 h | 25–100 mg deux fois par jour |
| Metoprolol succinate (oral) | 35:1 | 1–2 h | 24 h | 50–200 mg une fois par jour |
| Bisoprolol (oral) | 100:1 | 1–2 h | 24 h | 1,25–20 mg une fois par jour |
| Atenolol (oral) | 5:1 | 30–60 min. | 12–24 h | 25–100 mg une fois par jour |
| Nebivolol (oral) | 300:1 | 1–2 h | 24 h | 2,5–10 mg une fois par jour |
| Carvedilol (oral) | 1:1 + α1 | 30–60 min. | 12–24 h | 3,125–50 mg deux fois par jour |
| Posologie des bêta-bloquants (intraveineux) et fibrillation atriale | ||||
|---|---|---|---|---|
| Nom | β1/β2 | Délai d’action |
Durée d’action |
Posologie |
| Metoprolol tartrate (intraveineux) | 35:1 | 2–5 min. | 2–4 h |
2,5–5 mg en bolus sur 2 minutes, à répéter toutes les 5 minutes, jusqu’à une dose totale maximale de 15 mg |
| Esmolol (intraveineux) | 33:1 | 2–10 min. | 10–30 min. |
500 µg/kg en bolus sur 1 minute, puis perfusion continue de 50–300 µg/kg/min |
| Landiolol (intraveineux) | 255:1 | 1 min. | 10–15 min. |
100 µg/kg en bolus sur 1 minute, puis perfusion continue de 10–40 µg/kg/min |
Surveillance du patient lors de l’administration intraveineuse et après l’initiation d’un traitement oral par bêta-bloquant
| Surveillance du patient lors de l’administration intraveineuse et après l’initiation d’un traitement oral par bêta-bloquant | ||
|---|---|---|
| Période de surveillance | Éléments à surveiller | Motif d’arrêt |
|
Pendant l’administration intraveineuse (p. ex. metoprolol, esmolol, landiolol) |
ECG (bradycardie, bloc AV) Fréquence cardiaque Pression artérielle État clinique (asthénie, dyspnée) |
Bradycardie < 50/min Bloc AV du IIe ou IIIe degré Hypotension < 90/60 mmHg Signes cliniques d’insuffisance cardiaque Bronchospasme (notamment chez les patients asthmatiques) |
| 30–120 min après administration intraveineuse |
ECG (intervalle PR, conduction AV) Fréquence cardiaque et pression artérielle Symptômes cliniques (asthénie, dyspnée) |
Bradycardie < 50/min Bloc AV du IIe ou IIIe degré Hypotension < 90/60 mmHg Aggravation clinique |
|
Pendant le traitement oral (p. ex. bisoprolol, atenolol, nebivolol) |
Pression artérielle ECG (bradycardie, bloc AV) État clinique (asthénie, fatigue, dyspnée) Signes d’intolérance (p. ex. vertiges) |
Bradycardie < 50/min Bloc AV du IIe ou IIIe degré Hypotension < 90/60 mmHg Aggravation clinique Intolérance médicamenteuse |
| Suivi régulier (jours à semaines) |
Pression artérielle ECG (en cas d’asthénie, vertiges) Évaluation clinique (capacité fonctionnelle) |
Bradycardie < 50/min Bloc AV du IIe ou IIIe degré Hypotension < 90/60 mmHg Aggravation clinique Intolérance médicamenteuse |
Effets indésirables
| Bêta-bloquants vs inhibiteurs calciques non-DHP (Vérapamil / Diltiazem) dans la fibrillation atriale | ||
|---|---|---|
| Caractéristique | Bêta-bloquants | Vérapamil / Diltiazem |
| Classe | II (bloqueurs des récepteurs β-adrénergiques) | IV (bloqueurs des canaux calciques Ca2+) |
| Effet sur le nœud AV | Inhibition marquée de la conduction – ralentissement de la conduction AV | Inhibition marquée de la conduction – ralentissement de la conduction AV |
| Effet sur le nœud sinusal | Ralentissement plus prononcé du nœud sinusal | Ralentissement moins prononcé du nœud sinusal comparé aux BB |
| Réduction de la pression artérielle | Modérée (≈ 5–15 mmHg systolique) | Plus marquée (≈ 10–20 mmHg systolique) |
| Réduction de la fréquence cardiaque au repos | ≈ 15–30 battements/min | ≈ 10–20 battements/min |
| Réduction de la fréquence cardiaque à l’effort | Importante (≈ 30–40 battements/min) | Modérée (≈ 20–30 battements/min) |
| Patients privilégiés | FA avec hypertension, cardiopathie ischémique, HFrEF (avec prudence) | FA chez patients sans HFrEF, patients plus jeunes |
| Contre-indications | Bradycardie sévère, bloc AV, insuffisance cardiaque aiguë | HFrEF, bloc AV, hypotension |
| Principaux risques | Bradycardie, hypotension, bronchospasme (agents non sélectifs) | Bradycardie, hypotension, aggravation de la HFrEF |
| Utilisation typique | Contrôle de la fréquence dans la FA, y compris tachycardie liée au stress | Contrôle de la fréquence dans la FA chez patients jeunes sans insuffisance cardiaque |
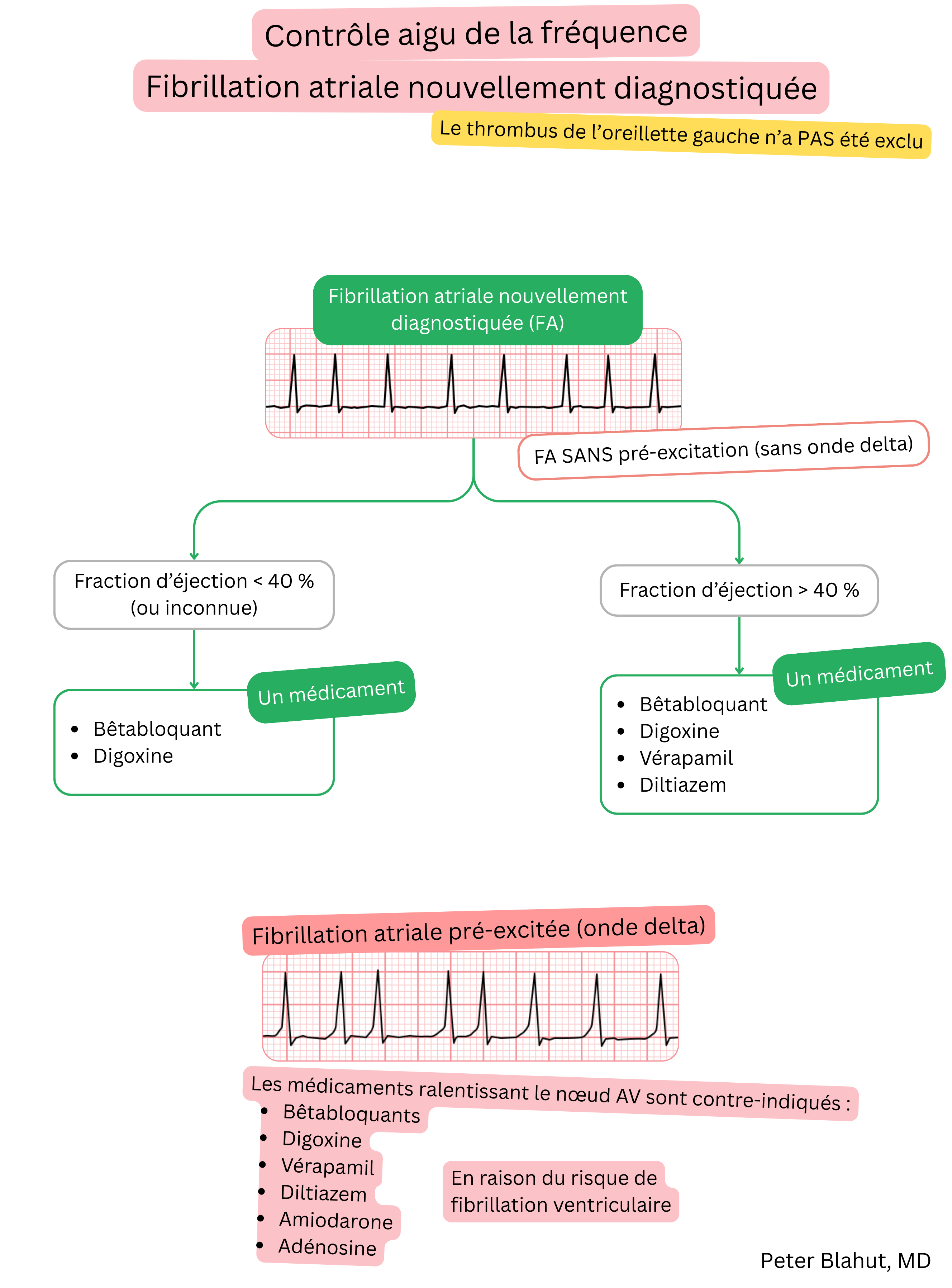
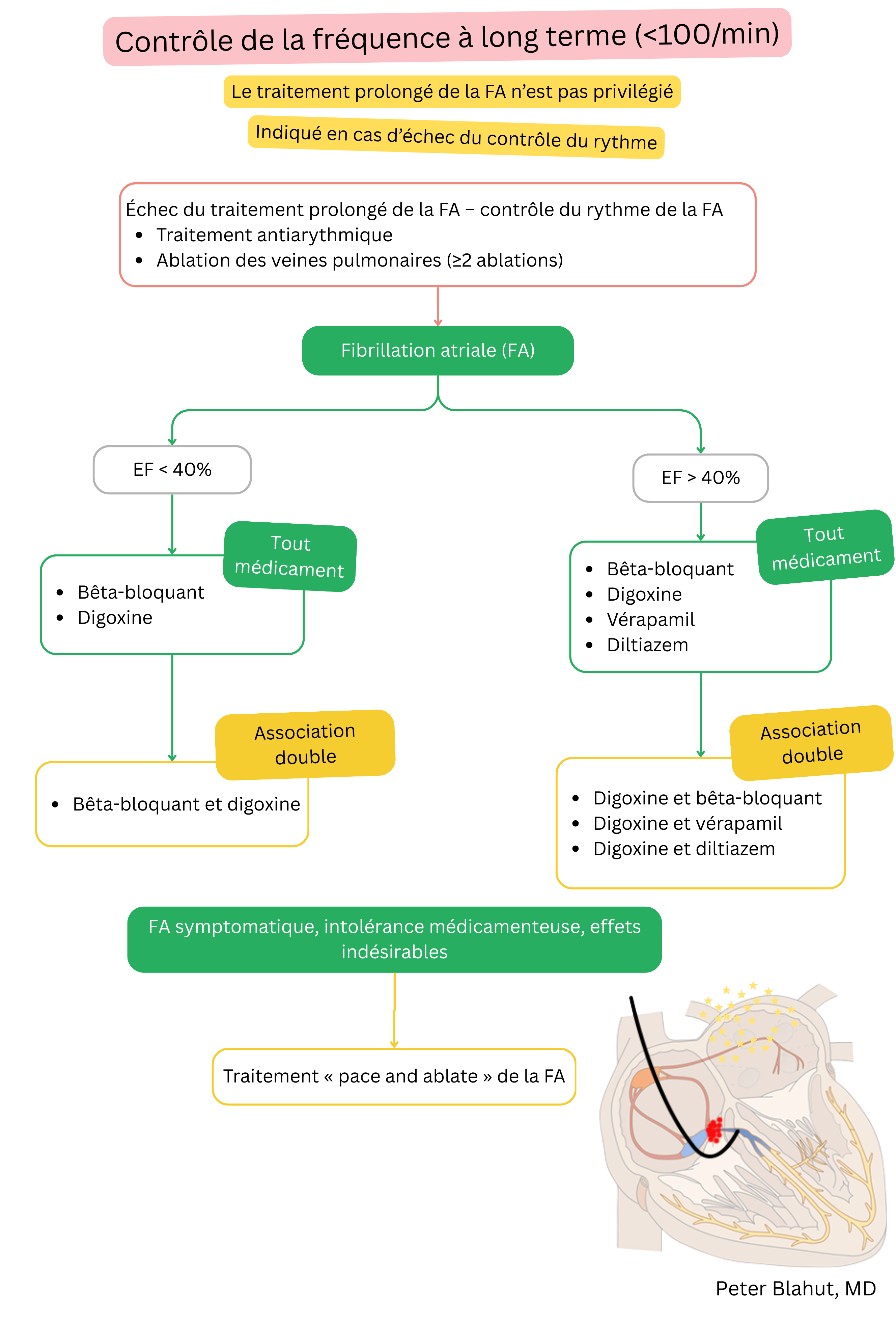
Ces recommandations sont non officielles et ne représentent pas des recommandations formelles émises par une société professionnelle de cardiologie. Elles sont destinées uniquement à des fins éducatives et informatives.
