

Classificazione:
| Beta-bloccanti nella fibrillazione atriale (FA) | |||
|---|---|---|---|
| Farmaco | Selettività / meccanismo | Principale utilizzo nella FA | Somministrazione |
| Metoprololo | β1-bloccante selettivo | Più frequentemente utilizzato, efficace rallentamento della conduzione AV | endovenosa, per via orale |
| Bisoprololo | β1-bloccante altamente selettivo | Controllo della frequenza a lungo termine, terapia cronica | per via orale |
| Atenololo | β1-bloccante selettivo | Oggi meno utilizzato | per via orale |
| Nebivololo | β1-bloccante altamente selettivo, vasodilatazione mediata da NO | Indicato nei pazienti anziani e ipertesi. Minor rischio di disfunzione sessuale. | per via orale |
| Carvedilolo | β-bloccante non selettivo + blocco α1 | Preferito nella FA con insufficienza cardiaca | per via orale |
| Esmololo | β1-bloccante a breve durata d’azione | Controllo acuto della frequenza | endovenosa |
| Landiololo | β1-bloccante altamente selettivo a breve durata d’azione | Controllo acuto della frequenza (maggiore selettività rispetto all’esmololo) | endovenosa |
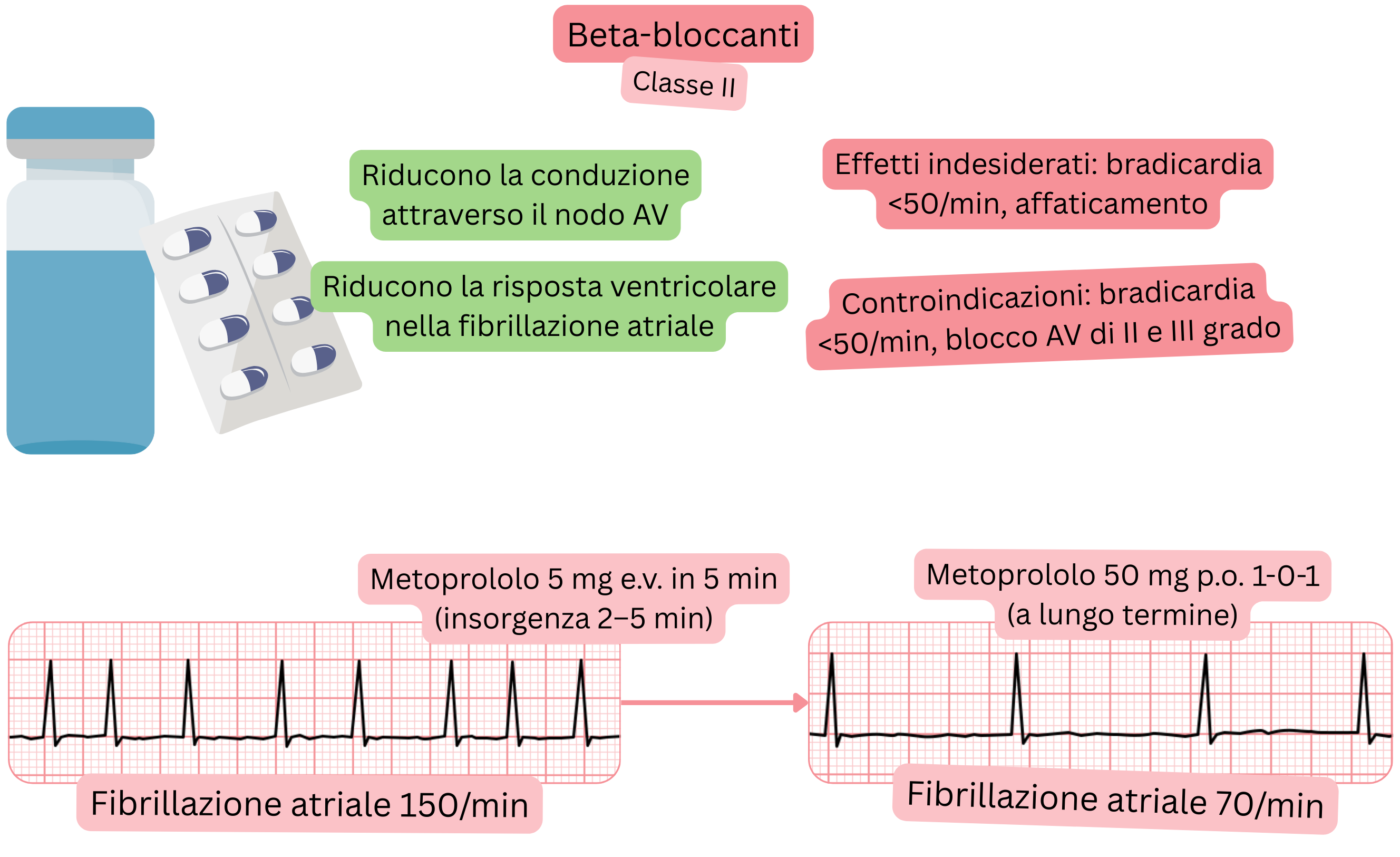
Meccanismo:
| Beta-bloccanti e selettività | |
|---|---|
| Beta-bloccante | Rapporto di blocco β1/β2 |
| Non selettivo | < 5:1 |
| Selettivo | > 5:1 |
| Cardioselettivo | > 20:1 |
| Altamente cardioselettivo | > 100:1 |
Effetto:
| Beta-bloccanti e fibrillazione atriale (FA) |
|---|
| Nomi commerciali |
| Betaloc (metoprololo), Concor (bisoprololo), Tenormin (atenololo), Nebilet (nebivololo), Brevibloc (esmololo), Rapibloc (landiololo) |
| Indicazioni |
|
| Posologia e caratteristiche principali |
|
| Inizio d’azione |
|
| Effetto |
|
| Controindicazioni |
|
| Posologia dei beta-bloccanti (per via orale) e fibrillazione atriale | ||||
|---|---|---|---|---|
| Nome | β1/β2 | Inizio d’azione | Durata d’azione | Posologia |
| Metoprololo tartrato (per via orale) | 35:1 | 20–60 min | 6–12 h | 25–100 mg due volte al giorno |
| Metoprololo succinato (per via orale) | 35:1 | 1–2 h | 24 h | 50–200 mg una volta al giorno |
| Bisoprololo (per via orale) | 100:1 | 1–2 h | 24 h | 1,25–20 mg una volta al giorno |
| Atenololo (per via orale) | 5:1 | 30–60 min | 12–24 h | 25–100 mg una volta al giorno |
| Nebivololo (per via orale) | 300:1 | 1–2 h | 24 h | 2,5–10 mg una volta al giorno |
| Carvedilolo (per via orale) | 1:1 + α1 | 30–60 min | 12–24 h | 3,125–50 mg due volte al giorno |
| Posologia dei beta-bloccanti (endovenosa) e fibrillazione atriale | ||||
|---|---|---|---|---|
| Nome | β1/β2 | Inizio azione |
Durata azione |
Posologia |
| Metoprololo tartrato (endovenosa) | 35:1 | 2–5 min | 2–4 h |
2,5–5 mg in bolo in 2 minuti, ripetere ogni 5 minuti, fino a una dose totale massima di 15 mg |
| Esmololo (endovenosa) | 33:1 | 2–10 min | 10–30 min |
500 µg/kg in bolo in 1 minuto, quindi infusione continua 50–300 µg/kg/min |
| Landiololo (endovenosa) | 255:1 | 1 min | 10–15 min |
100 µg/kg in bolo in 1 minuto, quindi infusione continua 10–40 µg/kg/min |
Monitoraggio del paziente durante la somministrazione endovenosa e dopo l’inizio della terapia orale con beta-bloccanti
| Monitoraggio del paziente durante la somministrazione endovenosa e dopo l’inizio della terapia orale con beta-bloccanti | ||
|---|---|---|
| Periodo di monitoraggio | Cosa monitorare | Motivo di sospensione |
|
Durante la somministrazione endovenosa (es. metoprololo, esmololo, landiololo) |
ECG (bradicardia, blocco AV) Frequenza cardiaca Pressione arteriosa Stato clinico (astenia, dispnea) |
Bradicardia < 50/min Blocco AV di II o III grado Ipotensione < 90/60 mmHg Segni clinici di insufficienza cardiaca Broncospasmo (soprattutto nei pazienti asmatici) |
| 30–120 min dopo la somministrazione endovenosa |
ECG (intervallo PR, conduzione AV) Frequenza cardiaca e pressione arteriosa Sintomi clinici (astenia, dispnea) |
Bradicardia < 50/min Blocco AV di II o III grado Ipotensione < 90/60 mmHg Peggioramento clinico |
|
Durante terapia orale (es. bisoprololo, atenololo, nebivololo) |
Pressione arteriosa ECG (bradicardia, blocco AV) Stato clinico (astenia, affaticamento, dispnea) Segni di intolleranza (es. vertigini) |
Bradicardia < 50/min Blocco AV di II o III grado Ipotensione < 90/60 mmHg Peggioramento clinico Intolleranza al farmaco |
| Controlli periodici (giorni–settimane) |
Pressione arteriosa ECG (in caso di astenia, vertigini) Valutazione clinica (capacità funzionale) |
Bradicardia < 50/min Blocco AV di II o III grado Ipotensione < 90/60 mmHg Peggioramento clinico Intolleranza al farmaco |
Effetti indesiderati
| Beta-bloccanti vs. calcioantagonisti non-DHP (Verapamil / Diltiazem) nella fibrillazione atriale | ||
|---|---|---|
| Caratteristica | Beta-bloccanti | Verapamil / Diltiazem |
| Classe | II (bloccanti dei recettori β-adrenergici) | IV (bloccanti dei canali del Ca²⁺) |
| Effetto sul nodo AV | Forte inibizione della conduzione – rallentamento della conduzione AV | Forte inibizione della conduzione – rallentamento della conduzione AV |
| Effetto sul nodo SA | Rallentamento più marcato del nodo SA | Rallentamento meno marcato del nodo SA rispetto ai BB |
| Riduzione della pressione arteriosa | Moderata (≈ 5–15 mmHg sistolica) | Più marcata (≈ 10–20 mmHg sistolica) |
| Riduzione della frequenza cardiaca a riposo | ≈ 15–30 battiti/min | ≈ 10–20 battiti/min |
| Riduzione della frequenza cardiaca sotto sforzo | Marcata (≈ 30–40 battiti/min) | Moderata (≈ 20–30 battiti/min) |
| Pazienti preferiti | FA con ipertensione, cardiopatia ischemica, HFrEF (con cautela) | FA in pazienti senza HFrEF, pazienti più giovani |
| Controindicazioni | Bradicardia severa, blocco AV, insufficienza cardiaca acuta | HFrEF, blocco AV, ipotensione |
| Principali rischi | Bradicardia, ipotensione, broncospasmo (agenti non selettivi) | Bradicardia, ipotensione, peggioramento della HFrEF |
| Utilizzo tipico | Controllo della frequenza nella FA, inclusa tachicardia correlata allo stress | Controllo della frequenza nella FA in pazienti più giovani senza insufficienza cardiaca |
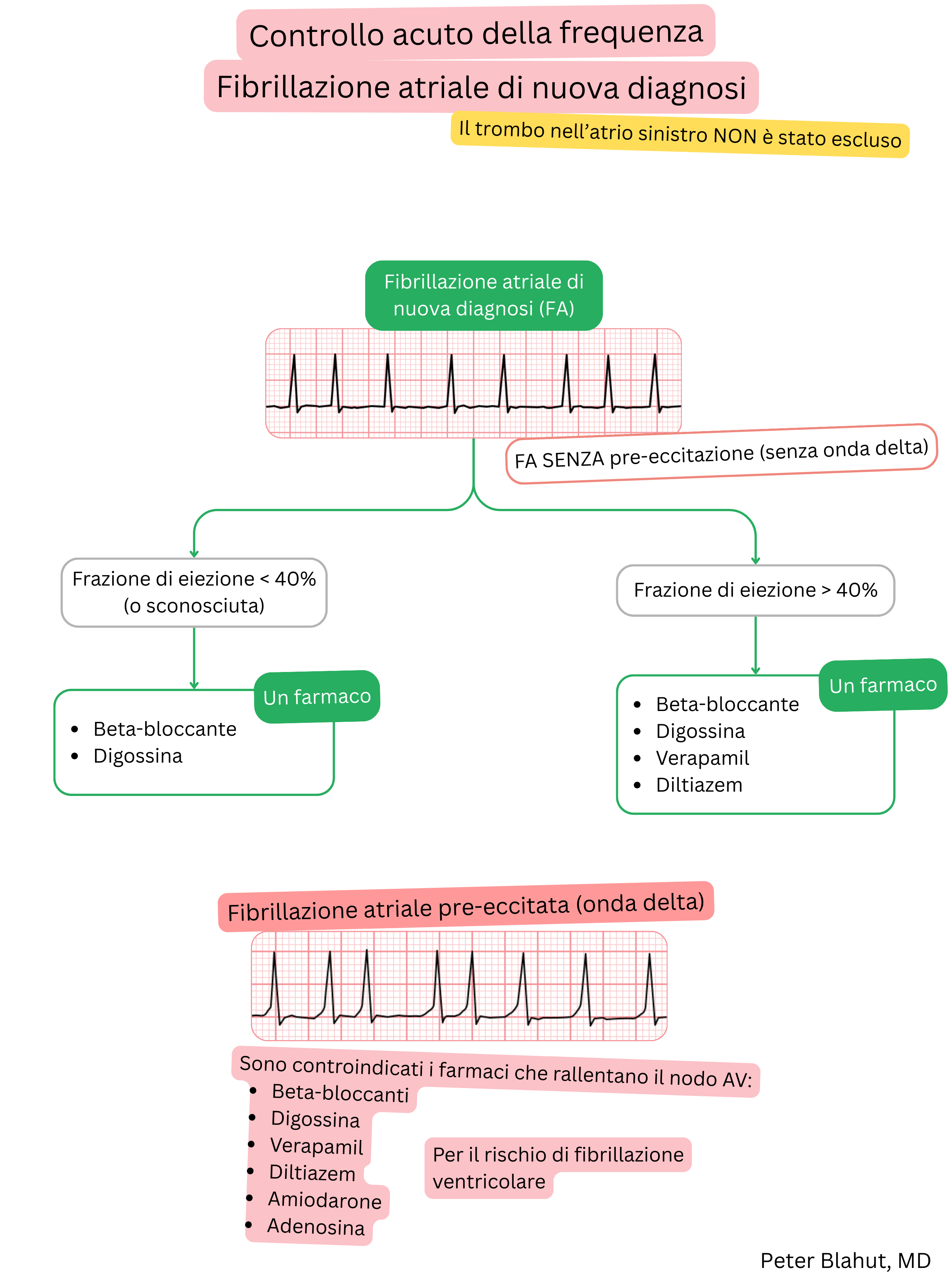
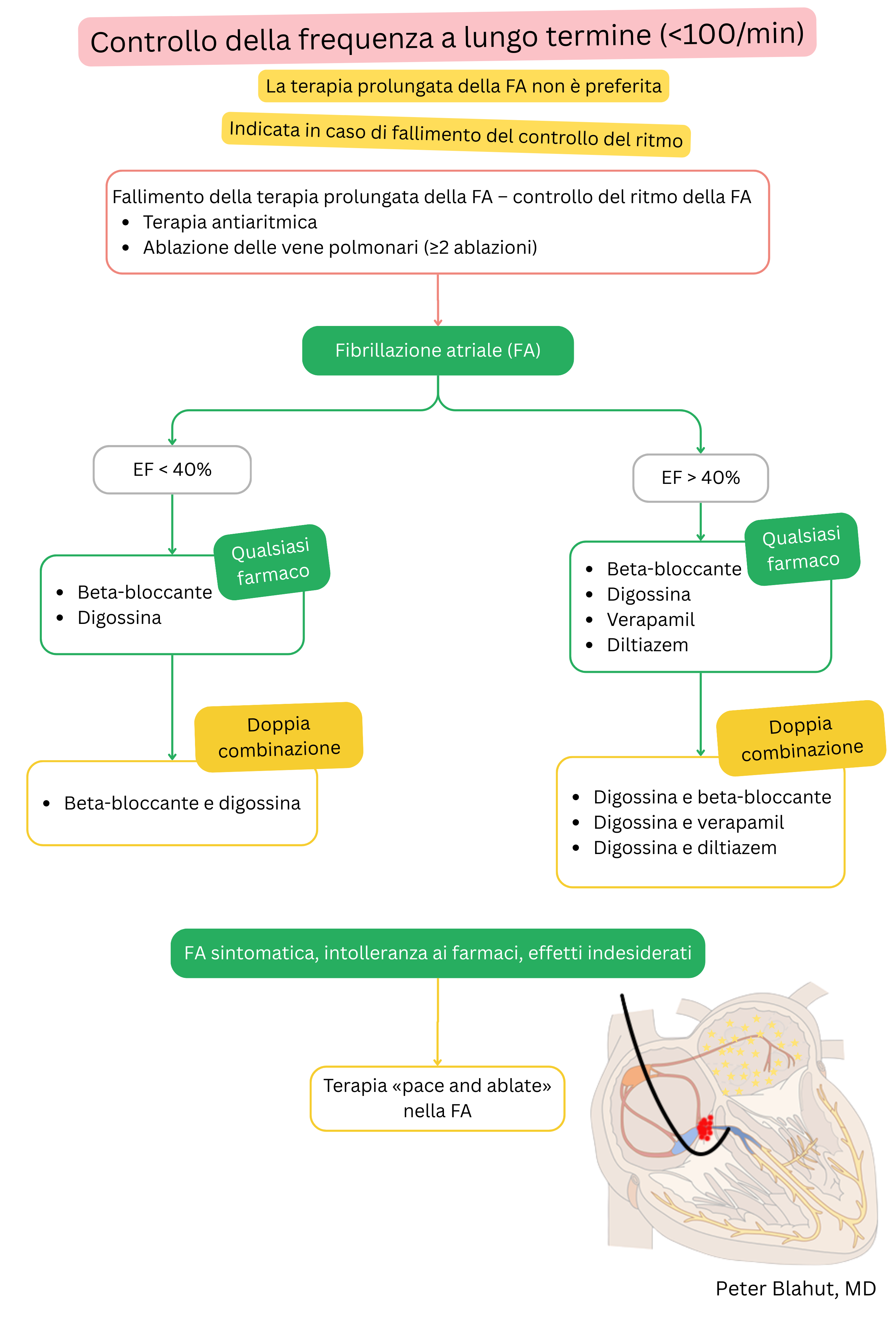
Queste linee guida sono non ufficiali e non rappresentano linee guida formali emesse da alcuna società professionale di cardiologia. Sono destinate esclusivamente a scopi educativi e informativi.
