

Klassifikation:
| Betablocker bei Vorhofflimmern (VHF) | |||
|---|---|---|---|
| Wirkstoff | Selektivität / Mechanismus | Hauptanwendung bei VHF | Applikation |
| Metoprolol | Selektiver β1-Blocker | Am häufigsten eingesetzt, effektive Verlangsamung der AV-Überleitung | intravenös, oral |
| Bisoprolol | Hochselektiver β1-Blocker | Langfristige Frequenzkontrolle, Dauertherapie | oral |
| Atenolol | Selektiver β1-Blocker | Heute seltener eingesetzt | oral |
| Nebivolol | Hochselektiver β1-Blocker, NO-vermittelte Vasodilatation | Geeignet bei älteren und hypertensiven Patienten. Geringstes Risiko sexueller Dysfunktion. | oral |
| Carvedilol | Nicht-selektiver β-Blocker + α1-Blockade | Bevorzugt bei VHF mit Herzinsuffizienz | oral |
| Esmolol | Kurz wirksamer β1-Blocker | Akute Frequenzkontrolle | intravenös |
| Landiolol | Kurz wirksamer, hochselektiver β1-Blocker | Akute Frequenzkontrolle (höhere Selektivität als Esmolol) | intravenös |
Wirkmechanismus:
| Betablocker und Selektivität | |
|---|---|
| Betablocker | β1/β2-Blockadeverhältnis |
| Nicht-selektiv | < 5:1 |
| Selektiv | > 5:1 |
| Kardioselektiv | > 20:1 |
| Hoch kardioselektiv | > 100:1 |
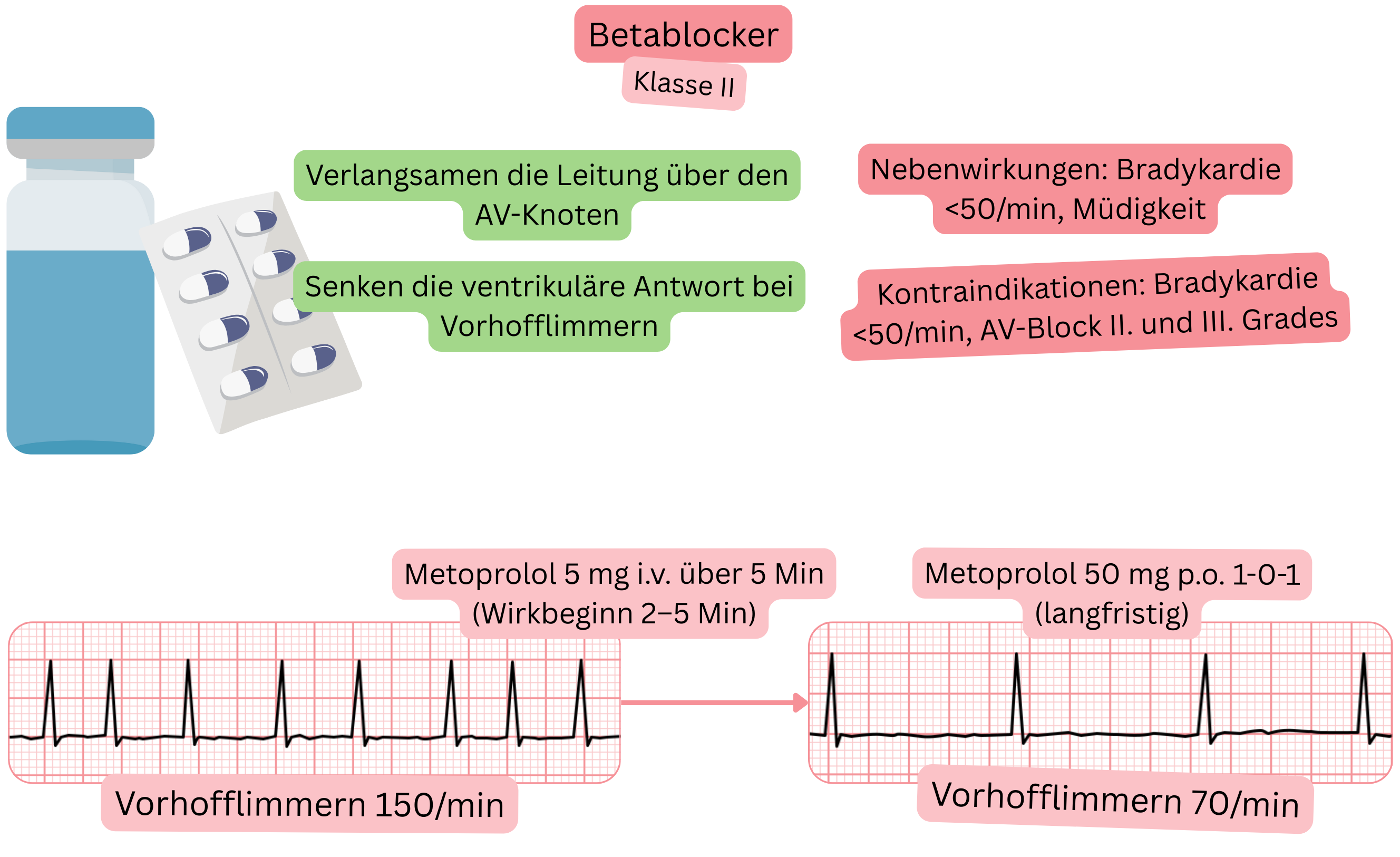
Wirkung:
| Betablocker und Vorhofflimmern (VHF) |
|---|
| Handelsnamen |
| Betaloc (Metoprolol), Concor (Bisoprolol), Tenormin (Atenolol), Nebilet (Nebivolol), Brevibloc (Esmolol), Rapibloc (Landiolol) |
| Indikationen |
|
| Dosierung und wesentliche Charakteristika |
|
| Wirkbeginn |
|
| Wirkung |
|
| Kontraindikationen |
|
| Betablocker-Dosierung (oral) und Vorhofflimmern | ||||
|---|---|---|---|---|
| Name | β1/β2 | Wirkbeginn | Wirkdauer | Dosierung |
| Metoprololtartrat (oral) | 35:1 | 20–60 Min. | 6–12 h | 25–100 mg zweimal täglich |
| Metoprololsuccinat (oral) | 35:1 | 1–2 h | 24 h | 50–200 mg einmal täglich |
| Bisoprolol (oral) | 100:1 | 1–2 h | 24 h | 1,25–20 mg einmal täglich |
| Atenolol (oral) | 5:1 | 30–60 Min. | 12–24 h | 25–100 mg einmal täglich |
| Nebivolol (oral) | 300:1 | 1–2 h | 24 h | 2,5–10 mg einmal täglich |
| Carvedilol (oral) | 1:1 + α1 | 30–60 Min. | 12–24 h | 3,125–50 mg zweimal täglich |
| Betablocker-Dosierung (intravenös) und Vorhofflimmern | ||||
|---|---|---|---|---|
| Name | β1/β2 | Wirkbeginn der Wirkung |
Wirkdauer der Wirkung |
Dosierung |
| Metoprololtartrat (intravenös) | 35:1 | 2–5 Min. | 2–4 h |
2,5–5 mg Bolus über 2 Minuten, Wiederholung alle 5 Minuten bis zu einer maximalen Gesamtdosis von 15 mg |
| Esmolol (intravenös) | 33:1 | 2–10 Min. | 10–30 Min. |
500 µg/kg Bolus über 1 Minute, anschließend kontinuierliche Infusion 50–300 µg/kg/min |
| Landiolol (intravenös) | 255:1 | 1 Min. | 10–15 Min. |
100 µg/kg Bolus über 1 Minute, anschließend kontinuierliche Infusion 10–40 µg/kg/min |
Patientenüberwachung während intravenöser Applikation und nach Beginn einer oralen Betablocker-Therapie
| Patientenüberwachung während intravenöser Applikation und nach Beginn einer oralen Betablocker-Therapie | ||
|---|---|---|
| Überwachungszeitraum | Zu kontrollieren | Grund für Therapieabbruch |
|
Während intravenöser Applikation (z. B. Metoprolol, Esmolol, Landiolol) |
EKG (Bradykardie, AV-Block) Herzfrequenz Blutdruck Klinischer Status (Schwäche, Dyspnoe) |
Bradykardie < 50/min AV-Block II. oder III. Grades Hypotonie < 90/60 mmHg Klinische Zeichen einer Herzinsuffizienz Bronchospasmus (insbesondere bei Asthmatikern) |
| 30–120 Min. nach intravenöser Applikation |
EKG (PR-Intervall, AV-Überleitung) Herzfrequenz und Blutdruck Klinische Symptome (Schwäche, Dyspnoe) |
Bradykardie < 50/min AV-Block II. oder III. Grades Hypotonie < 90/60 mmHg Klinische Verschlechterung |
|
Während oraler Therapie (z. B. Bisoprolol, Atenolol, Nebivolol) |
Blutdruck EKG (Bradykardie, AV-Block) Klinischer Status (Schwäche, Müdigkeit, Dyspnoe) Zeichen einer Unverträglichkeit (z. B. Schwindel) |
Bradykardie < 50/min AV-Block II. oder III. Grades Hypotonie < 90/60 mmHg Klinische Verschlechterung Arzneimittelunverträglichkeit |
| Regelmäßige Verlaufskontrollen (Tage bis Wochen) |
Blutdruck EKG (bei Schwäche, Schwindel) Klinische Beurteilung (Belastbarkeit) |
Bradykardie < 50/min AV-Block II. oder III. Grades Hypotonie < 90/60 mmHg Klinische Verschlechterung Arzneimittelunverträglichkeit |
Nebenwirkungen
| Betablocker vs. Nicht-DHP-CCB (Verapamil / Diltiazem) bei Vorhofflimmern | ||
|---|---|---|
| Charakteristik | Betablocker | Verapamil / Diltiazem |
| Klasse | II (β-adrenerge Rezeptorblocker) | IV (Ca²⁺-Kanalblocker) |
| Wirkung am AV-Knoten | Starke Hemmung der Überleitung – Verlangsamung der AV-Überleitung | Starke Hemmung der Überleitung – Verlangsamung der AV-Überleitung |
| Wirkung am Sinusknoten | Ausgeprägtere Verlangsamung des Sinusknotens | Geringere Verlangsamung des Sinusknotens im Vergleich zu BB |
| Blutdrucksenkung | Mäßig (≈ 5–15 mmHg systolisch) | Ausgeprägter (≈ 10–20 mmHg systolisch) |
| Senkung der Ruheherzfrequenz | ≈ 15–30 Schläge/min | ≈ 10–20 Schläge/min |
| Senkung der Herzfrequenz unter Belastung | Ausgeprägt (≈ 30–40 Schläge/min) | Mäßig (≈ 20–30 Schläge/min) |
| Bevorzugte Patientengruppen | VHF mit Hypertonie, KHK, HFrEF (mit Vorsicht) | VHF bei Patienten ohne HFrEF, jüngere Patienten |
| Kontraindikationen | Schwere Bradykardie, AV-Block, akute Herzinsuffizienz | HFrEF, AV-Block, Hypotonie |
| Hauptrisiken | Bradykardie, Hypotonie, Bronchospasmus (nicht-selektive Substanzen) | Bradykardie, Hypotonie, Verschlechterung der HFrEF |
| Typische Anwendung | Frequenzkontrolle bei VHF, einschließlich stressbedingter Tachykardie | Frequenzkontrolle bei VHF bei jüngeren Patienten ohne Herzinsuffizienz |
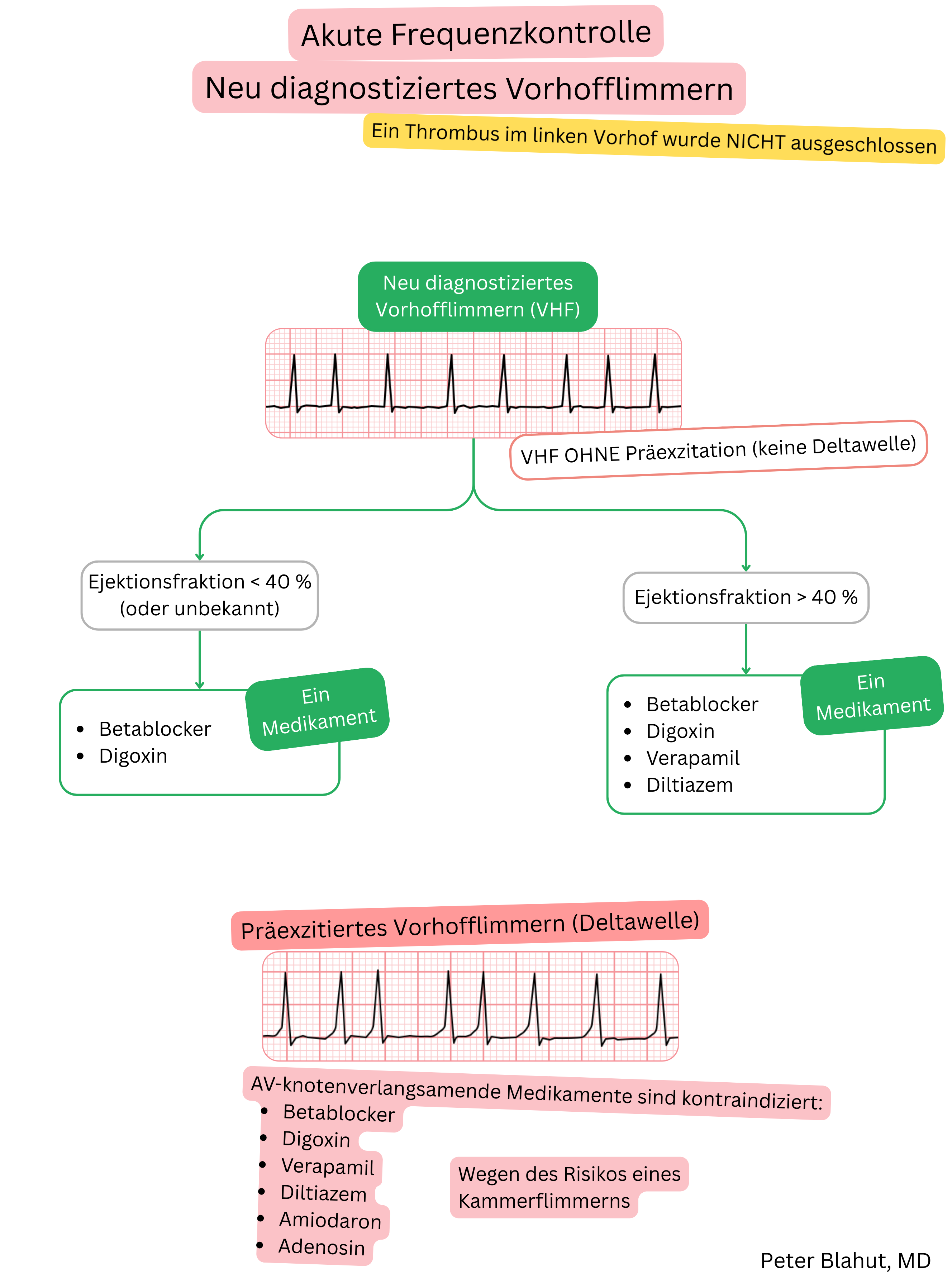
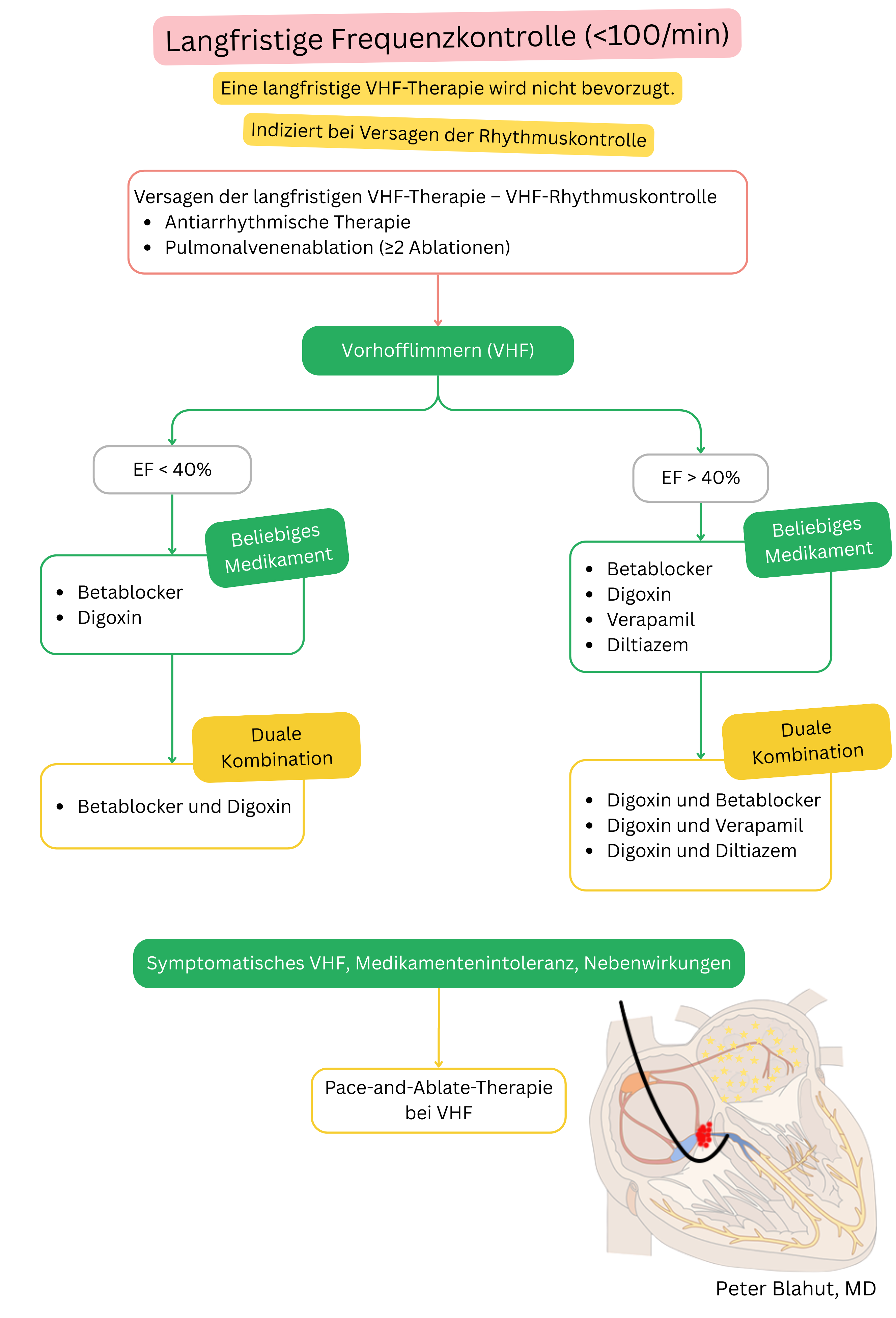
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
