

Classificação:
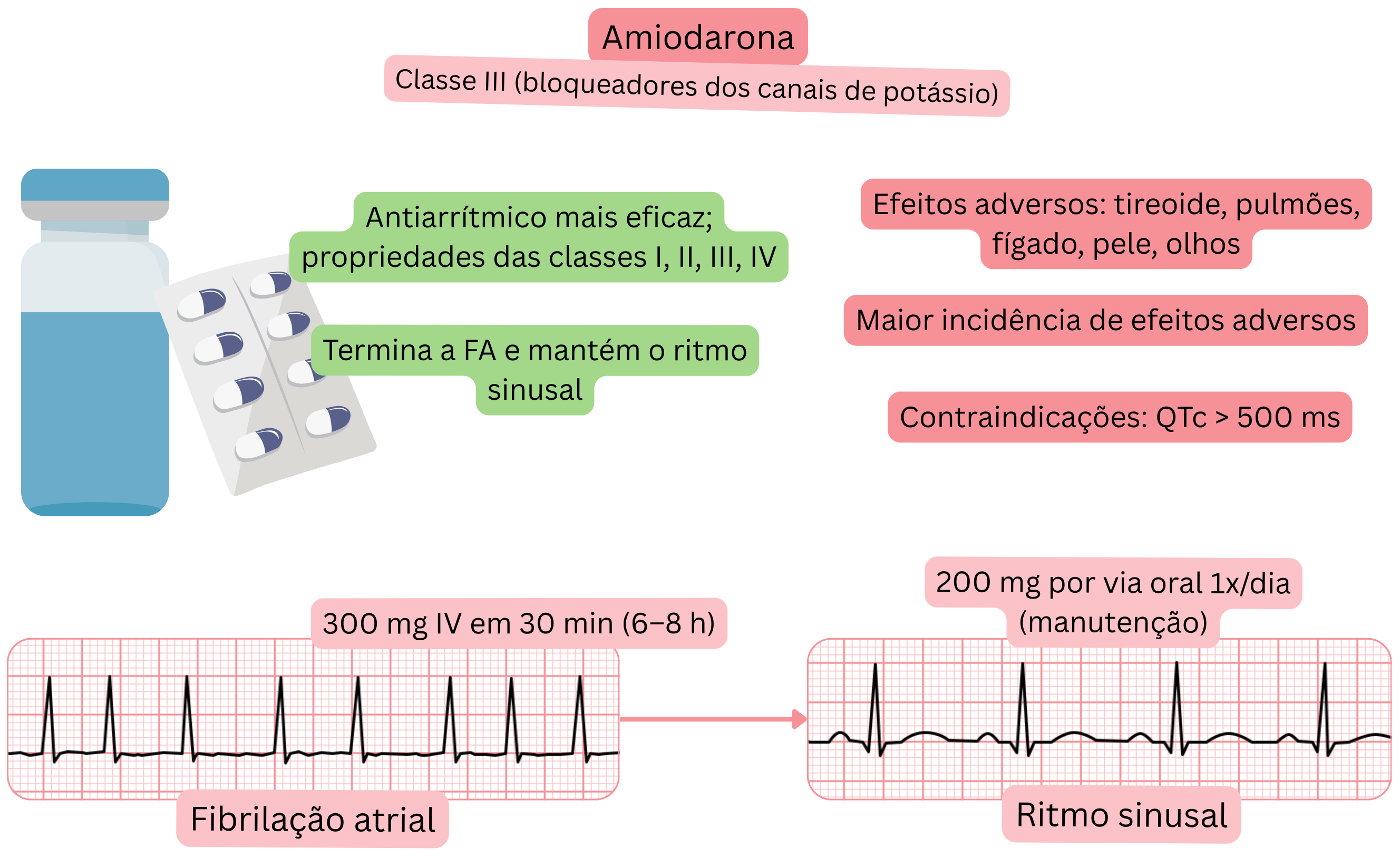
Mecanismo:
Efeito na FA:
Volume de distribuição da amiodarona
| Propriedades básicas da amiodarona | |
|---|---|
| Propriedade | Explicação |
| Início de ação | 7–21 dias (por via oral) |
| Efeito a longo prazo | Torna-se evidente apenas após dose de carga de ~10 g (intravenosa + oral) |
| Meia-vida | ~50 dias (por via oral) |
| Efeito após suspensão | 2–3 meses |
| Ajustes de dose | Tornam-se evidentes com atraso (semanas) |
Dose de carga de amiodarona (10 g)
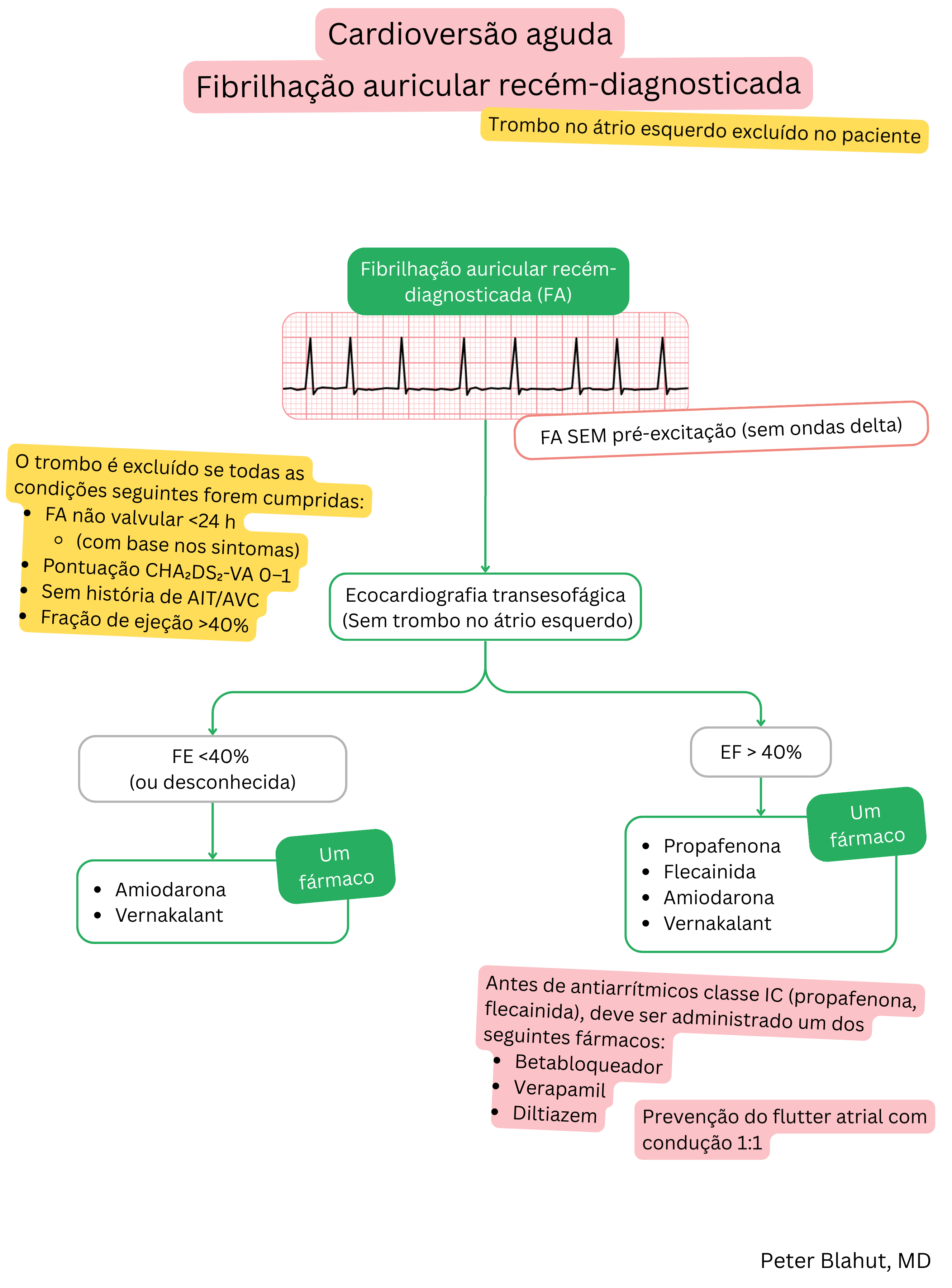
| Amiodarona e fibrilhação auricular (FA) |
|---|
| Nomes comerciais |
| Cordarone, Amiodaron, Amiohexal, Amiokordin, Aratac, Acrodarona |
| Indicações |
|
| Posologia |
|
| Início de ação |
|
| Efeito |
Tempo até conversão para ritmo sinusal e taxa de sucesso
|
| Duração de ação |
|
| Contraindicações |
|
Monitorização do doente antes e após início de amiodarona:
| Monitorização do doente antes e durante a terapêutica com amiodarona | ||
|---|---|---|
| Tempo | O que monitorizar | Motivo para interrupção do tratamento |
| Antes do início |
ECG (intervalo QTc, bloqueio AV) Função tiroideia (TSH, fT4) Provas hepáticas (ALT, AST, GGT, ALP, bilirrubina) Eletrólitos (Na, K, Mg) Radiografia torácica ou HRCT Espirometria Exame oftalmológico Exame clínico (pele, estado neurológico) |
QTc > 500 ms Bloqueio AV de II ou III grau Provas hepáticas anormais Hipotiroidismo ou hipertiroidismo Alterações eletrolíticas graves (especialmente hipocaliemia) Fibrose pulmonar ou pneumonite |
| A cada 6 meses |
ECG (intervalo QTc, bloqueio AV) Função tiroideia (TSH, fT4) Provas hepáticas (ALT, AST, GGT, ALP, bilirrubina) Eletrólitos (Na, K, Mg) Exame clínico (pele, estado neurológico) |
QTc > 500 ms Bloqueio AV de II ou III grau Tosse, dispneia, alterações radiográficas Provas hepáticas anormais Alterações visuais (depósitos corneanos, neuropatia ótica) Reações cutâneas (descoloração azul-acinzentada, fotossensibilidade) Alterações eletrolíticas graves (especialmente hipocaliemia) |
| A cada 12 meses |
Exame oftalmológico Radiografia torácica ou HRCT Espirometria Exame clínico (pele, estado neurológico) |
Tosse, dispneia, alterações radiográficas Alterações visuais (depósitos corneanos, neuropatia ótica) Reações cutâneas (descoloração azul-acinzentada, fotossensibilidade) |
A amiodarona é o fármaco antiarrítmico mais eficaz, mas está associada à maior taxa de efeitos adversos devido à acumulação tecidular.
Efeitos adversos – podem ocorrer após 1–2 meses de terapêutica com amiodarona:
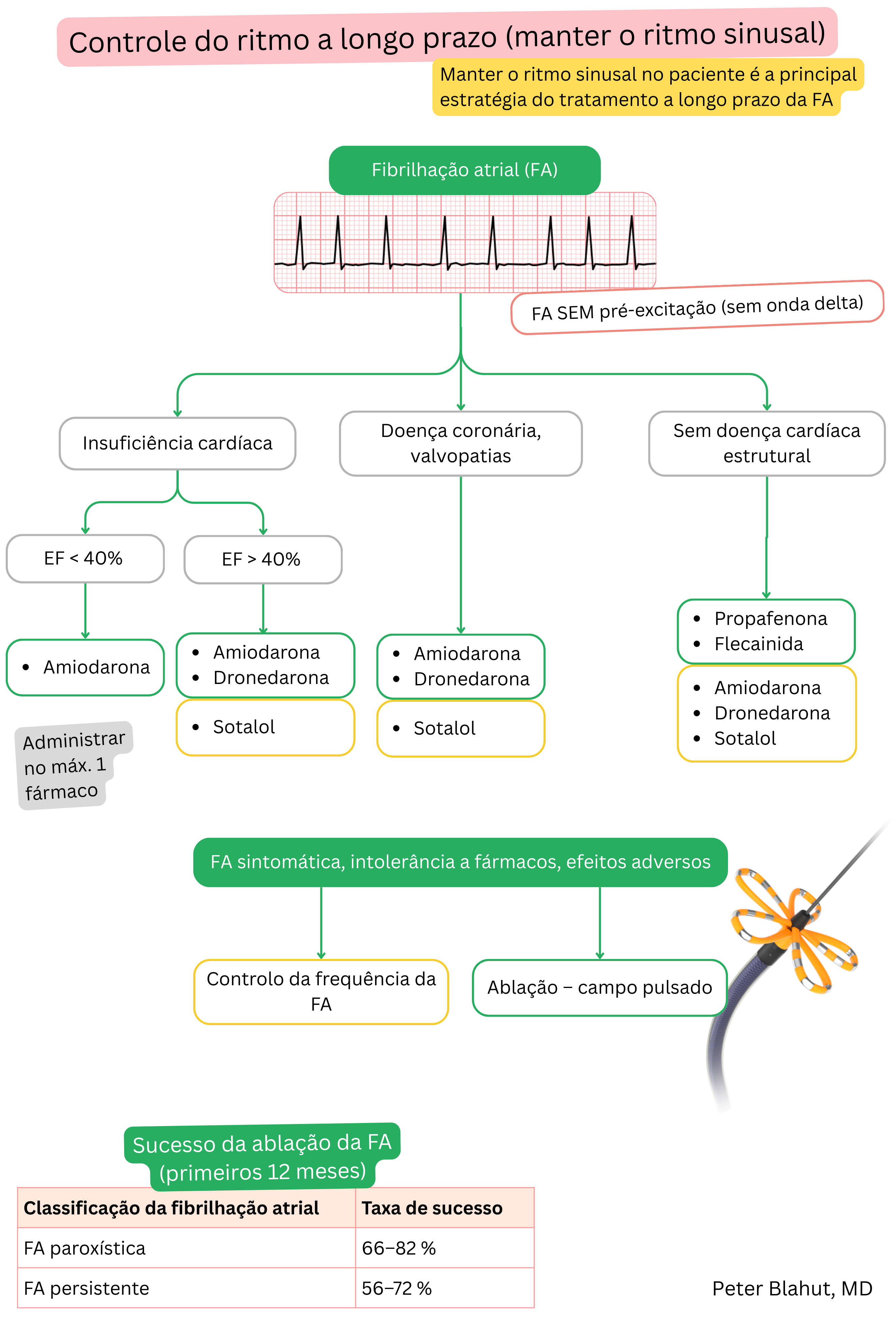
A amiodarona e a dronedarona pertencem ambas aos fármacos antiarrítmicos de Classe III, mas diferem nas suas propriedades.
| Amiodarona vs dronedarona e fibrilhação auricular | ||
|---|---|---|
| Propriedade | Amiodarona | Dronedarona |
| Eficácia (manutenção de RS) | 60–70 % ao fim de 1 ano | 30–40 % ao fim de 1 ano |
| Início de ação | Lento (dias–semanas, efeito completo após dose de carga de ~10 g) | Mais rápido (3–6 horas) |
| Duração de ação | Persiste 2–3 meses após suspensão | 12–24 horas (desaparece após omissão da dose) |
| Doente adequado | Também com cardiopatia estrutural | Doente sem cardiopatia estrutural e com fração de ejeção preservada |
| Insuficiência cardíaca | Pode ser utilizada (incluindo ICFEr) | Contraindicada (NYHA III–IV, ICFEr < 40 %) |
| Acumulação tecidular | Sim – tecido adiposo, pulmões, olho, glândula tiroide | Mínima |
| Pulmões (toxicidade) | Fibrose pulmonar, pneumonite intersticial | Sem toxicidade pulmonar |
| Fígado (toxicidade) | Hepatotoxicidade ligeira, elevação de enzimas hepáticas | Possível hepatite grave, insuficiência hepática |
| Tiroide (toxicidade) | Hipotiroidismo e hipertiroidismo | Sem efeito na glândula tiroide |
| Olhos (toxicidade) | Depósitos corneanos, neuropatia ótica | Sem toxicidade ocular |
| Pele (toxicidade) | Fotossensibilidade, descoloração cutânea azul-acinzentada | Exantema cutâneo, prurido |
Estas diretrizes são não oficiais e não representam diretrizes formais emitidas por qualquer sociedade profissional de cardiologia. Destinam-se apenas a fins educacionais e informativos.
