

Klasyfikacja:
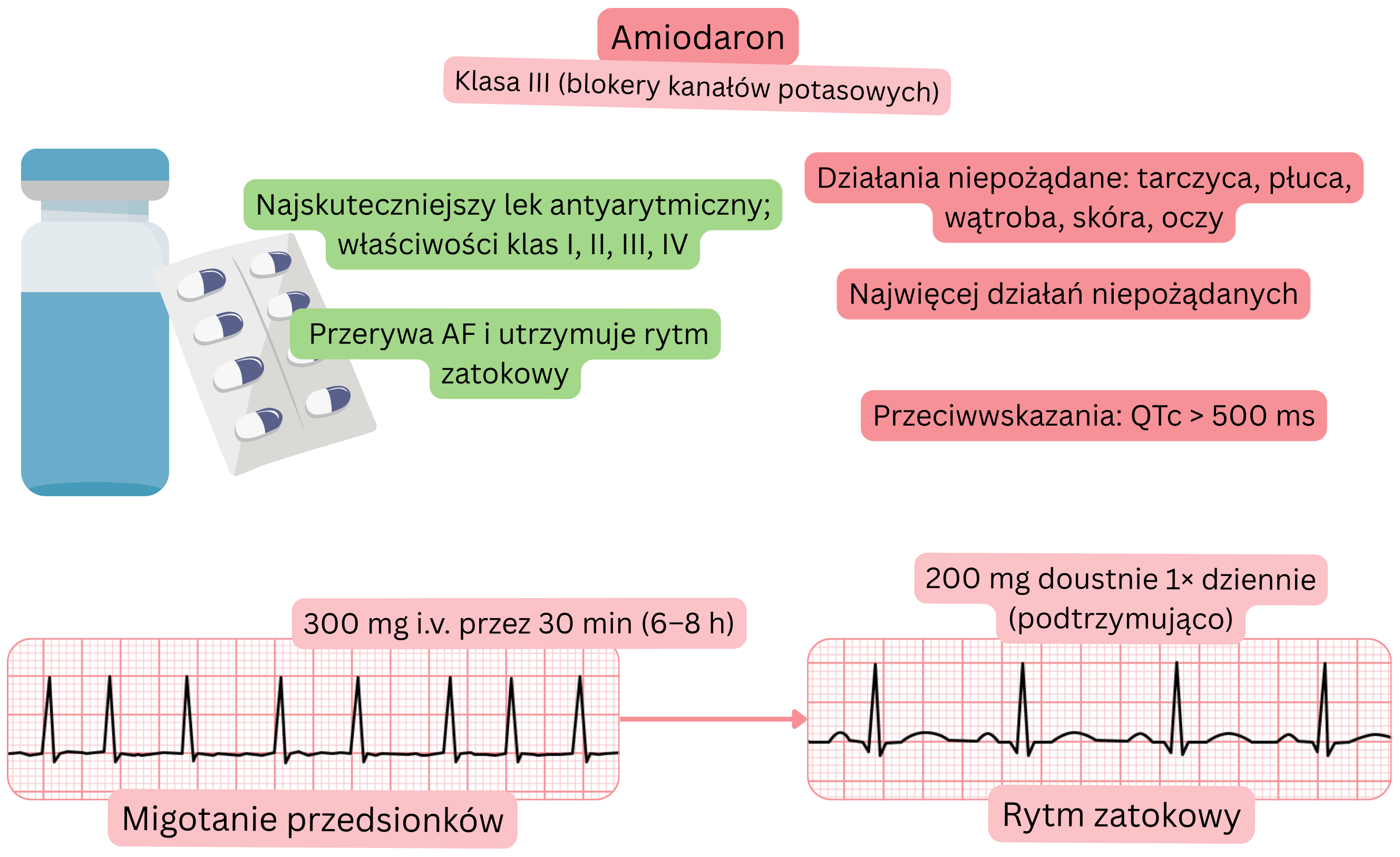
Mechanizm działania:
Wpływ na MP:
Objętość dystrybucji amiodaronu
| Podstawowe właściwości amiodaronu | |
|---|---|
| Właściwość | Wyjaśnienie |
| Początek działania | 7–21 dni (doustnie) |
| Działanie długoterminowe | Ujawnia się dopiero po nasyceniu dawką ~10 g (dożylnie + doustnie) |
| Okres półtrwania | ~50 dni (doustnie) |
| Efekt po odstawieniu | 2–3 miesiące |
| Modyfikacje dawki | Ujawniają się z opóźnieniem (tygodnie) |
Nasycenie amiodaronem (10 g)
| Amiodaron a migotanie przedsionków (MP) |
|---|
| Nazwy handlowe |
| Cordarone, Amiodaron, Amiohexal, Amiokordin, Aratac, Acrodarona |
| Wskazania |
|
| Dawkowanie |
|
| Początek działania |
|
| Efekt |
Czas do konwersji do rytmu zatokowego oraz odsetek skuteczności
|
| Czas działania |
|
| Przeciwwskazania |
|
Monitorowanie pacjenta przed i po rozpoczęciu terapii amiodaronem:
| Monitorowanie pacjenta przed i w trakcie terapii amiodaronem | ||
|---|---|---|
| Czas | Co monitorować | Powód przerwania leczenia |
| Przed rozpoczęciem |
EKG (odstęp QTc, blok AV) Funkcja tarczycy (TSH, fT4) Próby wątrobowe (ALT, AST, GGT, ALP, bilirubina) Elektrolity (Na, K, Mg) RTG klatki piersiowej lub HRCT Spirometria Badanie okulistyczne Badanie kliniczne (skóra, stan neurologiczny) |
QTc > 500 ms Blok AV II lub III stopnia Nieprawidłowe próby wątrobowe Niedoczynność lub nadczynność tarczycy Ciężkie zaburzenia elektrolitowe (zwłaszcza hipokaliemia) Zwłóknienie płuc lub pneumonitis |
| Co 6 miesięcy |
EKG (odstęp QTc, blok AV) Funkcja tarczycy (TSH, fT4) Próby wątrobowe (ALT, AST, GGT, ALP, bilirubina) Elektrolity (Na, K, Mg) Badanie kliniczne (skóra, stan neurologiczny) |
QTc > 500 ms Blok AV II lub III stopnia Kaszel, duszność, nieprawidłowości radiologiczne Nieprawidłowe próby wątrobowe Zaburzenia widzenia (złogi rogówkowe, neuropatia nerwu wzrokowego) Reakcje skórne (niebieskoszare przebarwienie, nadwrażliwość na światło) Ciężkie zaburzenia elektrolitowe (zwłaszcza hipokaliemia) |
| Co 12 miesięcy |
Badanie okulistyczne RTG klatki piersiowej lub HRCT Spirometria Badanie kliniczne (skóra, stan neurologiczny) |
Kaszel, duszność, nieprawidłowości radiologiczne Zaburzenia widzenia (złogi rogówkowe, neuropatia nerwu wzrokowego) Reakcje skórne (niebieskoszare przebarwienie, nadwrażliwość na światło) |
Amiodaron jest najskuteczniejszym lekiem przeciwarytmicznym, ale wiąże się z najwyższą częstością działań niepożądanych z powodu kumulacji w tkankach.
Działania niepożądane – mogą wystąpić po 1–2 miesiącach terapii amiodaronem:
Amiodaron i dronedaron należą do leków przeciwarytmicznych klasy III, ale różnią się właściwościami.
| Amiodaron vs dronedaron a migotanie przedsionków | ||
|---|---|---|
| Właściwość | Amiodaron | Dronedaron |
| Skuteczność (utrzymanie RZ) | 60–70 % po 1 roku | 30–40 % po 1 roku |
| Początek działania | Wolny (dni–tygodnie, pełny efekt po nasyceniu dawką ~10 g) | Szybszy (3–6 godzin) |
| Czas działania | Utrzymuje się 2–3 miesiące po odstawieniu | 12–24 godziny (zanika po pominięciu dawki) |
| Odpowiedni pacjent | Również ze strukturalną chorobą serca | Pacjent bez strukturalnej choroby serca i z zachowaną frakcją wyrzutową |
| Niewydolność serca | Może być stosowany (w tym HFrEF) | Przeciwwskazany (NYHA III–IV, HFrEF < 40 %) |
| Kumulacja w tkankach | Tak – tkanka tłuszczowa, płuca, oko, tarczyca | Minimalna |
| Płuca (toksyczność) | Zwłóknienie płuc, śródmiąższowe zapalenie płuc | Brak toksyczności płucnej |
| Wątroba (toksyczność) | Łagodna hepatotoksyczność, wzrost enzymów wątrobowych | Możliwe ciężkie zapalenie wątroby, niewydolność wątroby |
| Tarczyca (toksyczność) | Niedoczynność i nadczynność tarczycy | Brak wpływu na tarczycę |
| Oczy (toksyczność) | Złogi rogówkowe, neuropatia nerwu wzrokowego | Brak toksyczności okulistycznej |
| Skóra (toksyczność) | Nadwrażliwość na światło, niebieskoszare przebarwienie skóry | Wysypka skórna, świąd |
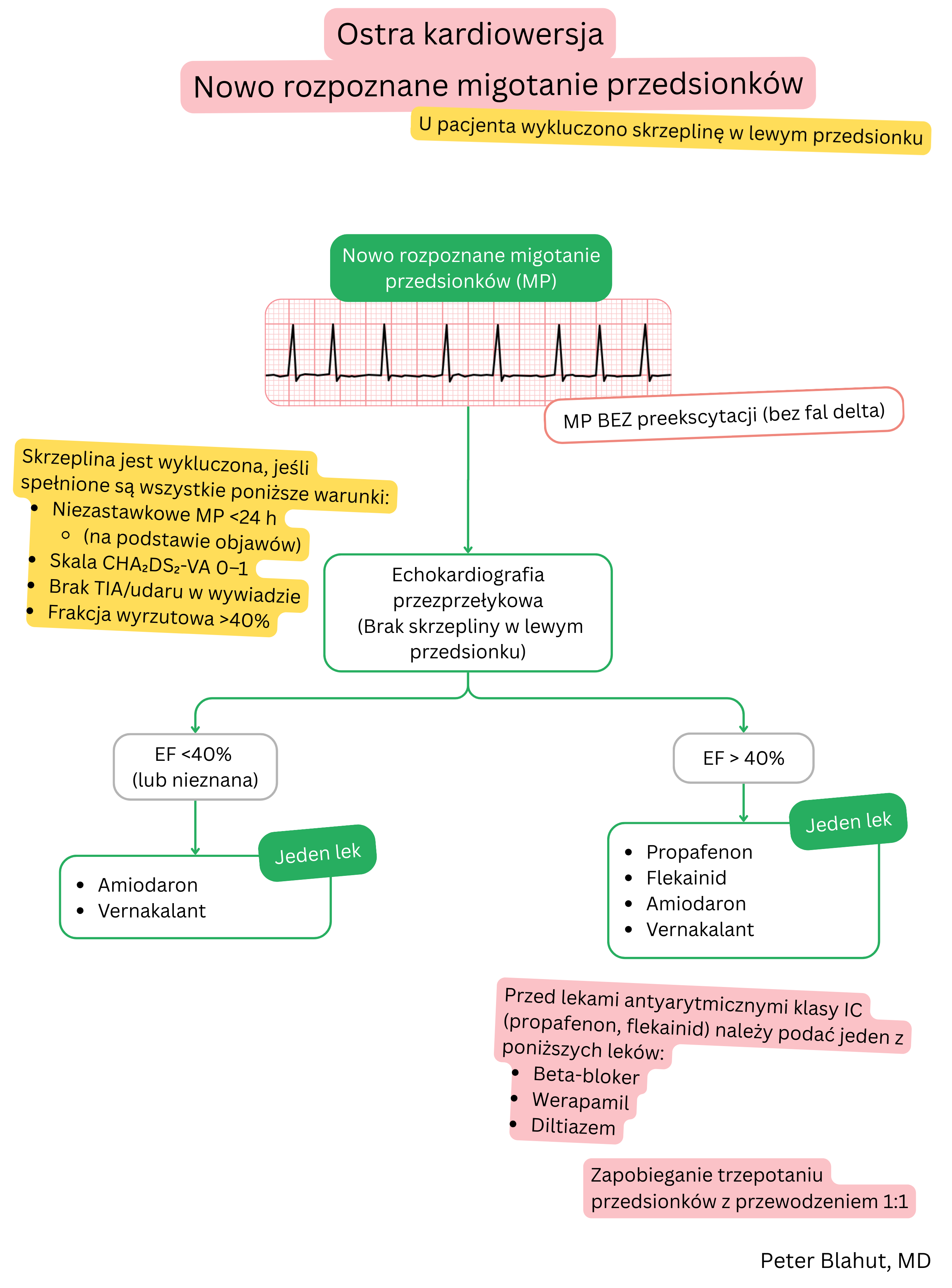
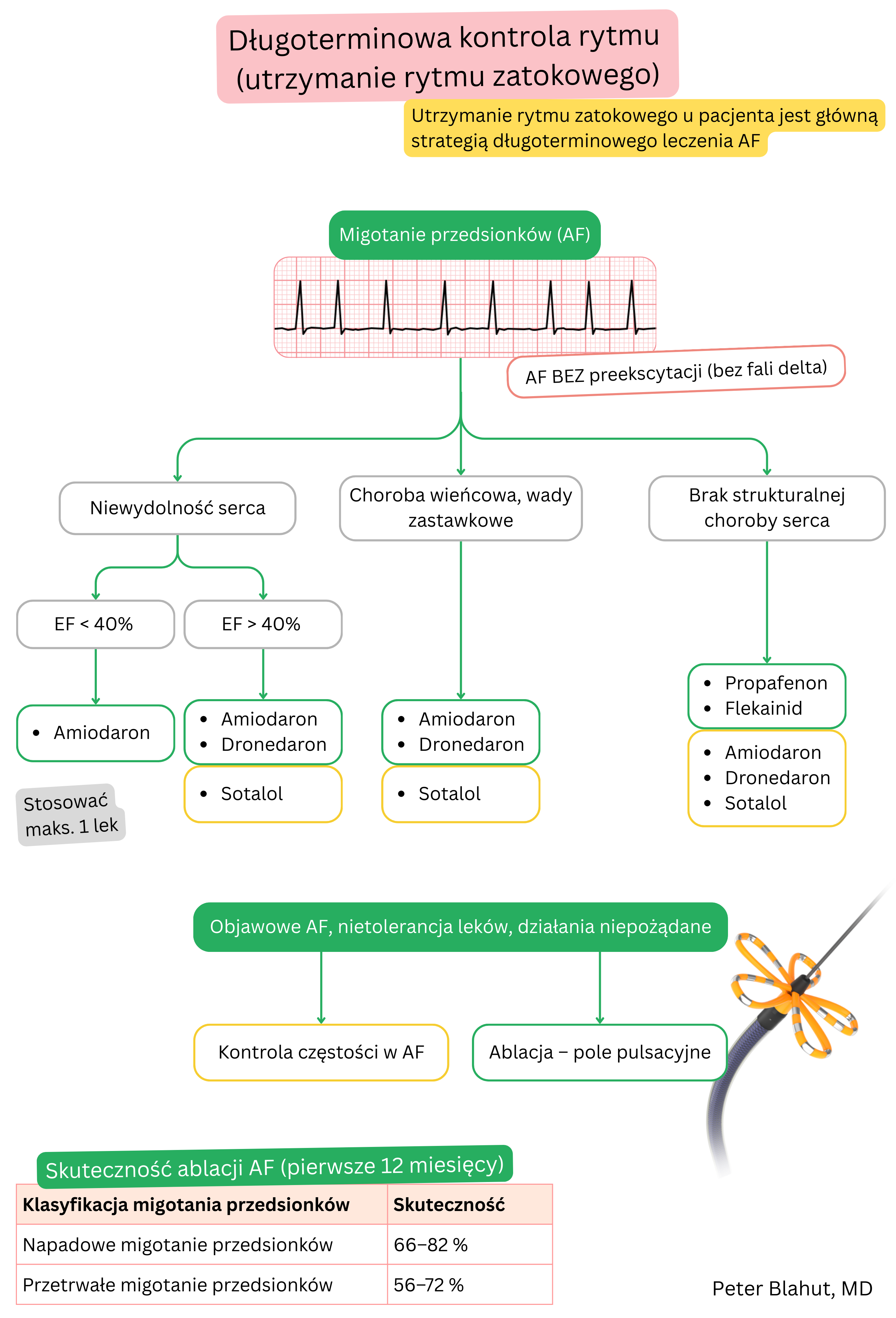
Niniejsze wytyczne są nieoficjalne i nie stanowią oficjalnych wytycznych wydanych przez żadne profesjonalne towarzystwo kardiologiczne. Służą wyłącznie celom edukacyjnym i informacyjnym.
