

Clasificación:
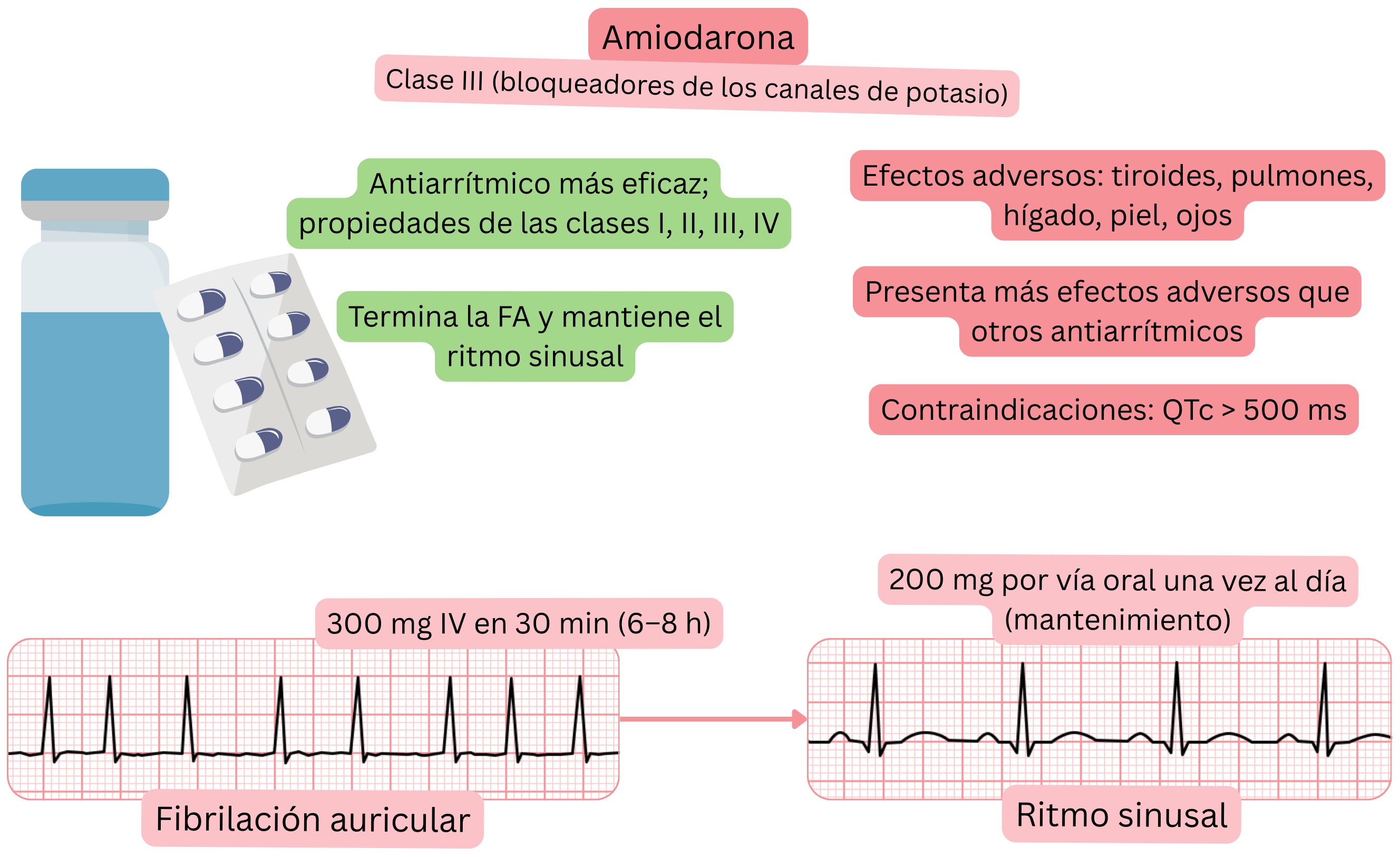
Mecanismo:
Efecto sobre la FA:
Volumen de distribución de la amiodarona
| Propiedades básicas de la amiodarona | |
|---|---|
| Propiedad | Explicación |
| Inicio de acción | 7–21 días (oral) |
| Efecto a largo plazo | Se hace evidente solo tras una carga de ~10 g (intravenosa + oral) |
| Semivida | ~50 días (oral) |
| Efecto tras la suspensión | 2–3 meses |
| Ajustes de dosis | Se hacen evidentes con retraso (semanas) |
Carga de amiodarona (10 g)
| Amiodarona y fibrilación auricular (FA) |
|---|
| Nombres comerciales |
| Cordarone, Amiodaron, Amiohexal, Amiokordin, Aratac, Acrodarona |
| Indicaciones |
|
| Posología |
|
| Inicio de acción |
|
| Efecto |
Tiempo hasta la conversión a ritmo sinusal y tasa de éxito
|
| Duración de acción |
|
| Contraindicaciones |
|
Monitorización del paciente antes y después de iniciar amiodarona:
| Monitorización del paciente antes y durante el tratamiento con amiodarona | ||
|---|---|---|
| Tiempo | Qué monitorizar | Motivo de interrupción del tratamiento |
| Antes del inicio |
ECG (intervalo QTc, bloqueo AV) Función tiroidea (TSH, fT4) Pruebas hepáticas (ALT, AST, GGT, ALP, bilirrubina) Electrolitos (Na, K, Mg) Radiografía de tórax o TCAR Espirometría Exploración oftalmológica Exploración clínica (piel, estado neurológico) |
QTc > 500 ms Bloqueo AV de segundo o tercer grado Pruebas hepáticas anómalas Hipotiroidismo o hipertiroidismo Trastornos electrolíticos graves (especialmente hipopotasemia) Fibrosis pulmonar o neumonitis |
| Cada 6 meses |
ECG (intervalo QTc, bloqueo AV) Función tiroidea (TSH, fT4) Pruebas hepáticas (ALT, AST, GGT, ALP, bilirrubina) Electrolitos (Na, K, Mg) Exploración clínica (piel, estado neurológico) |
QTc > 500 ms Bloqueo AV de segundo o tercer grado Tos, disnea, anomalías radiográficas Pruebas hepáticas anómalas Alteraciones visuales (depósitos corneales, neuropatía óptica) Reacciones cutáneas (decoloración azul-gris, fotosensibilidad) Trastornos electrolíticos graves (especialmente hipopotasemia) |
| Cada 12 meses |
Exploración oftalmológica Radiografía de tórax o TCAR Espirometría Exploración clínica (piel, estado neurológico) |
Tos, disnea, anomalías radiográficas Alteraciones visuales (depósitos corneales, neuropatía óptica) Reacciones cutáneas (decoloración azul-gris, fotosensibilidad) |
La amiodarona es el fármaco antiarrítmico más eficaz, pero se asocia a la mayor tasa de efectos adversos debido a la acumulación tisular.
Efectos adversos – pueden aparecer tras 1–2 meses de tratamiento con amiodarona:
Amiodarona y dronedarona pertenecen a los fármacos antiarrítmicos de Clase III, pero difieren en sus propiedades.
| Amiodarona vs dronedarona y fibrilación auricular | ||
|---|---|---|
| Propiedad | Amiodarona | Dronedarona |
| Eficacia (mantenimiento de RS) | 60–70 % al año | 30–40 % al año |
| Inicio de acción | Lento (días–semanas, efecto completo tras carga de ~10 g) | Más rápido (3–6 horas) |
| Duración de acción | Persiste 2–3 meses tras la suspensión | 12–24 horas (desaparece tras omitir una dosis) |
| Paciente adecuado | También con cardiopatía estructural | Paciente sin cardiopatía estructural y con fracción de eyección preservada |
| Insuficiencia cardíaca | Puede utilizarse (incluida HFrEF) | Contraindicada (NYHA III–IV, HFrEF < 40 %) |
| Acumulación tisular | Sí – tejido adiposo, pulmones, ojo, glándula tiroides | Mínima |
| Pulmones (toxicidad) | Fibrosis pulmonar, neumonitis intersticial | Sin toxicidad pulmonar |
| Hígado (toxicidad) | Hepatotoxicidad leve, elevación de enzimas hepáticas | Posible hepatitis grave, insuficiencia hepática |
| Tiroides (toxicidad) | Hipotiroidismo e hipertiroidismo | Sin efecto sobre la glándula tiroides |
| Ojos (toxicidad) | Depósitos corneales, neuropatía óptica | Sin toxicidad ocular |
| Piel (toxicidad) | Fotosensibilidad, decoloración cutánea azul-gris | Exantema cutáneo, prurito |
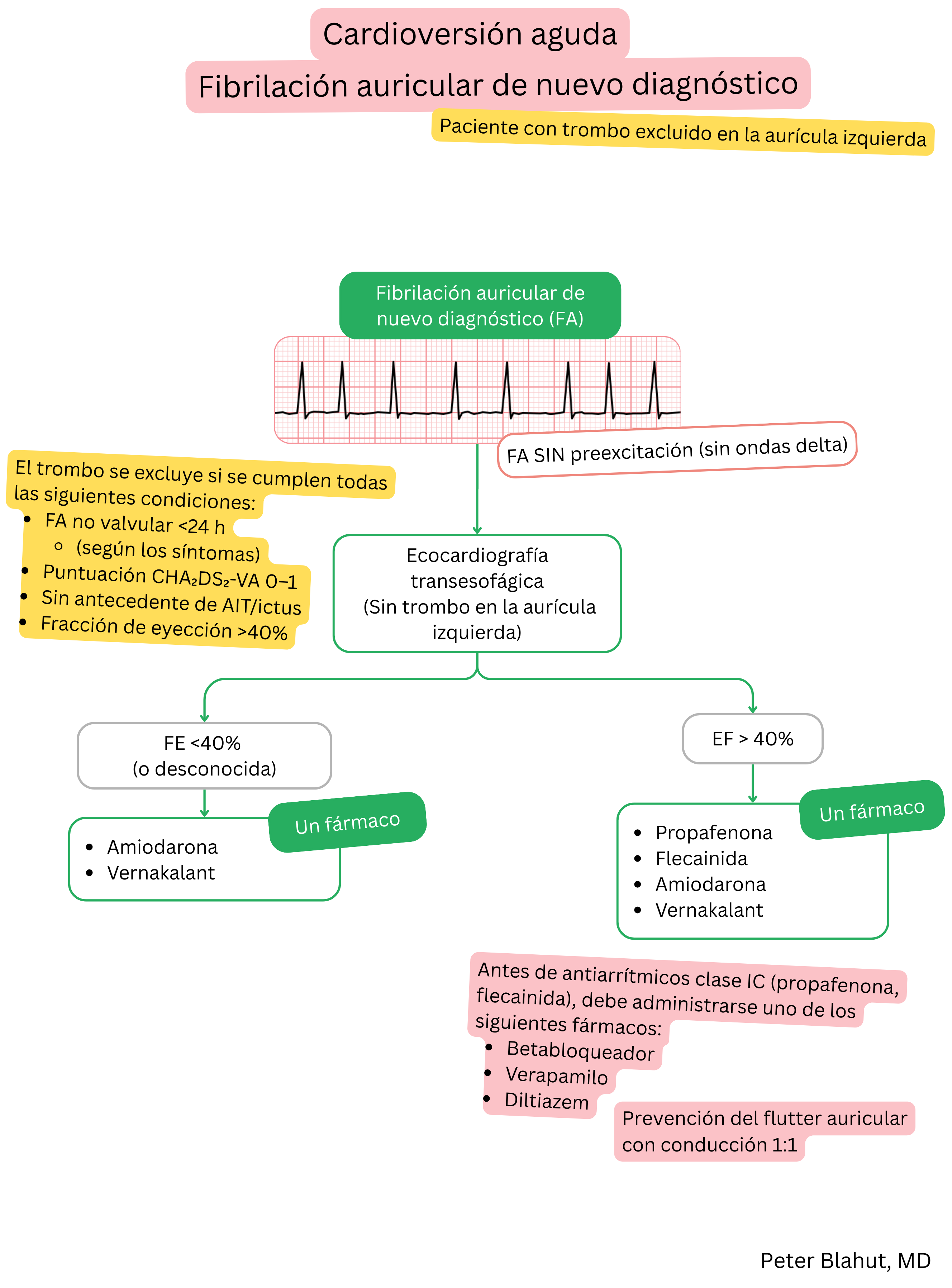
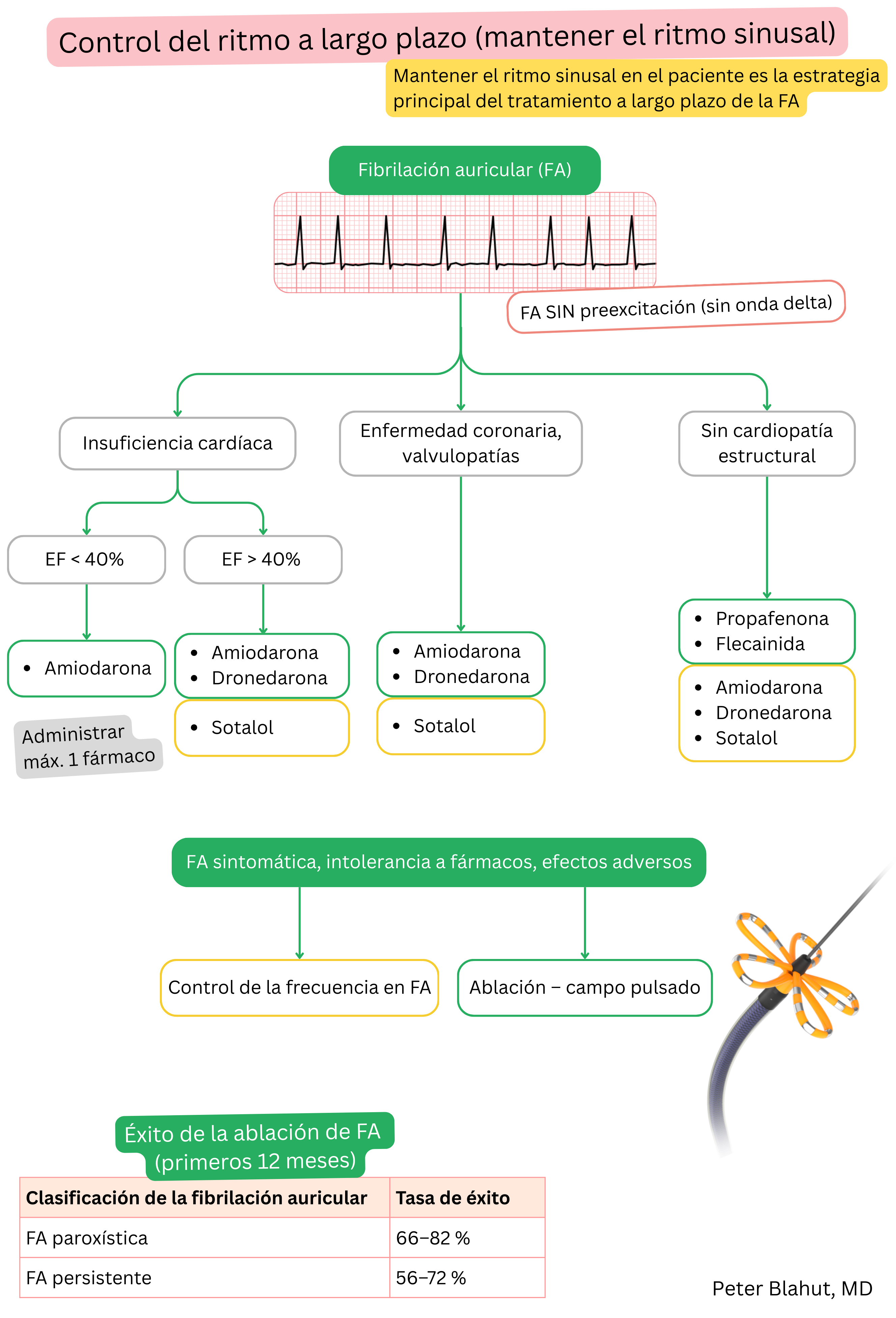
Estas guías son no oficiales y no representan guías formales emitidas por ninguna sociedad profesional de cardiología. Están destinadas únicamente a fines educativos e informativos.
