

分类:
作用机制:
对房颤的作用:
胺碘酮的分布容积
| 胺碘酮的基本特性 | |
|---|---|
| 特性 | 说明 |
| 起效时间 | 7–21 天(口服) |
| 长期效应 | 仅在负荷量约10 g 后显现(静脉 + 口服) |
| 半衰期 | ~50 天(口服) |
| 停药后效应 | 2–3 个月 |
| 剂量调整 | 效应出现延迟(数周) |
胺碘酮负荷(10 g)
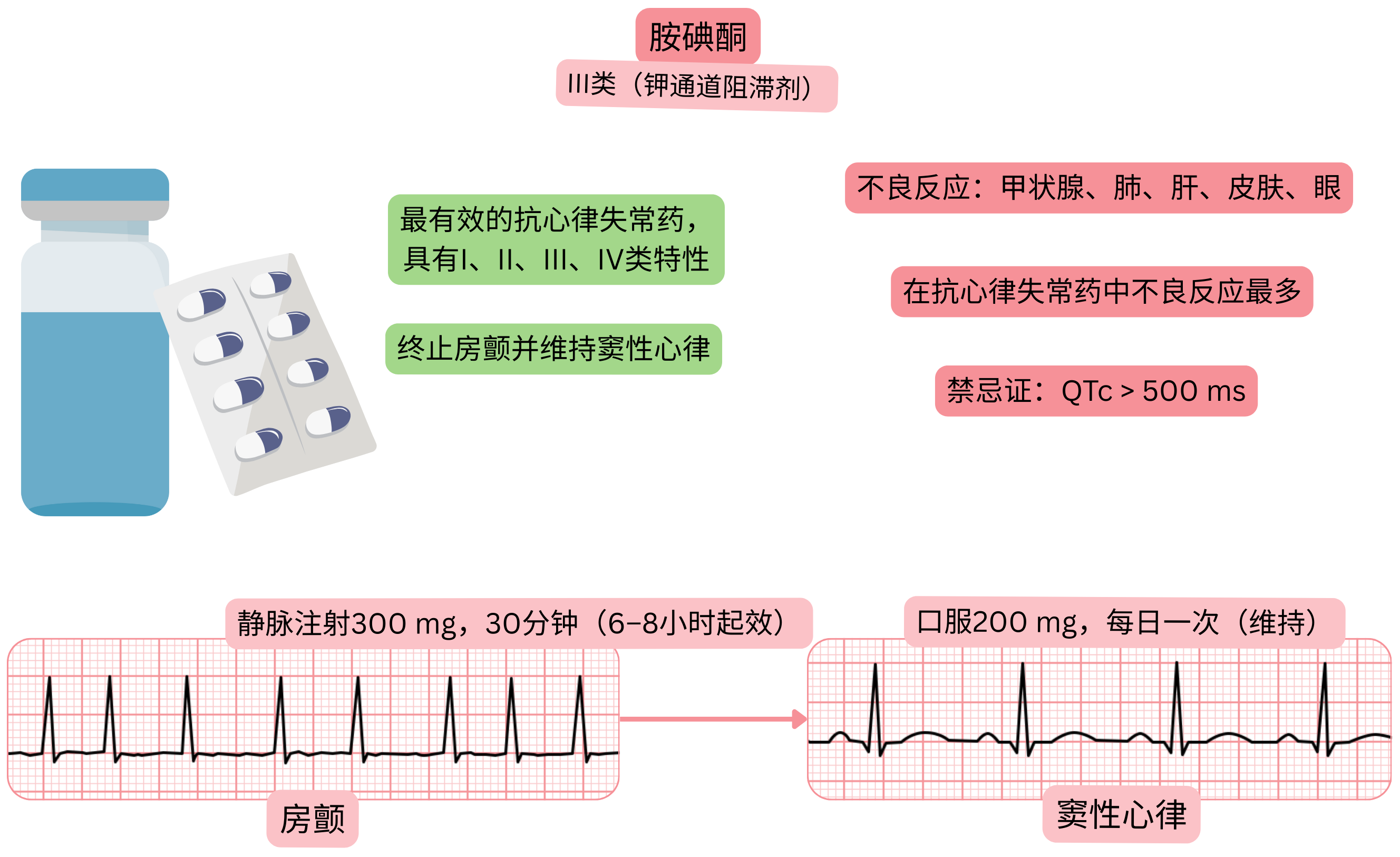
| 胺碘酮与心房颤动(房颤) |
|---|
| 商品名 |
| Cordarone, Amiodaron, Amiohexal, Amiokordin, Aratac, Acrodarona |
| 适应证 |
|
| 剂量 |
|
| 起效时间 |
|
| 疗效 |
转复为窦性心律所需时间及成功率
|
| 作用持续时间 |
|
| 禁忌证 |
|
胺碘酮治疗前及治疗期间的患者监测:
| 胺碘酮治疗前及治疗期间的患者监测 | ||
|---|---|---|
| 时间 | 监测内容 | 中止治疗指征 |
| 治疗前 |
心电图(QTc间期、房室传导阻滞) 甲状腺功能(TSH、fT4) 肝功能(ALT、AST、GGT、ALP、胆红素) 电解质(Na、K、Mg) 胸片或HRCT 肺功能检查(肺量计) 眼科检查 临床检查(皮肤、神经系统状态) |
QTc > 500 ms Ⅱ度或Ⅲ度房室传导阻滞 肝功能异常 甲状腺功能减退或亢进 严重电解质紊乱(尤其低钾血症) 肺纤维化或肺炎 |
| 每 6 个月 |
心电图(QTc间期、房室传导阻滞) 甲状腺功能(TSH、fT4) 肝功能(ALT、AST、GGT、ALP、胆红素) 电解质(Na、K、Mg) 临床检查(皮肤、神经系统状态) |
QTc > 500 ms Ⅱ度或Ⅲ度房室传导阻滞 咳嗽、呼吸困难、影像学异常 肝功能异常 视力异常(角膜沉积、视神经病变) 皮肤反应(蓝灰色变、光敏反应) 严重电解质紊乱(尤其低钾血症) |
| 每 12 个月 |
眼科检查 胸片或HRCT 肺功能检查(肺量计) 临床检查(皮肤、神经系统状态) |
咳嗽、呼吸困难、影像学异常 视力异常(角膜沉积、视神经病变) 皮肤反应(蓝灰色变、光敏反应) |
胺碘酮为最有效的抗心律失常药,但由于组织蓄积,其不良反应发生率最高。
不良反应——可在胺碘酮治疗 1–2 个月后出现:
胺碘酮与决奈达隆同属Ⅲ类抗心律失常药,但药理特性不同。
| 胺碘酮与决奈达隆及心房颤动 | ||
|---|---|---|
| 特性 | 胺碘酮 | 决奈达隆 |
| 疗效(维持窦性心律) | 1 年 60–70 % | 1 年 30–40 % |
| 起效时间 | 缓慢(数天–数周,完成约10 g负荷后方达充分效应) | 较快(3–6 小时) |
| 作用持续时间 | 停药后仍持续 2–3 个月 | 12–24 小时(漏服后作用消失) |
| 适用人群 | 亦适用于器质性心脏病患者 | 无器质性心脏病且射血分数保留的患者 |
| 心力衰竭 | 可使用(包括HFrEF) | 禁忌(NYHA Ⅲ–Ⅳ级,HFrEF < 40 %) |
| 组织蓄积 | 是——脂肪组织、肺、眼、甲状腺 | 极少 |
| 肺(毒性) | 肺纤维化、间质性肺炎 | 无肺毒性 |
| 肝(毒性) | 轻度肝毒性、肝酶升高 | 可能发生重度肝炎、肝衰竭 |
| 甲状腺(毒性) | 甲状腺功能减退与甲状腺功能亢进 | 对甲状腺无影响 |
| 眼(毒性) | 角膜沉积、视神经病变 | 无眼毒性 |
| 皮肤(毒性) | 光敏反应、皮肤蓝灰色变 | 皮疹、瘙痒 |
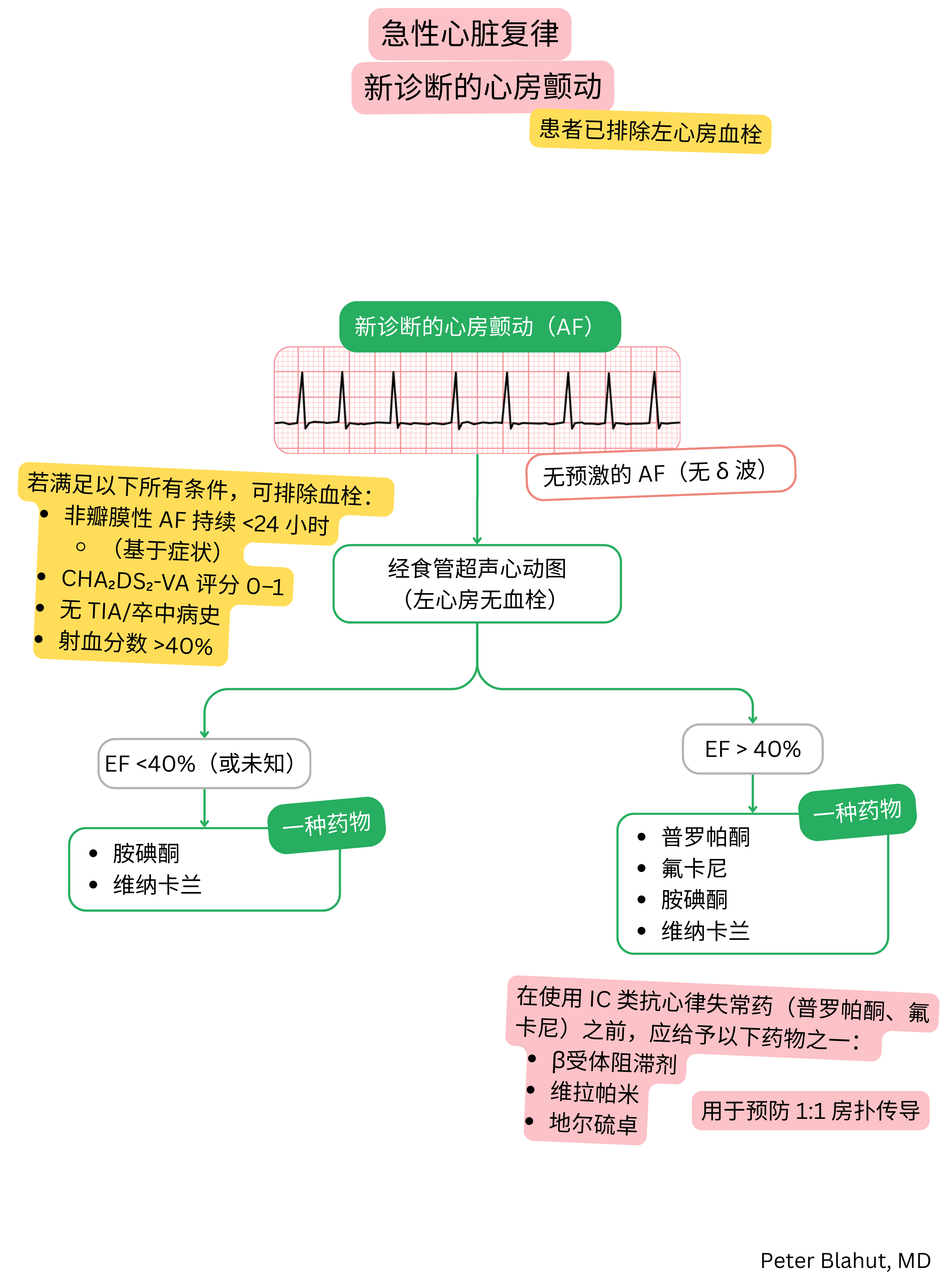
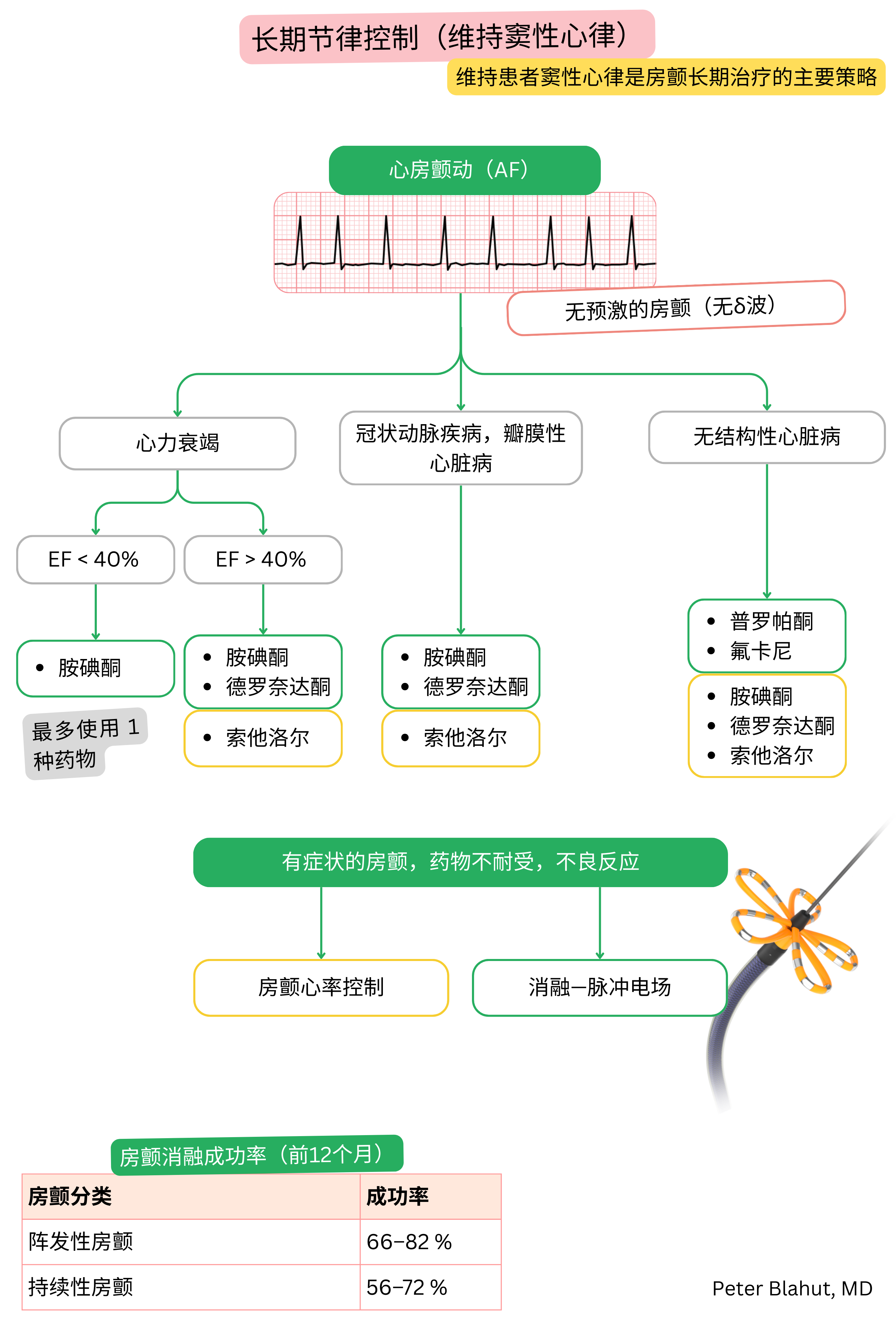
这些指南为非官方内容,并不代表任何专业心脏病学学会发布的正式指南。其仅供教育和信息参考之用。
